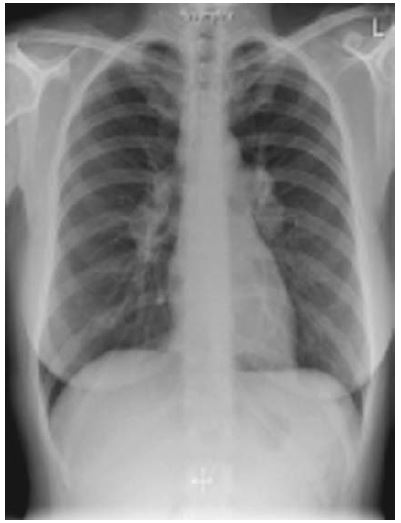
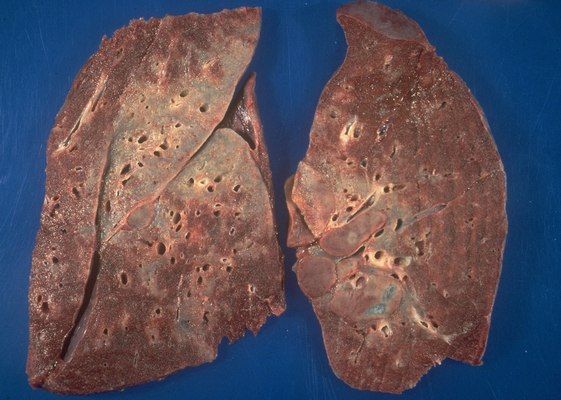
Саркоидоз
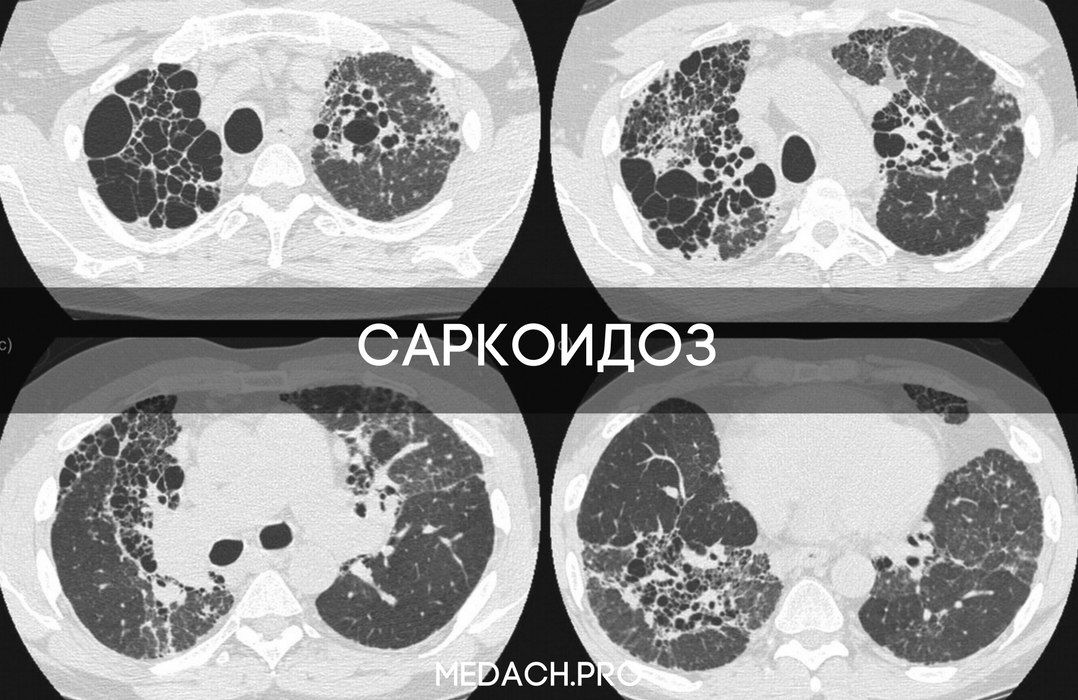
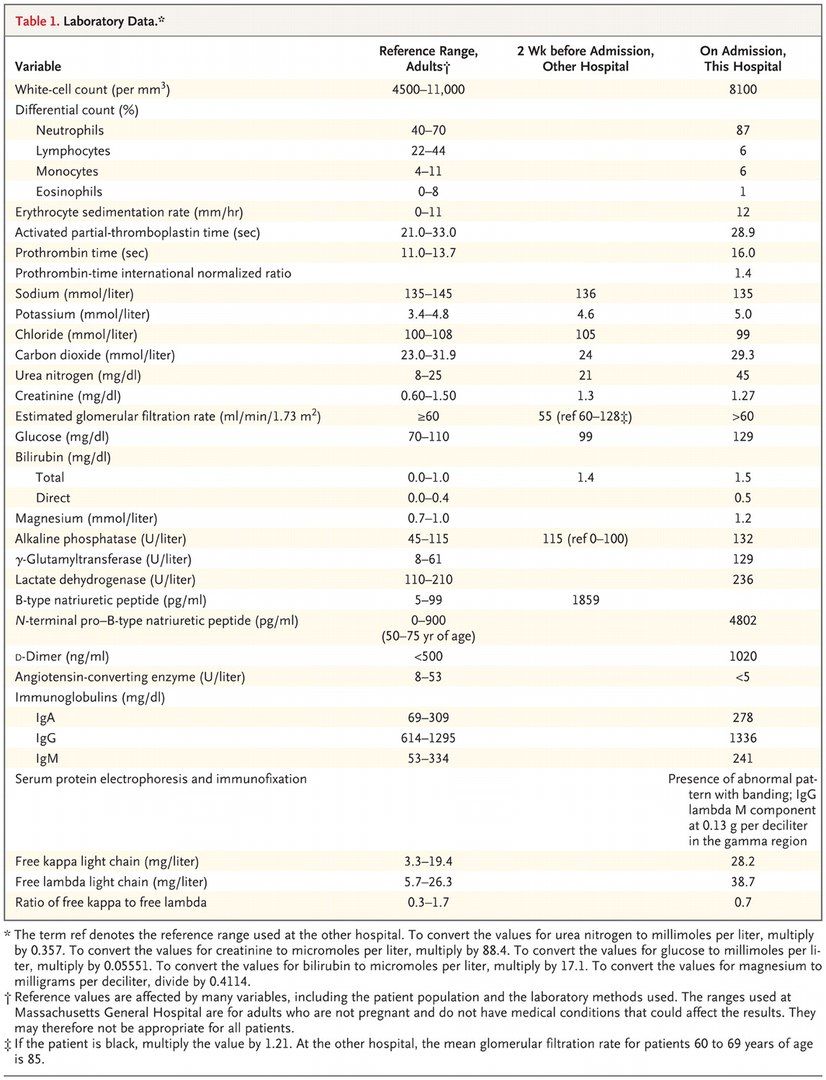
Мужчина 65 лет поступил в больницу по поводу обморока, удушья и отека на ноге. Пациент считает себя больным около месяца, с того момента, как начался кашель. Неделю спустя появились отеки на ногах, стали появляться язвы на коже. Удушье вследствие нагрузки без признаков ортопноэ нарастало и возникало при подъеме тяжести весом от 7 кг. Пациент был осмотрен лечащим врачом. При осмотре были обнаружены сердечные шумы. Лабораторные тесты показали результаты, которые можно увидеть в таблице. Было решено начать лечение фуросемидом и лизиноприлом, была записана ЭхоКГ, выполнен снимок грудной клетки. Четыре дня назад была проведена контрастная компьютерная томография грудной клетки, на которой была выявлена диффузная массивная лимфаденопатия средостения и обеих прикорневых областей легких, ячеистость легочной ткани, признаки перенесенного гранулематоза в средней доле правого легкого, увеличенное сердце, тиреоидные узлы и патологическое увеличение левого надпочечника.
Мужчина проходил процедуру посадки на утренний авиарейс, но неожиданно почувствовал, как стало нарастать головокружение. Через некоторое время он потерял сознание и упал в проход самолета на левый бок. Признаков черепно-мозговой травмы не наблюдалось. Его жена заметила, что он был без сознания с открытыми глазами и подергиваниями около 10 минут. После того, как мужчина пришел в себя, у него возникла боль в грудной клетке, сердцебиение, тошнота, рвота, недержание мочи, кала, спутанность сознания. Был доставлен в больницу бригадой скорой медицинской помощи.
Тем утром он ничего не ел. Страдает гипертензией около 3 лет. Постоянно принимает карведилол, лизиноприл, фуросемид, аспирин. Аллергологический анамнез не отягощен. Женат, часто путешествует по работе. Алкоголем не злоупотребляет, не принимает наркотики. Ранее курил около 20 сигарет в день, 5 лет назад бросил, сейчас курит время от времени. В семейном анамнезе: сестра страдает болезнью Крона, нет сведений о сердечных заболеваниях, аритмиях, внезапных смертях.
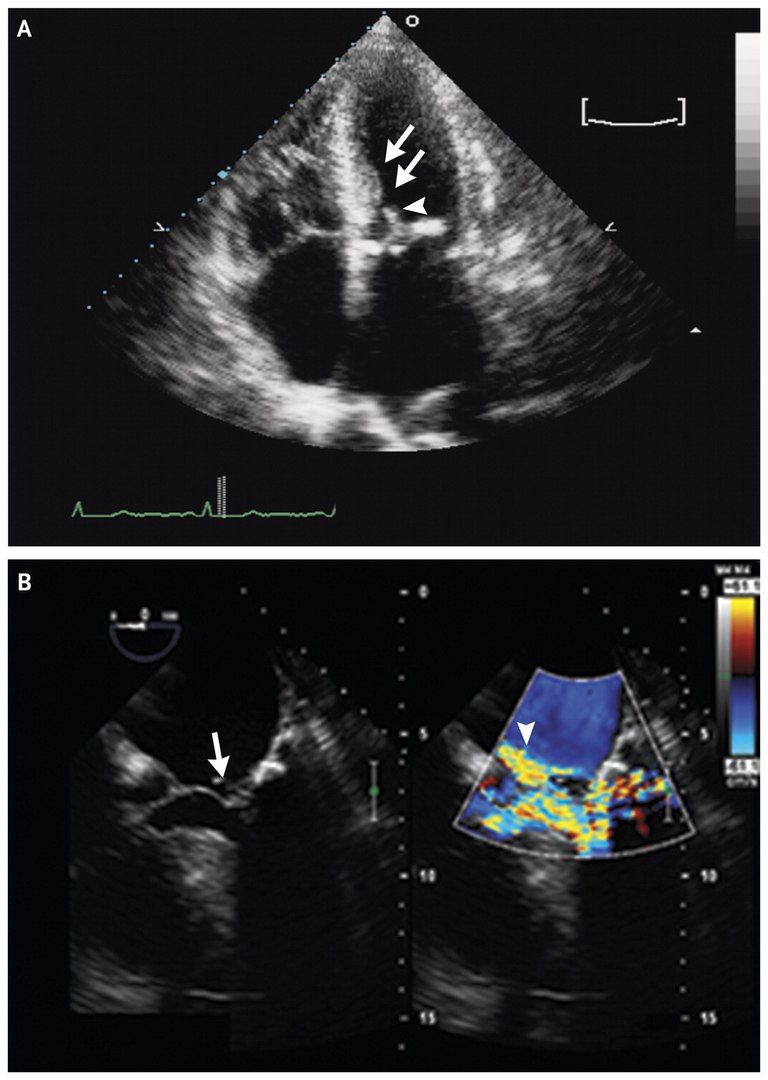
На момент осмотра сознание ясное, внешне – признаки хронического заболевания, истощение. Артериальное давление 113/31 мм рт. ст., пульс 53 уд./мин, температура тела 36,3°C, частота дыхания 20 уд/мин, сатурация 94%. Слизистые оболочки сухие. Поднижнечелюстные лимфоузлы увеличены и доступны пальпации. Определяется пульсация шейных вен, ЦВД = 15 см.вод.ст. Аускультативно определяется диффузная крепитация легочной ткани. Сокращения сердца ритмичны, медленны, с акцентом второго тона, средний систолический тон самый громкий на основании, голосистолический слева снизу от грудины ослаблен на вдохе, верхушечный голосистолический. Правый желудочек выбухает, выявляется пульсация печени. Нижние конечности отечны, при надавливании безболезненны, в дистальных отделах имеются трофические изменения. Остальные показатели в норме. ЭКГ без отклонений, за исключением признаков гипертрофии левого желудочка. Показатели ОАК, липидного спектра в норме, уровень кальция, фосфора, общий белок и его фракции, АСТ, АЛТ, мочевая кислота, тропонин и гликированный гемоглобин в норме.
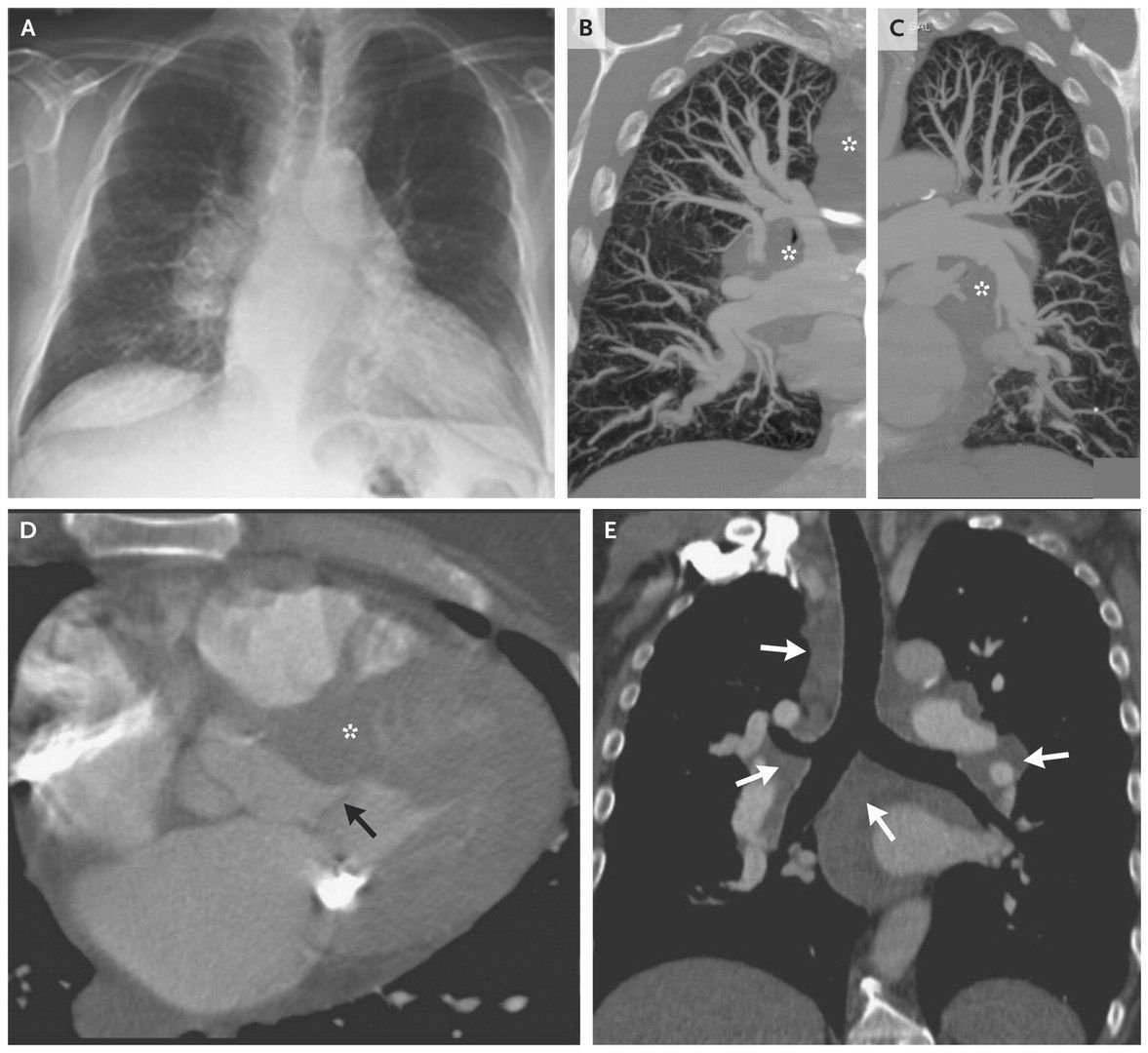
На рентгенограмме органов грудной клетки обнаружено расширение правого корня легкого с дольковым контуром, диссеминированная лимфаденопатия средостения, признаки отека легкого. На КТ не было выявлено поражение легочных артерий, что исключает диагноз ТЭЛА. Были обнаружены кальцифицированные узелки в нижних долях обоих легких, что говорит о перенесенном гранулематозном заболевании. Также подтверждается массивная лимфаденопатия. Левые отделы сердца увеличены. Присутствуют коронарные атеросклеротические кальцифицированные бляшки, кальцификация митрального и аортального отверстий. Были выявлены признаки диффузного идиопатического скелетного гиперостоза (остеофиты спереди грудных позвонков, нарушение структуры позвонков).
Через три дня по причине брадикардии с паузами более 3 секунд, пациенту был отменен карведилол. Однако на фоне отмены препарата пациент отмечал приступы тахикардии. Было предписано заменить лизиноприл каптоприлом.
Тесты на ВИЧ и туберкулез отрицательные.
Были высказаны предположения о возможном наличии амилоидоза или саркоидоза.
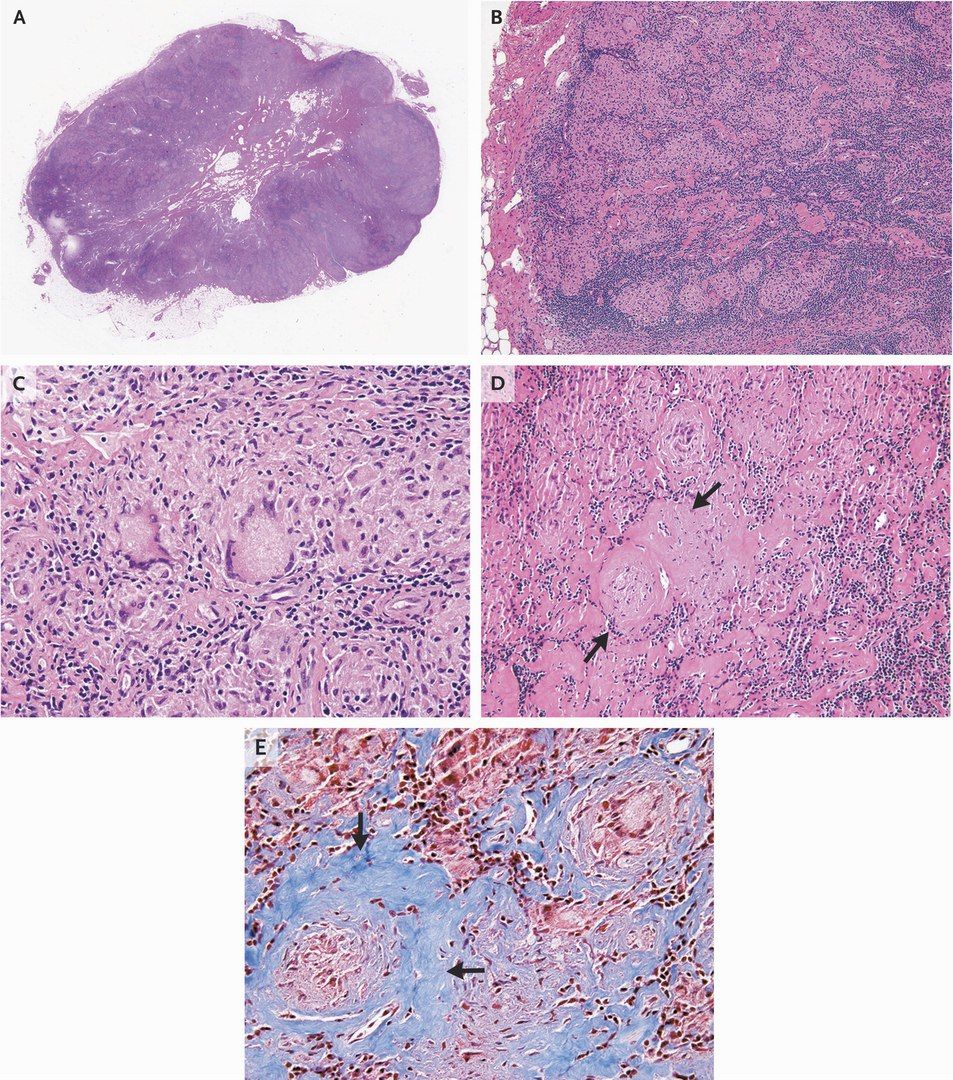
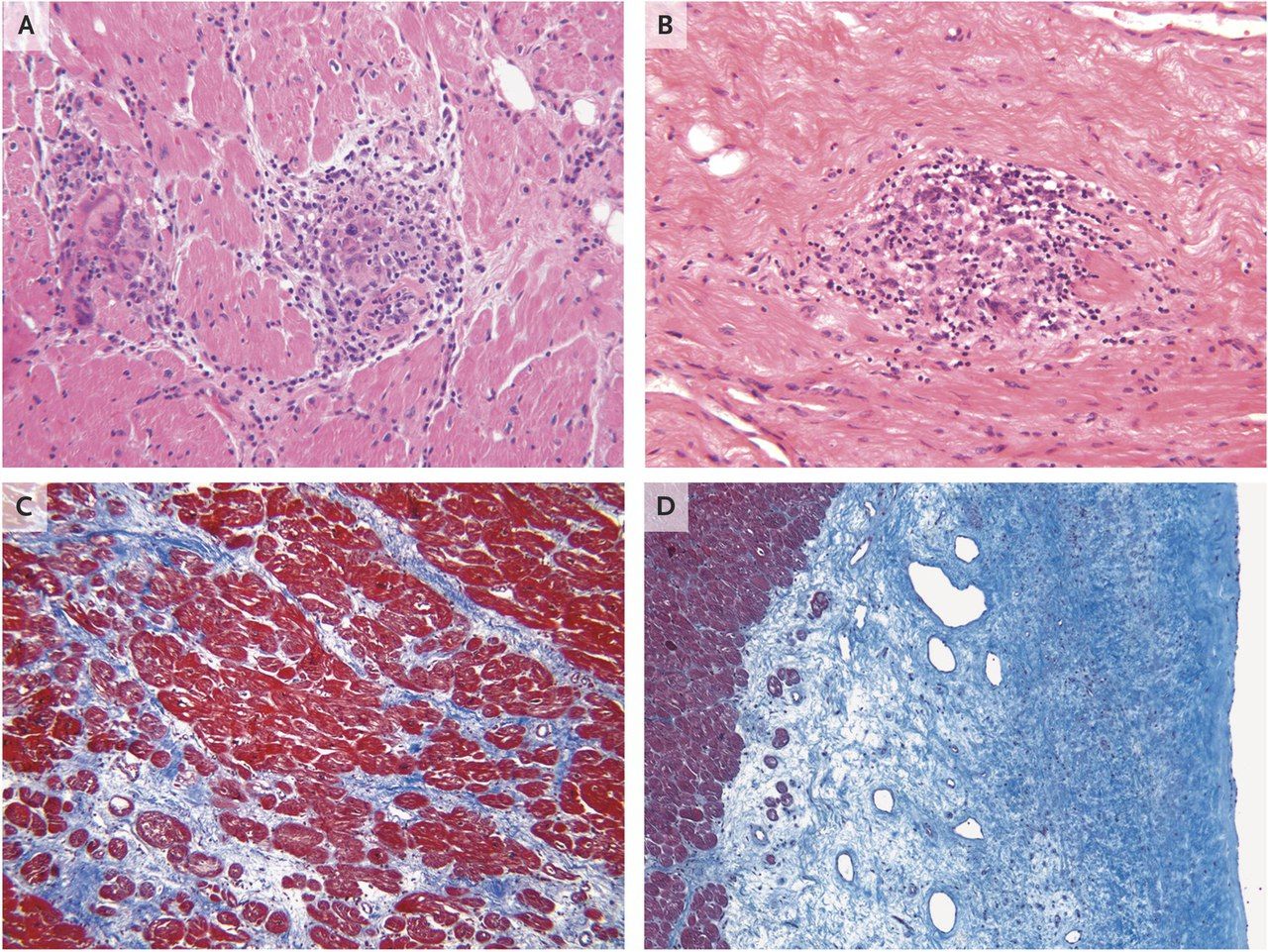
После взятия биопсийного материала гранулем, было решено провести тест на саркоидоз, проявления которого очень похожи на туберкулез. Также морфологически не был обнаружен амилоид при окраске конго-красным. После гистологического исследования был поставлен окончательный диагноз – саркоидоз с вовлечением сердца и шейных лимфатических узлов.
Саркоидоз — это системное воспалительное заболевание неизвестной природы, характеризующимся образованием неказеифицирующихся гранулём, мультисистемным поражением с определённой частотой вовлечения различных органов и активацией Т-клеток в месте гранулёматозного воспаления с высвобождением различных хемокинов и цитокинов, включая фактор некроза опухоли (TNF-альфа).
Фенотипы (особенные варианты течения) саркоидоза:
- По локализации:
- Классический, с преобладанием внутригрудных (лёгочных) поражений;
- С преобладанием внелёгочных поражений;
- Генерализованный.
- По особенностям течения:
- С острым началом заболевания (синдромы Лёфгрена, Хеерфордта-Вальденстрёма и др.);
- С изначально хроническим течением;
- Рецидив;
- Саркоидоз детей в возрасте до 6 лет;
- Саркоидоз, рефрактерный к лечению.
Эпидемиология
Распространенность саркоидоза в России малоизучена. Причины этого кроются в полиморфной клинической картине заболевания, затрудняющей диагностику, недостаточности знания врачей о саркоидозе. По имеющимся публикациям заболеваемость саркоидозом находится в пределах от 2 до 7 на 100 тысяч взрослого населения. Распространённость саркоидоза в России имеет вариации от 22 до 47 на 100 тыс. взрослого населения и зависит от наличия центров и специалистов.
Этиология
Саркоидоз — это заболевание с неизвестной этиологией. Тем не менее существует множество предположений о причинах саркоидоза. К триггерам саркоидоза могут быть отнесены:
- микобактерии (классические и фильтрующиеся формы)
- Chlamydophila pneumoniae ;
- Borrelia burgdorferi — возбудитель болезни Лайма;
- Propionibacterium acnes — бактерии-комменсалы кожи и кишечника здорового человека;
- отдельные виды вирусов: вирус гепатита С, вирус герпеса, вирус JC (John Cunningham).
Значимость теории триггера подтверждается возможностью передачи саркоидоза от животного к животному в эксперименте, при трансплантации органов у человека
Другие гипотезы:
- Вдыхание металлической пыли или дыма
- Влияние курения. Среди курильщиков саркоидоз встречается реже, но болеют они тяжелее.
- Наследственность (гены HLA, TNF–альфа, АПФ, рецепторов к витамину D)
Патогенез
Основу иммунопатогенеза саркоидоза лёгких составляет реакция гиперчувствительности замедленного типа (ГЗТ). Классическая реакция ГЗТ включает следующие процессы иммунореактивности: активацию цитокинами сосудистого эндотелия, рекрутирование моноцитов и лимфоцитов из кровяного русла и тканей в очаг ГЗТ, активацию функций альвеолярных макрофагов лимфокинами, элиминацию причинного антигена и повреждение тканей продуктами секреции активированных макрофагов и лимфоцитов. Наиболее часто эффекторным органом воспаления при саркоидозе являются лёгкие, также могут наблюдаться поражения кожи, сердца, печени, глаз и других внутренних органов.

Клиническая картина
Острый саркоидоз. Выделяют две формы острого саркоидоза. Первая – синдром Лефгрена, который легко распознаётся на основании остро возникшей лихорадки, узловатой эритемы, увеита, острого артрита голеностопов и двусторонней лимфаденопатии корней лёгких, хорошо видимой на прямой и боковой обзорной рентгенограмме органов грудной клетки. Вторая форма – синдром Хеерфордта или «увеопаротидная лихорадка», когда у больного наряду с лихорадкой есть увеличение околоушных лимфатических узлов, передний увеит и паралич лицевого нерва (паралич Белла).
Саркоидоз легких. Поражение легких выявляют в 90% случаев. Характерные симптомы: одышка и сухой кашель. При фиброзно-кистозном саркоидозе легких кашель будет влажным, возможно кровохарканье. У некоторых больных возможна нетипичная боль в грудной клетке, которая не купируется глюкокортикостероидами. Эта боль может появляться как при нагрузке, так и в покое. Ее возможная причина – выраженная медиастинальная лимфоаденопатия. При аускультации в 20% случаев выслушиваются свистящие сухие или влажные хрипы.
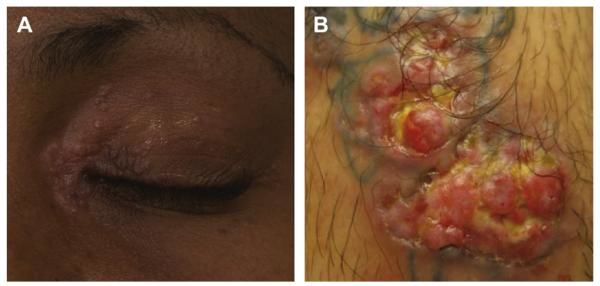
Хронический саркоидоз кожи. Встречается с частотой 10-30%. Поражение кожи может быть первым замеченным проявлением заболевания. Специфичны для саркоидоза узлы, бляшки, макулопапулезные изменения, lupus pernio, рубцовый саркоидоз. К редким проявлениям относят лихеноидные, псориазоподобные, язвы, ангиолюпоид, ихтиоз, алопецию, гипопигментированные пятна, поражение ногтей и подкожный саркоидоз. Саркоидоз также может проявляться аннулярными, индуративными бляшками — granuloma annulare.
Саркоидоз придаточных пазух и верхних дыхательных путей. Дыхательные пути страдают часто. Основные симптомы – стойкая заложенность носа и боль в области придаточных пазух. Возможно поражение гортани, что проявится охриплостью голоса и стридором.
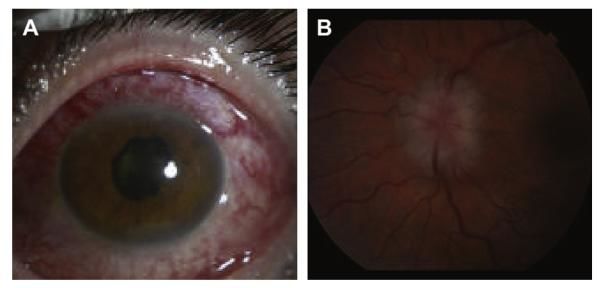
Саркоидоз глаз. Глаза бывают поражены при саркоидозе примерно в 25–36% случаев. 75% из них имеют передний увеит, 25-35% — задний увеит. Возможно поражения конъюнктивы, склеры и радужной оболочки.
Поражение опорно-двигательного аппарата. Поражение суставов при саркоидозе входит в симптомокомплекс синдрома Лёфгрена. Чаще всего артриты локализуются в голеностопах, коленях и локтях, нередко артриты сопровождает узловатая эритема. Известны 2 типа артритов, различающихся по клиническому течению и прогнозу. Острый артрит при саркоидозе часто проходит спонтанно и разрешается без последствий. Хронический артрит, хоть и менее типичен (менее 1% случаев), может прогрессировать и вызывать деформации суставов. При этом происходят пролиферативные и воспалительные изменения в синовии, а неказеифицирующиеся гранулёмы встречаются у половины пациентов. Саркоидоз костей с различной частотой встречается в разных странах — от 1% до 39%. Наиболее часто встречается бессимптомный кистоидный остеит малых костей рук и ног. Литические поражения были редки, локализуются в телах позвонков, длинных костях, тазовой кости и лопатке и обычно сопровождаются висцеральными поражениями. Саркоидоз мышц проявляется образованием узлов, гранулёматозным миозитом и миопатией.
Абдоминальный саркоидоз. У каждого второго больного саркоидозом обнаруживают гранулематозное воспаление в биоптатах печени, но клинические проявления есть только у 10% больных. Хронический гранулематозный гепатит может переходить в цирроз печени. ЖКТ страдает редко, возможно нарушение моторики.
Другие проявления. У трети больных саркоидозом выявляют гематологические нарушения. Возможна лимфоаденопатия, спленомегалия, анемия, лимфопения.
Диагностика
Рекомендуемое начальное обследование больного саркоидозом:
- Анамнез (воздействие факторов окружающей среды и профессии, симптомы)
- Физикальное обследование
- Обзорная рентгенограмма органов грудной клетки в прямой и боковой проекциях
- РКТ органов грудной клетки
- Исследование функции дыхания: спирометрия и DLco
- Клинический анализ крови: белая кровь, красная кровь, тромбоциты. Наблюдается повышение СОЭ, лейкоцитоз, тромбоцитопения
- Содержание в сыворотке крови: кальция, печеночных ферментов (АлАТ, АсАТ, ЩФ), креатинин, азот мочевины крови
- Общий анализ мочи
- ЭКГ (по показаниям мониторирование по Холтеру)
- Обследование у офтальмолога
- Туберкулиновые кожные пробы
Лечение
Основной принцип лечения — исключить угрожающие жизни проявления заболевания. В случаях ограниченной кожной формы или синдрома Лефгрена достаточно назначения НПВП. Больным с поражением жизненно важных органов необходимо получать высокие дозы глюкокортикостероидов. Подбирая лечение, необходимо ориентироваться на объективные показатели (легочные пробы, рентгенограммы грудной клетки, анализы крови, МРТ). Стартовая терапия глюкокортикостероидами должна продолжаться 8-12 месяцев, затем можно постепенно снижать дозу. Начальная доза — 20–40 мг/сут, после первого месяца лечения дозу можно снижать на 5 мг каждые 2 недели до 20 мг/сут, затем дозу снижают на 2,5 мг через 1–2 месяца до поддерживающей дозы 5–15 мг/сут.
Источники
- Диагностика и лечение саркоидоза (Федеральные согласительные клинические рекомендации), 2014;
- Ревматические заболевания под редакцией Дж. Х. Клиппела и др., 2011.
- Moore S. A. et al. Case 22-2016: A 65-Year-Old Man with Syncope, Dyspnea, and Leg Edema //New England Journal of Medicine. – 2016. – Т. 375. – №. 3. – С. 262-272.
- ВКонтакте
- РћРТвЂВВВВВВВВнокласснРСвЂВВВВВВВВРєРСвЂВВВВВВВВ
- Telegram