Болезнь Кавасаки
Болезнь Кавасаки (мукокутанный синдром поражения лимфоузлов) — системное заболевание, характеризующееся преимущественным поражением средних и мелких артерий с развитием деструктивно-пролиферативного васкулита.
На данный момент болезнь Кавасаки является ведущей причиной приобретенных болезней сердца у детей. Увеличивается число взрослых с поражением венечных артерий в результате данного заболевания, перенесенного в детском возрасте. Болезнь встречается преимущественно в возрасте до пяти лет, заболеваемость составляет 219,1 на 100 000 детей в возрасте до 5 лет, несколько чаще болеют девочки. В течение двух последних десятилетий отмечается устойчивая тенденция к увеличению первичной заболеваемости.
Впервые заболевание было описано в 1967 году японским педиатром T. Kawasaki как новая детская болезнь неясной этиологии. Автор назвал ее «фебрильным окуло-оро-кутанео-акродесквамативным синдромом с негнойным шейным лимфаденитом или без него». Поначалу болезнь считали легкой и спонтанно излечивающейся, однако несколько лет спустя были выявлены морфологические и клинические признаки поражения сердца у части больных, а также зафиксированы случаи внезапной сердечной смерти от тромбоза и разрыва аневризм коронарных артерий.
В наши дни причина заболевания так и не установлена. Считается, что существует неидентифицированный инфекционный агент, который служит триггером к развитию специфического иммунного васкулита с особой тропностью к венечным артериям. В пользу инфекционной природы заболевания говорит его сезонность, цикличность, клиническая картина и наличие эпидемических вспышек. Так, пик заболеваемости во всем мире приходится на зиму и раннюю весну, и возможно зависит от погодных условий. Есть наблюдения, согласно которым болезнь Кавасаки определенным образом связана с вирусом Эпштейн-Барр и парвовирусом В19, однако выявить данные агенты посмертно в тканях сердца и коронарных артерий не удалось. Генетические маркеры предрасположенности к заболеванию включают в себя кальцинейрин/NFAT, TGFβ и полиморфизм генов транспортера простагландинов ABCC4. Возможно, болезнь Кавасаки вызывается одним или несколькими инфекционными агентами у лиц, имеющих наследственную предрасположенность.
Главную роль в патогенезе заболевания играет иммунная активация, что подтверждается наличием депозитов иммунных комплексов в пораженных тканях, повышенным уровнем циркулирующих воспалительных цитокинов и активацией T-клеток.
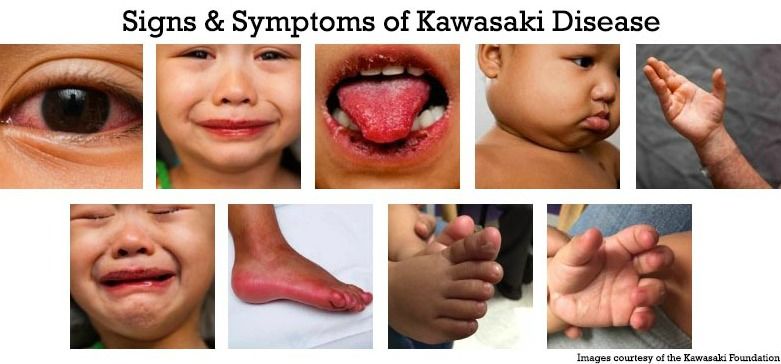
Заболевание начинается остро с повышения температуры тела до 38–40 °C. Одновременно с началом лихорадки на туловище и конечностях проявляются распространенные пятнисто-папулезные высыпания. На фоне высокой лихорадки в течение нескольких дней развивается
выраженная гиперемия конъюнктив без экссудативных проявлений. Наблюдается сухость, покраснение, трещины губ, гиперемия слизистой оболочки ротовой полости, отек сосочков языка, малиновый/клубничный язык, как при скарлатине. Возможно значительное увеличение лимфоузлов переднего шейного треугольника.
Более чем у половины больных встречаются патологические изменения сердечно-сосудистой системы. В остром периоде данному заболеванию наиболее характерен миокардит со значительным снижением сократительной функции. Вальвулит и дисфункция подклапанного аппарата митрального и аортального клапанов приводит к умеренной регургитации, которая исчезает на фоне терапии. Клапанные пороки формируются крайне редко. Важный диагностический признак болезни Кавасаки — функциональное и органическое поражение коронарных артерий. В первые дни заболевания обнаруживают отечность и воспалительную инфильтрацию интимы, адвентиции, а позднее и медии без повреждения внутренней эластической мембраны, которая разрушается на 7–9 день под воздействием металлопротеиназ и эластазы нейтрофилов. Именно в период с 7-го дня до 4–6 недель после дебюта болезни формируются аневризмы коронарных артерий. В отдаленных осложнениях заболевания возможен разрыв аневризм, стеноз и тромбоз КА, острый инфаркт миокарда, хроническая сердечная недостаточность.
Терапия болезни Кавасаки направлена на регуляцию иммунного ответа и ингибирование активации тромбоцитов. Так, основным методом лечения является сочетание иммуноглобулина для внутривенного введения (ИГВВ) с ацетилсалициловой кислотой (АСК). ИГВВ модулируют иммунный и воспалительный ответ, нейтрализуют микробные антигены, индуцируют элиминацию иммунных комплексов. АСК оказывает противовоспалительное и жаропонижающее действие, а также предупреждает тромбообразование в условиях васкулита. Лечение, начатое в течение первых 5 дней от манифестации заболевания, снижает вероятность патологического ремоделирования коронарных артерий с 25 до 4 %.
Источники
- Newburger JW, Takahashi M, Gerber MA, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association. URL: goo.gl/XFXEYT
- Лыскина ГА, Ширинская ОГ. Клиническая картина, диагностика и лечение синдрома Кавасаки: известные факты и нерешенные проблемы. URL: goo.gl/24M5AJ
