3 удивительных случая в медицинской практике за 2018 год
2018 год прошел продуктивно для многих сфер медицины, оставив в веках плодородное наследие. В данном обзоре хотелось бы осветить три удивительных случая, имевших место в практической медицине в 2018 году. С большой вероятностью приведенные ниже случаи могут вам никогда и не встретиться, но, тем не менее, важно понимать, что они возможны не только в теории, но и на практике.
В Калифорнии мужчина выкашлял кровавый слепок бронхиального дерева.
36-летний пациент был доставлен в отделение реанимации с обострением хронической сердечной недостаточности. На момент поступления в его анамнезе значились хроническая сердечная недостаточность с 20-процентной фракцией выброса левого желудочка, протезирование аортального клапана при двустворчатом аортальном стенозе, эндоваскулярное стентирование аневризмы аорты, а также операция по установке постоянного кардиостимулятора.
Для купирования острой сердечной недостаточности было установлено поддерживающее устройство “Impella”, а также вводился гепарин. На протяжении следующей недели у пациента возникали необильные приступы кровохарканья, а также усугубление дыхательной недостаточности. Было принято решение увеличить объем вводимого через назальную канюлю кислорода (вплоть до 20 литров).
Во время пребывания пациента в реанимации произошло удивительное событие: во время сильного приступа кашля пациент отхаркнул неповрежденный слепок правого бронхиального дерева. Правое бронхиальное дерево содержит три сегментарные ветви в верхней доле (голубые стрелки), две сегментарные ветви в средней доле (белые стрелки) и пять сегментарных ветвей в нижней доле (черные стрелки).
В последующем пациенту была проведена интубация трахеи, а также бронхоскопия, при которой обнаружился небольшой объем крови в ветвях правой нижней доли. Через два дня была проведена экстубация, и у пациента не наблюдалось последующих приступов кровохарканья. Тем не менее, неделю спустя пациент скончался от осложнений сердечной недостаточности (перегрузка объемом и сниженный сердечный выброс).
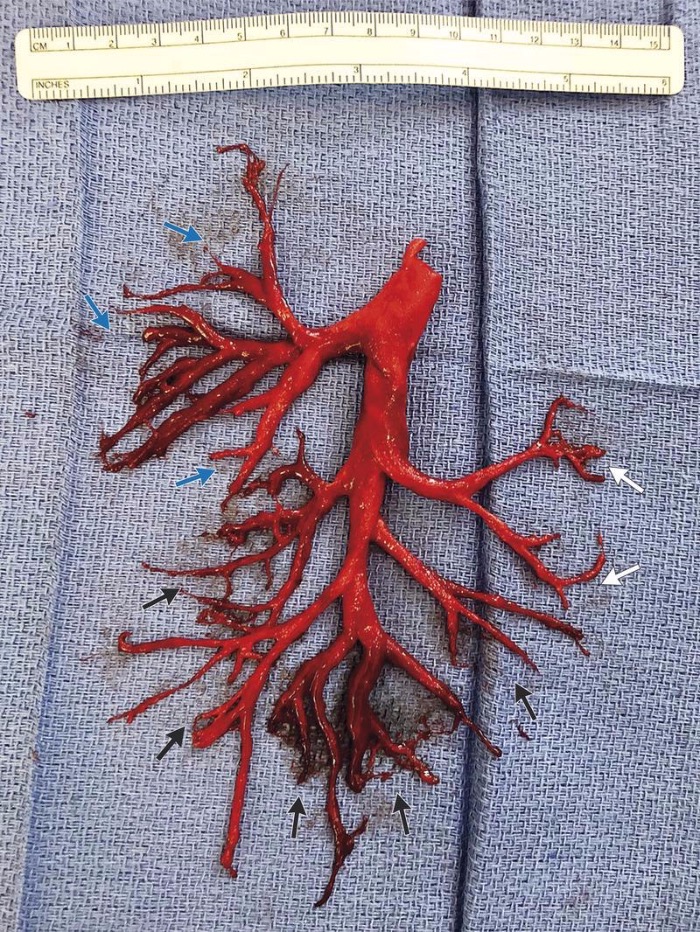
Источник:The New England journal of medicine (2018)
В Сиэтле был зарегистрирован смертельный случай, связанный с неправильным промыванием носа
История начинается с продолжительного гайморита у 69-летней пациентки. Для облегчения симптомов заболевания врач посоветовал пациентке регулярные промывания носа солевым раствором. Несмотря на указание врача использовать для этой цели исключительно стерильную воду, либо солевой раствор, пациентка делала промывания обычной водопроводной водой.
Первой жалобой пациентки, отличной от гайморита, была сыпь, появившаяся через месяц после начала исполнения рекомендаций врача. Исходя из имеющихся данных, сыпь приняли за розацеа. Регулярное обследование у дерматолога не принесло результатов: сыпь не прошла.
Примерно через год у пациентки возник фокальный эпилептический припадок, во время которого она пребывала в сознании. Во время припадка она испытала генерализованные судороги левой половины тела. При последующей МРТ было выявлено поражение двигательной коры правого полушария 1,5 см в диаметре. Врачи заподозрили глиому. «Учитывая все обстоятельства, мы были уверены, что это опухоль» - заявил оперировавший пациентку в Swedish Medical Center доктор Чарльз Коббс. Это было бы не удивительно, учитывая имевшийся у пациентки рак молочной железы. Во время операции обнаружилось: поражение было настолько обширным, что было затруднительно определить, с чем они на самом деле имели дело. В связи с этим было принято решение отправить образец ткани на биопсию в Johns Hopkins University для дальнейшего исследования. После операции женщина была выписана, однако вскоре пришло заключение, что поражение имело амебоидный генез. Некоторое время спустя после успешной повторной операции пациентка скончалась. Лишь после смерти пациентки пришли результаты дополнительных исследований из CDC (Disease Control and Prevention), в ходе которых было выявлено присутствие амеб Balamuthia mandrillaris в образцах.
B. madrillaris были признаны отдельным видом в 1993, и с тех самых пор было зарегистрировано всего лишь 200 случаев заражения данным возбудителем. Основным затруднением в диагностике данного возбудителя является то, что данный вид не размножается на агаровой среде, а только на печеночной ткани приматов или на клетках человека, формирующих гематоэнцефалический барьер. После данного происшествия врачи пришли к заключению, что в связи с труднодоступной диагностикой данного возбудителя множество диагнозов было установлено неверно.
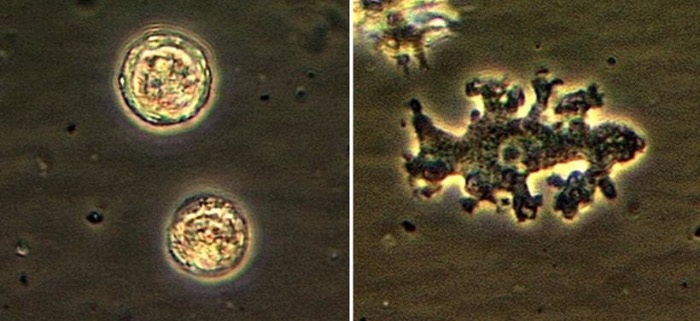
Источник: CDC
В Великобритании врачи обнаружили контактную линзу под веком пациентки спустя 28 лет после пропажи
Почти 30 лет назад четырнадцатилетняя девочка потеряла контактную линзу во время игры в бадминтон. Казалось бы, ситуация вполне заурядная, загвоздка лишь в том, что обнаружили линзу лишь спустя 28 лет в сформировавшейся кисте.
В возрасте 42 лет женщина обратилась к офтальмологу с жалобой на птоз верхнего века. В ходе осмотра врач пропальпировал небольшой бугорок под кожей. МРТ выявила кисту размером 4–6 миллиметров.
После удаления кисты, в ней обнаружилась очень плотная контактная линза. Конечно же, пациентка далеко не сразу вспомнила, как она могла там оказаться. Однако, ее мать припомнила инцидент 28-летней давности, в ходе которого ее дочь ударили ракеткой в глаз во время матча в бадминтон. Именно в тот момент девочка потеряла линзу, которую она так и не смогла найти. С тех пор она перестала носить плотные контактные линзы.
Врачи заключили, что во время травмы линза попала за веко, где и осталась на протяжении 28 лет. До сих пор лечащие врачи так и не могут однозначно заключить, почему почти 30 лет не было никаких симптомов.
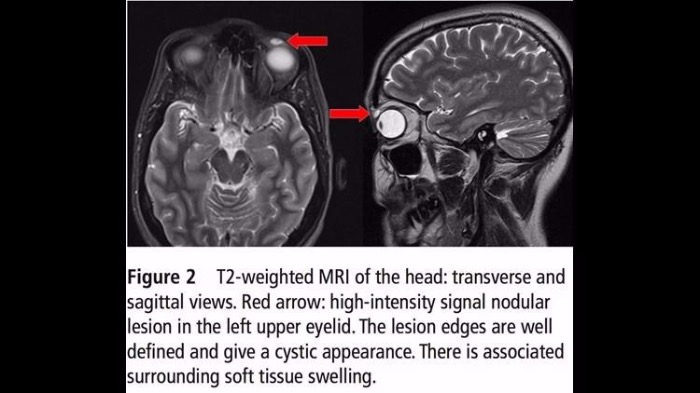
Т2-взвешенный снимок МРТ: поперечный и сагиттальный вид. Красная стрелка: высокочастотный сигнал поражения, локализованного под левым верхним веком. Края поражения хорошо определяются и имеют вид кистозного образования. Также в данной области отмечается припухлость мягких тканей. Источник: BMJ Publishing Group LTD
