Врач и пациент в 2025 году – каким будет самое ближайшее будущее?
В 2017 году голландская Федерация медицинских специалистов опубликовала визионерский документ «Medical Specialist in 2025. Ambition. Trust. Cooperation», который рассказывает о том, каким должен быть врач в 2025 году, и дает рекомендации, как начать готовиться к будущему уже сегодня. Лидер клинической практики, участник процесса инноваций, наставник для коллег и коуч для пациентов – лишь несколько ролей врача будущего. Это руководство к действию не только для врачей, но и для организаторов здравоохранения, исследователей, ученых, в общем, всех тех, кто вовлечен в оказание медицинской помощи пациентам.
Векторы развития: кооперация и обоснованное доверие
Задача любой системы здравоохранения в мире – постоянно улучшать качество медицинской помощи. Это было актуально 50 лет назад, актуально сегодня и будет актуально все последующие годы. По мнению авторов документа, ключевой фактор в улучшении качества – кооперация между всеми участниками системы здравоохранения (профессионалы, страховые компании, клиники). Важно создавать систему взаимного сотрудничества и поддержки, в которой будут чувствовать себя комфортно те, кто непосредственно лечат пациентов. Сегодня мало кто об этом задумывается, но ведь от человечности, благополучия и удовлетворенности врача условиями труда во многом зависит качество оказываемой помощи.
Важная часть кооперации – сотрудничество с пациентами. Доверительные взаимоотношения между врачом и пациентом определяют то, насколько система здравоохранения может улучшить качество жизни для них обоих. Времена, когда пациент слепо доверял каждому слову врача, прошли. Это случилось по двум причинам. Первая – информация о том, как нужно лечить, стала более доступна самим пациентам благодаря современным технологиям. Вторая – после активного освещения СМИ врачебных ошибок, личного негативного опыта при получении медицинской помощи доверие пациентов снизилось. Это сформировало запрос с их стороны на более открытую информацию о работе клиник, тщательную обоснованность лечения, которое назначил врач.
Технологии для объективной информации
В любом случае оценить все, что важно для пациента и для медицинского работника, невозможно. Предполагается, что к 2025 году больший объем информации о качестве и эффективности работы системы будет более доступным благодаря автоматизации процессов. Это поможет повысить не только уровень качества медицинской помощи, но и уровень доверия со стороны пациентов. Система телемониторинга, например, будет позволять врачу в режиме реального времени наблюдать за показателями состояния организма пациентам, корректировать при необходимости качество лечения, а пациент сможет со своей стороны оценивать качество лечения.
Новые информационные системы важны еще и потому, что нагрузка на врачей, которым по-прежнему приходится заполнять бумаги для статистики, существенно снизится, что повлияет и на их продуктивность, и на уровень их благосостояния.
3 типа информации, которую будут собирать системы:
- Hard quality information– информация о качестве медицинской помощи, включающая заболеваемость, смертность, данные национальных регистров.
- Soft quality information– опросы пациентов, оценка качества услуг, итогов командной работы.
- Efficiency information – стоимость каждой манипуляции, курса лечения.
Эти три источника информации необходимы не только для проведения комплексной оценки медицинской помощи, но и для формирования целей на повышение ее качества. Здесь важно отметить, что оценка комплексная, она происходит с точки зрения медиков, управленцев и самих пациентов.
Врач 2025 – роли

Коуч и советник
В 2025 году роль врача станет намного шире. Опытный врач станет советников для своих коллег, обмениваясь с ними новыми знаниями и практическими опытом. Ключевая задача, стоящая перед руководителями медицинских организаций, – создать пространство для открытого диалога, где каждый сможет доносить свое видение высокого качества и эффективности оказания медицинской помощи.
Для пациентов врач будет выполнять роль коуча, давая рекомендации по лечению, мотивируя вести здоровый образ жизни. Жизненное «кредо» врача в 2025 году – «cool head, warm heart» (холодная голова, теплое сердце), сострадание и человечность – будут лежать в основе врачебной практики. При этом будет применяться индивидуальный подход, когда врач учитывает разный уровень возможностей пациентов следить за своим здоровьем. Он будет стараться улучшить коммуникацию с пациентом с помощью различных каналов коммуникации – онлайн-консультации, электронное обучение и даже компьютерные игры.
Профессионал с энтузиазмом
В 2025 году значительное внимание будет уделяться благосостоянию медицинских работников и формированию позитивной корпоративной культуры. Для этого и врачи, и медсестры, и управленцы должны быть энтузиастами в своем деле. За счет чего это возможно? Среди ключевых источников авторы упоминают автономность в работе, возможность профессионально развиваться, наличие обратной связи, социальную поддержку, уровень удовлетворенности трудом, положительный климат на работе.
Инноватор и лидер клинической практики
В 2025 году врач будет участником процесса разработки и реализации инновационных методов лечения. Он, как никто, знает нужды своих пациентов и сможет корректно донести их разработчикам. На этапе оценки новых технологий важно участие и самих пациентов, что также будет в зоне ответственности врача. Он будет предлагать им новые методы лечения, контролировать соблюдение рекомендаций и оценивать эффективность с точки зрения пациента. Это поможет ему также оставаться в курсе последних технологий, непрерывно обучаться и развиваться.
Пациент 2025

В 2025 году пациент будет тоже играть совершенно иную роль в процессе своего лечения, обладая более продвинутыми навыками в поиске информации о своем заболевании, в профилактике и поддержании своей здоровой жизнедеятельности. Ключевым вопросом во взаимодействии врача и пациента будет не «Что с вами случилось?», а «Что важно для вас?». Взаимодействие будет происходить на равных, с пониманием всех особенностей каждой клинической ситуации и потребностей самого пациента.
Роли пациента:
Система 2025
В 2025 году система оказания медицинской помощи будет выстроена вокруг нужд пациента. Например, процесс реабилитации пациента во время послеоперационного периода будет проходить дома, куда к нему будет периодических приходить медсестра, а врач будет следить за его состоянием с помощью системы телемониторинга. Это будет выражаться и в клинических решениях врача, учитывающих образ жизни и социальный статус пациента. В качестве примера консультации будущего авторы документа описывают случай, когда пациент с раком выбирает между хирургией и радиотерапией. Врач рассказывает ему плюсы и минусы обоих методов лечения, и они вместе принимают решение с учетом того, важно ли пациенту вести половую жизнь, ведь лечение может вызвать эректильную дисфункцию.
В основе системы оказания медицинской помощи будет лежать сетевой подход (network). Это подход, в котором врачи и медсестры вместе с социальными работниками, родственникам больного объединяются в единую сеть вокруг него в процессе лечения, а также клинической и социальной реабилитации. Врач будущего будет частью медицинской сети, созданной вокруг окружает пациента. Он не будет привязан к определенной клинике.
Подход сетевой медицины будет логическим продолжением интегрированной медицины, которая сейчас активно внедряется в Нидерландах. В России только обсуждается необходимость перехода к таким моделям. Преимущество в том, что основную ответственность за лечение берет на себя сам пациент и его родственники, процесс лечения выстраивается на основе его потребностей. Это особо актуально для пациентов с хроническими заболеваниями, число которых в будущем будет только расти в условиях более высокой продолжительности жизни.
Все это будет возможно только с помощью цифровой инфраструктуры, создающей единую виртуальную сеть вокруг пациента, в которой все участники процесса его лечения смогут эффективно коммуницировать.
Профилактика 2025
С развитием технологий исследования ДНК и Big Data организация систем здравоохранения будет направлена на управление рисками пациентов, связанными с потенциальными заболеваниями. Основным фокусом системы будет предотвращение болезней и улучшение состояния здоровья. Врач будет играть в этом более активную роль. Помимо выполнения своей роли коуча для пациента в обучении здоровому образу жизни с учетом его предрасположенностей и заболеваний, он также будет вовлечен в различные уровни профилактики, индивидуальные и коллективные (Табл.1).
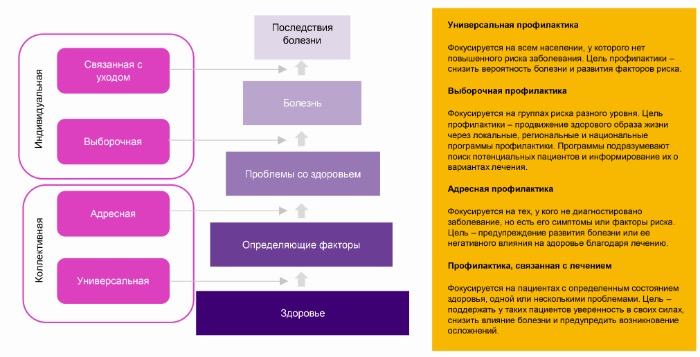
Таблица 1. Уровни профилактики в системе здравоохранения в 2025 году Источник: www.volksgezondheidenzorg.info

