Роль соотношения факторов регуляции ангиогенеза в развитии преэклампсии

Преэклампсия до сих пор остается одной из самых малоизученных акушерских патологий и в то же время одной из ведущих причин материнской и младенческой патологии и смертности. На данный момент для постановки диагноза преэклампсия требуется сочетание как минимум двух признаков — повышения артериального давления выше 140/90 мм рт. ст. и протеинурии более 0,3 г/л; их неспецифичность и возможность довольно позднего развития затрудняет дифференциальную диагностику и лечение этого состояния. Для прогнозирования развития преэклампсии разработана методика измерения соотношения белков, влияющих на ангиогенез в плацентарной ткани, — плацентарного фактора роста (PlGF) и fms-подобной тирозинкиназы-1 (sFlt-1), о которой мы и поговорим в сегодняшней статье.
Патогенез преэклампсии (ПЭ) является многофакторным и до конца не изучен, тем не менее известно, что у женщин с ПЭ наблюдается аномалия ремоделирования спиральных артерий, что приводит к гипоперфузии плаценты и системной эндотелиальной дисфункции. Это, в свою очередь, приводит к дисбалансу проангиогенных и антиангиогенных медиаторов, в частности, плацентарного фактора роста и растворимой fms-подобной тирозинкиназы-1 [5].
Плацентарный фактор роста (placental growth factor, PlGF) — это белок, влияющий на ангиогенез, который способствует прорастанию сосудов в ткани плаценты, матки, трофобласта. Его концентрация повышается с 11–12 недели беременности, достигает своего пика на 30 неделе и в дальнейшем под влиянием fms-подобной тирозинкиназы-1 начинает постепенно снижаться [1].
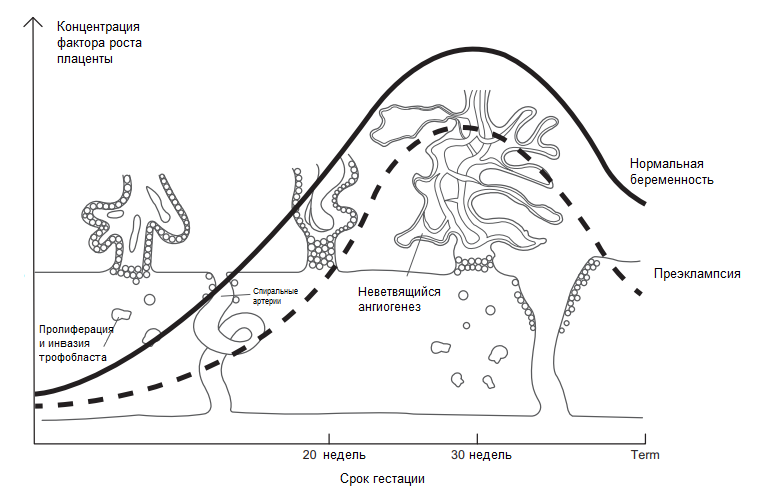
Рисунок 1 | Изменение концентрации PlGF в зависимости от срока гестации [1]
Fms-подобная тирозинкиназа-1 (soluble fms-like tyrosine kinase-1, sFlt-1) — антиангиогенный белок, являющийся рецептором проангиогенных факторов роста, таких как PlGF. Ее концентрация повышается к концу беременности — примерно с 34 недели, достигая своего пика к 37 неделе, что, по-видимому, связано с необходимостью перестройки сосудов с целью предотвращения массивного кровотечения в период родов. Таким образом, в течение беременности происходит изменение концентрации ангиогенных факторов и соотношение sFlt-1/PlGF достигает максимальных значений в период 11–14 и 37–40 недель беременности, при этом минимальные значения наблюдаются на 24–33-й неделе гестации [2].
По данным исследования Levine R. J. с соавторами, за 5 недель до развития клинических симптомов преэклампсии концентрация sFlt-1 в сыворотке увеличивается, а концентрация PlGF снижается, что приводит к увеличению отношения sFlt-1/PlGF [3]. Дефицит PlGF, вероятно, обусловлен сочетанием сниженной экспрессии PlGF и уменьшением свободного PlGF из-за связывания с sFlt-1, уровень которой повышен у пораженных женщин [1].
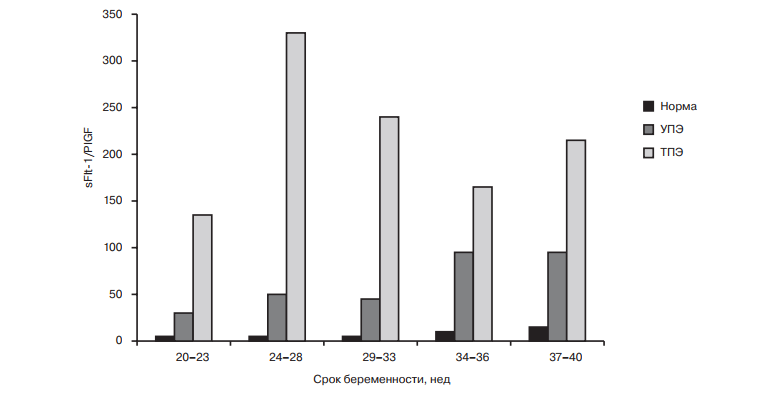
Рисунок 2 | Соотношение sFlt-1/PlGF при нормально протекающей беременности, умеренной преэклампсии (УПЭ) и тяжелой преэклампсии (ТПЭ) [2]. Исследование рекомендуется проводить в промежутке между 20–34 неделями беременности, женщинам. с высоким риском развития преэклампсии (отягощенный анамнез, возраст старше 40 лет, курение, хронические заболевания почек и др.), а также с клиническими и лабораторными признаками преэклампсии ( головная боль, фотопсии, повышение артериального давления, протеинурия и др.) и установленным диагнозом на основании протеинурии и артериальной гипертензии [6, 7].
Таблица 1 | Оценка риска развития преэклампсии в зависимости от соотношения sFlt-1/PlGF [6].

Фактическое влияние и клиническую полезность биомаркеров sFlt-1 и PlGF у беременных с подозрением на ПЭ оценивали в открытом исследовании преэклампсии (PreOS). Исследователи считают, что измерение соотношения sFlt-1/PlGF привело к уменьшению количества госпитализаций и изменению тактики ведения пациенток с подозрением на преэклампсию [4].
Таким образом, исследование соотношения sFlt-1/PlGF позволяет дифференцировать преэклампсию от других заболеваний, проявляющихся протеинурией и артериальной гипертензией, а также определить риск развития преэклампсии, тем самым предотвратив негативные последствия, такие как эклампсия, HELLP-синдром, задержка развития плода и преждевременные роды.
Источники:
- Chau K., Hennessy A., Makris A. Placental growth factor and pre-eclampsia //Journal of human hypertension. – 2017. – Т. 31. – №. 12.
- Иванец Т. Ю. и др. Диагностическая значимость определения плацентарного фактора роста и растворимой fms-подобной тирозинкиназы-1 в качестве маркеров преэклампсии. Проблемы репродукции. – 2015. – Т. 21. – №. 4.
- Levine R. J. et al. Circulating angiogenic factors and the risk of preeclampsia New England journal of medicine. – 2004. – Т. 350. – №. 7.
- Klein E. et al. Influence of the sFlt-1/PlGF ratio on clinical decision-making in women with suspected preeclampsia //PLoS One. – 2016. – Т. 11. – №. 5.
- Caillon H. et al. Evaluation of sFlt-1/PlGF ratio for predicting and improving clinical management of pre-eclampsia: Experience in a specialized perinatal care center //Annals of laboratory medicine. – 2018. – Т. 38. – №. 2.
- Stepan H. et al. Implementation of the sFlt‐1/PlGF ratio for prediction and diagnosis of pre‐eclampsia in singleton pregnancy: implications for clinical practice //Ultrasound in Obstetrics & Gynecology. – 2015. – Т. 45. – №. 3.
- Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия. Клинические рекомендации. 2016.
