Роль пробиотиков и пребиотиков при болезнях ЖКТ: от биологии к клинике
Пребиотики
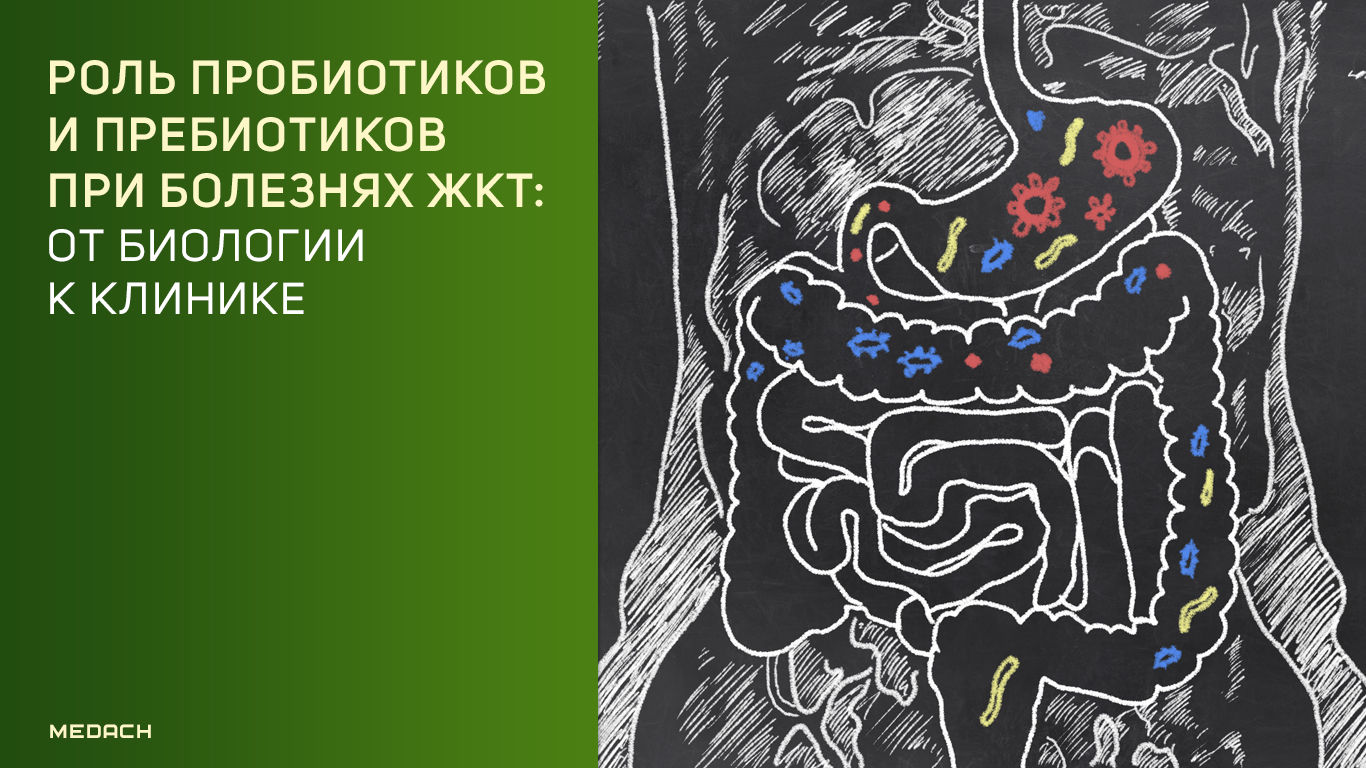
Пребиотики — компоненты пищи, которые не перевариваются и не усваиваются в верхних отделах желудочно-кишечного тракта, но ферментируются микрофлорой толстого кишечника человека для стимуляции ее роста и жизнедеятельности. Большая часть пребиотиков является олигосахаридными углеводами. Наиболее выраженными свойствами обладают фруктозо-олигосахариды, инулин, галакто-олигосахариды, лактулоза и лактитол [1].
Неуглеводные олигосахариды
Некоторые соединения не классифицированы как углеводы, но все же включены в группу пребиотиков, например, флаванолы, полученные из какао. Эксперименты in vivo и in vitro показали, что флаванолы могут стимулировать молочнокислые бактерии [1].
Механизмы влияния пребиотиков на микробиоту кишечника
Пребиотики, являясь источником энергии для микробиоты кишечника, способны модулировать состав и функционирование микроорганизмов. В процессе проведения функциональной метагеномики было выяснено, что отдельные виды бактерий в ходе филогенеза передали способность метаболизировать определенный пребиотик. Например, некоторые участки метагенома микробиоты человека идентифицированы как участники метаболизма нескольких пребиотиков в ксеногенном хозяине, таком как E. coli. Клоны различных видов, таких как Actinobacteriae, Bacteroidetes и Firmicutes, могут ферментировать фруктоолигосахариды, галактоолигосахариды и ксилоолигосахариды. Важный фактор для определения видов, способных ферментировать определенный пребиотик — длина цепочки. Например, инулин (DP ≤ 60 — здесь и далее: степень полимеризации) может быть ферментирован только несколькими видами, тогда как фруктоолигосахариды могут метаболизироваться гораздо большим количеством микроорганизмов (с DP ≤ 10). Побочный продукт ферментации сложного пребиотика может быть субстратом для какого-либо микроорганизма. Например, Ruminococcus bromii может разлагать резистентный крахмал, и некоторые виды микроорганизмов могут использовать продукты ферментации этой реакции, которые, в основном, представляют собой кислоты, снижающие рН кишечника. Изменение рН кишечника с 6,5 до 5,5 может способствовать модуляции популяции кишечной микробиоты, влияя на чувствительные к кислоте виды (например, Bacteroides) и оказывать бутирогенный эффект (образование бутирата бактериями Firmicutes) [1].
.
Пробиотики
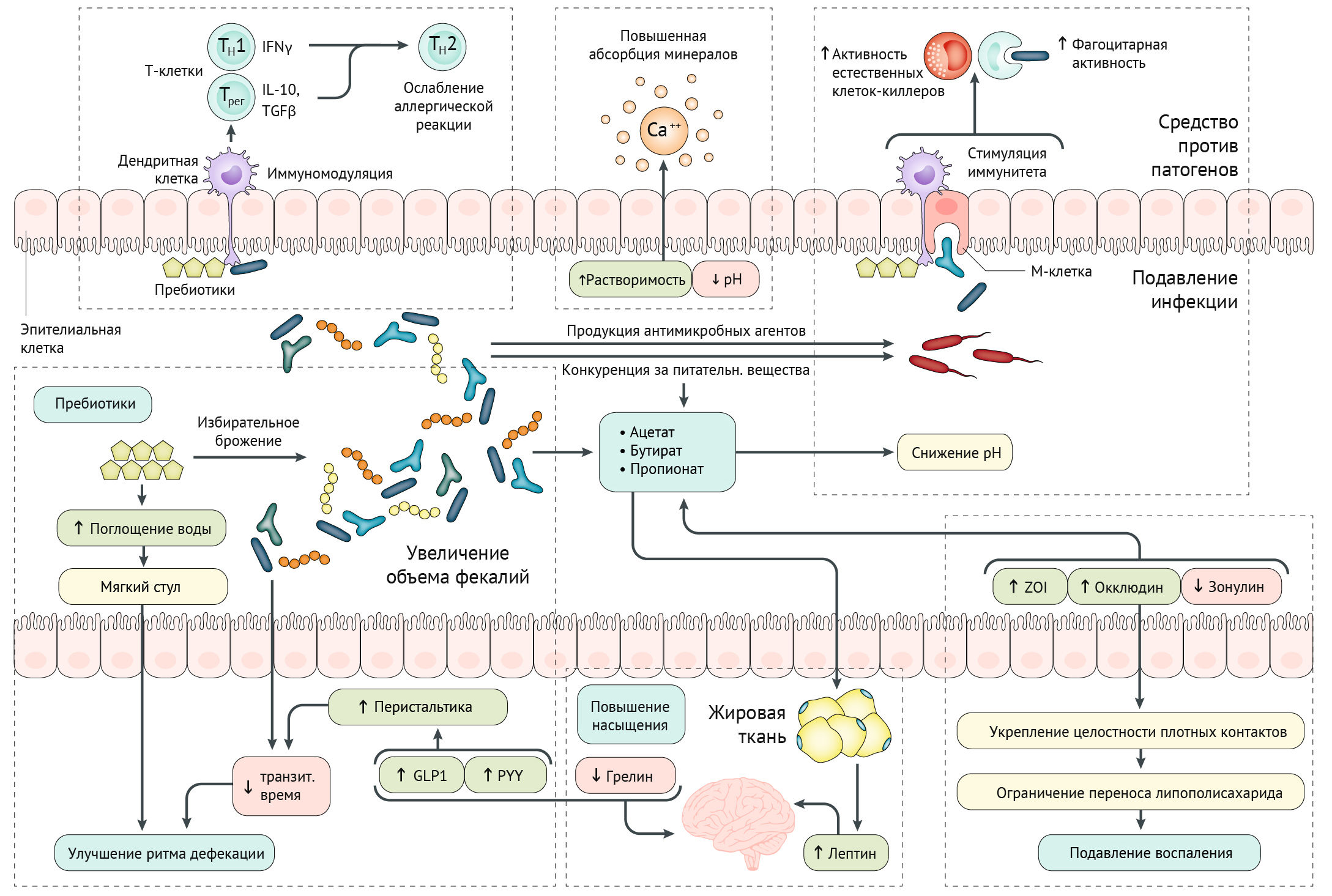
Пробиотики — это микроорганизмы, использующиеся в терапевтических целях; также к ним относятся пищевые продукты и биологически активные добавки, содержащие живые микрокультуры [2]. Пробиотики приобрели широкую популярность, при этом клинические исследования, направленные на их изучение, неоднозначны. Результаты метаанализов позволяют предположить, что пробиотики могут обеспечить преимущества при лечении некоторых состояний, таких как инфекционная диарея и диарея, развившаяся после приема антибиотиков [3].
Существуют различия между пробиотическими штаммами. Историческая концепция «устойчивости к колонизации» — один из многих механизмов действия пробиотиков — это ситуация, при которой микробиота кишечника колонизирует ткани хозяина для исключения контаминации потенциально патогенными микроорганизмами (резидентными или инвазивными). Действительно, свойства организма-хозяина и его исходного микробиома влияют на конечное проявление определенных эффектов. Возможно, в мире могут существовать такие микробиоты, которые плохо реагируют на поступающие извне пробиотические штаммы, в том числе на лекарства [4].
.
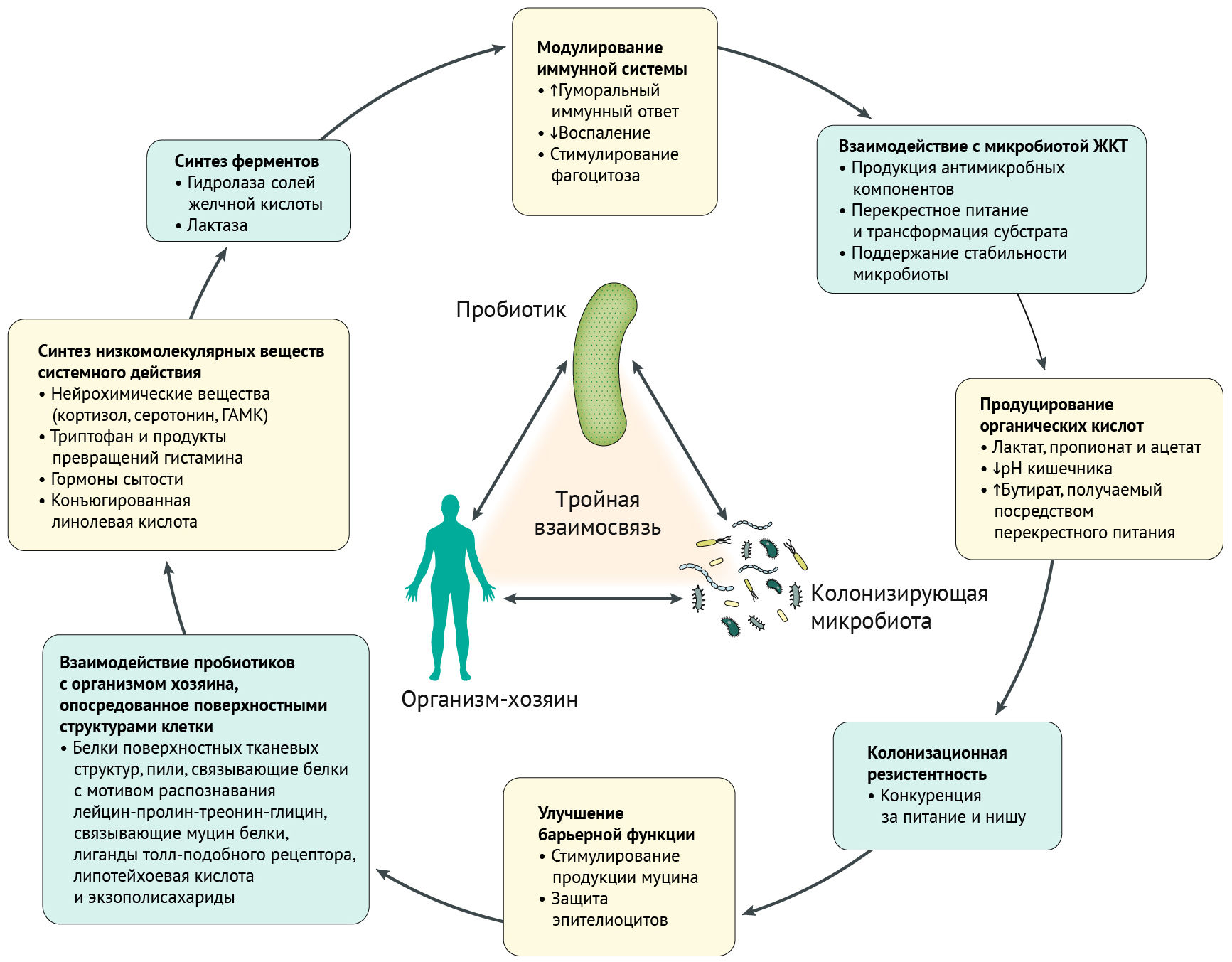
Изучение механизмов работы пробиотиков часто основывались на исследованиях in vitro или на животных. Не все механизмы были подтверждены у людей и имеются у каждого штамма. Вероятно, в одном пробиотике может сочетаться несколько механизмов, и важность конкретного зависит от многих факторов. Например, в воспаленном кишечнике самой важной будет способность к подавлению активности воспалительных медиаторов и улучшение функции эпителиального барьера, в то время как в толстой кишке для нормализации моторики особенно важно будет увеличение количества короткоцепочечных жирных кислот и гидратация [4].
Недавние исследования
Суэз (Suez) с коллегами занимались изучением восстановления микробиоты кишечника после лечения антибиотиками и обнаружили, что пробиотики быстро колонизируют кишечник, но препятствуют его повторному заселению нормальной микробиотой на срок до пяти месяцев. В группе, прошедшей трансплантацию аутологичной фекальной микробиоты, было отмечено быстрое восстановление микробиоты и ее возвращение к норме в течение нескольких дней. Также авторы показали, что колонизация происходит по индивидуальным паттернам. В ЖКТ некоторых людей пробиотики не приживались в принципе. Из этого следует, что многие люди, принимающие добавки с пробиотиками, впустую тратят свои деньги [3].
Два крупномасштабных клинических исследования, опубликованные в «New England Journal of Medicine», позволяют предположить, что ситуация с инфекционной диареей также может быть более сложной, чем считалось ранее [3].
Фридман (Fridman) и его коллеги провели рандомизированное контролируемое исследование пробиотика, содержащего Lactobacillus rhamnosus и Lactobacillus helveticus, с участием детей, поступивших в отделение неотложной помощи с гастроэнтеритом. Вопреки ожиданиям, ученые обнаружили, что пробиотик не предотвращает развитие умеренного или тяжелого гастроэнтерита в течение 14 дней после включения в исследование. В другой работе Шнаудер (Schnadower) и его коллеги получили схожие результаты в исследованиях с Lactobacillus rhamnosus штамма GG. В обоих исследованиях использовались пробиотики, отпускающиеся без рецепта в Северной Америке, и значительных отличий от плацебо в отношении продолжительности диареи, рвоты и количества незапланированных посещений врача показано не было [3].
Каждый из нас имеет уникальный кишечный микробиом, и воздействие различных бактерий — очень индивидуальный фактор. Поэтому использование пробиотиков для достижения оптимальных результатов должно быть персонализированным. Широко доступные добавки могут не содержать нужные штаммы или содержать недостаточное количество бактерий. Вместо приема биодобавок и лекарств, лучше отдавать предпочтение организации здорового и разнообразного питания. Такой подход принесет больше пользы здоровью [3].
Применение определенных пробиотических штаммов при конкретных показаниях, в свою очередь, может быть оправдано и эффективно: некротический энтероколит [5], антибиотикоассоциированная диарея у детей [6] и ее предотвращение [7], редкий стул и ощущение дискомфорта [8], детская колика [9], язвенный колит легкой и средней степени тяжести [10], синдром раздраженного кишечника [11], острая диарея [12], профилактика инфекции Clostridium difficile (связанной с диареей [13] и сепсисом у новорожденных [14]). Метаанализ, опубликованный в 2019 году, показал, что применение пробиотиков у детей может уменьшить необходимость применения антибиотиков [15]. Предложены также рекомендации по применению пробиотиков у детей, проживающих в Азиатско-Тихоокеанском регионе, кроме того недавно опубликован обзор литературы и рекомендаций, сделанный экспертами из Южной Америки [4].
В настоящее время имеются доказательства того, что профили микробиоты стула у пациентов с воспалительными заболеваниями кишечника отличаются от таковых у пациентов без патологии, но пока не ясно почему. Неизвестно, вызваны ли эти различия основным диагнозом или каким-либо другим фактором, например, лекарственным препаратом или изменением привычного питания [4].
Применение пребиотиков и пробиотиков обещает смягчить прогрессирование заболевания или его симптомов с помощью модуляции микробиоты. Понимание состава и функций микробиома у донора и реципиента может дать понять, насколько клинический успех зависит от этих факторов. Действительно, в некоторых клинических исследованиях отмечается важность исходного состава микробиоты у испытуемых. На характер микробиоты могут также влиять образ и условия жизни, диета, лекарства, консистенция стула, а также другие факторы, в том числе возраст. Кроме того, методология исследований и управление данными могут подвести к ложной интерпретации оценок микробиоты, что может ввести исследователей в заблуждение. Хотя при применении пребиотиков и пробиотиков наблюдаются клинические улучшения, ученые все же должны выяснить роль микробиома в этих экспериментах для того, чтобы оптимизировать данные о краткосрочных и долгосрочных результатах. Учет фенотипических и генотипических характеристик участников исследования имеет важное значение для успеха клинических испытаний. Изучение генетических характеристик может иметь значение для пациентов с микробиом-опосредованным воспалением кишечника. Наличие генов, связанных с развитием патологии, как правило, является фактором риска. Среди воспалительных заболеваний кишечника в данном аспекте чаще всего рассматривают болезнь Крона и язвенный колит. Существуют генетические мутации, ассоциированные с болезнью Крона, это в свою очередь усложняет разработку эффективных терапевтических стратегий. Данный аспект может частично объяснить, почему использование пробиотических штаммов для лечения болезни Крона, как правило, неэффективно. Неизвестно, почему после приема пробиотиков при язвенном колите легкой или средней степени тяжести состояние несколько улучшается, а при болезни Крона — нет. Для успешных манипуляций с микробиотой необходимо понимание связи между микробиомом и генетическими факторами риска для человека. Это потребует перехода от микробного геномного секвенирования к транскриптомным, метаболическим и протеомным исследованиям. Ученые продолжают изучать перспективы лечения заболеваний с помощью влияния на микробиом путем применения пробиотиков [4].
Вдохновившись результатами исследования, заинтересованные стороны часто забывают, что ассоциация каких-либо фактов не всегда является их прямой причинно-следственной связью. Например, слепое исследование 34 образцов ткани пищевода (полученных при помощи биопсии) показало, что микробиомы можно разделить на два типа. У первого типа отмечалось преобладание рода Streptococcus, ткани были фенотипически нормальными. У второго типа отмечалась большая доля грамотрицательных анаэробов и/или микроаэрофилов, что коррелировало с эзофагитом и наличием пищевода Барретта. Данное исследование не подтверждает причинно-следственную связь, так как существует множество потенциальных причин различий микробиома, включая характер питания, прием лекарств и образ жизни. Согласно одной из гипотез, применение в качестве терапии бактерий Streptococcus может уменьшить прогрессирование эзофагита и синдрома Барретта, но эта теория пока не доказана. Различие в микробиомах означает, что его модификация не обязательно приведет к улучшению состояния здоровья [4].
Для более эффективного применения пребиотиков и пробиотиков в клинике необходимо следующее [1]:
- Клинические показания и достоверная информация об эффективности выбранных препаратов.
- Более качественные, адекватные РКИ с четко определенными пробиотиками и пребиотиками, в отношении которых проводится исследование.
- Отслеживание данных о безопасности при проведении краткосрочных и долгосрочных клинических испытаний.
- Повышение доступности качественных лекарственных средств, эффективность которых доказана.
- Доступность данных об эффективности конкретных лекарств. Этот подход включает в себя оценку всей совокупности данных (положительных и нулевых), посредством объективных систематических обзоров результатов применения конкретных пробиотиков и пребиотиков.
- Учет индивидуальных характеристик организма при выборе тактики лечения (характер питания, исходная микробиота, применяемые лекарственные препараты, сопутствующие заболевания).
- Предоставление клиницистам информации о пробиотических и пребиотических добавках: безопасны ли они, кому это выгодно (как и в какой степени), и можно ли доверять этикеткам?
Источники:
- Davani-Davari, D., Negahdaripour, M., Karimzadeh, I., Seifan, M., Mohkam, M., Masoumi, S.J., Berenjian, A. and Ghasemi, Y. Prebiotics: definition, types, sources, mechanisms, and clinical applications. // Foods. - 2019. - Т. 8. №.3. - С.92.
- Андреев И. Л. Человек и бактериальный мир: проблемы взаимодействия // Вестник РАН. — 2009. — № 1. — С. 41—49.
- The, L.G.H., 2019. Probiotics: elixir or empty promise?. The lancet // Gastroenterology & hepatology. - 2019. - Т. 4. №. 2. - С.81.
- Sanders, M.E., Merenstein, D.J., Reid, G., Gibson, G.R. and Rastall, R.A. Probiotics and prebiotics in intestinal health and disease: from biology to the clinic. // Nature Reviews Gastroenterology & Hepatology. - 2019. - С.1.
- AlFaleh K., Anabrees J. Probiotics for prevention of necrotizing enterocolitis in preterm infants //Evidence‐Based Child Health: A Cochrane Review Journal. – 2014. – Т. 9. – №. 3. – С. 584-671.
- Vanderhoof J. A. et al. Lactobacillus GG in the prevention of antibiotic-associated diarrhea in children //The Journal of pediatrics. – 1999. – Т. 135. – №. 5. – С. 564-568.
- Goldenberg J. Z. et al. Probiotics for the prevention of pediatric antibiotic‐associated diarrhea //Cochrane Database of Systematic Reviews. – 2015. – №. 12.
- Eskesen D. et al. Effect of the probiotic strain Bifidobacterium animalis subsp. lactis, BB-12®, on defecation frequency in healthy subjects with low defecation frequency and abdominal discomfort: a randomised, double-blind, placebo-controlled, parallel-group trial //British Journal of Nutrition. – 2015. – Т. 114. – №. 10. – С. 1638-1646.
- Sung V. et al. Lactobacillus reuteri to treat infant colic: a meta-analysis //Pediatrics. – 2018. – Т. 141. – №. 1. – С. E20171811.
- Mardini H. E., Grigorian A. Y. Probiotic mix VSL# 3 is effective adjunctive therapy for mild to moderately active ulcerative colitis: a meta-analysis //Inflammatory bowel diseases. – 2014. – Т. 20. – №. 9. – С. 1562-1567.
- Whorwell P. J. et al. Efficacy of an encapsulated probiotic Bifidobacterium infantis 35624 in women with irritable bowel syndrome //The American journal of gastroenterology. – 2006. – Т. 101. – №. 7. – С. 1581.
- Szajewska H. et al. Systematic review with meta‐analysis: Lactobacillus rhamnosus GG for treating acute gastroenteritis in children–a 2019 update //Alimentary pharmacology & therapeutics. – 2019. – Т. 49. – №. 11. – С. 1376-1384.
- Goldenberg J. Z. et al. Probiotics for the prevention of Clostridium difficile‐associated diarrhea in adults and children //Cochrane Database of Systematic Reviews. – 2017. – №. 12.
- Panigrahi P. et al. A randomized synbiotic trial to prevent sepsis among infants in rural India //Nature. – 2017. – Т. 548. – №. 7668. – С. 407.
- King S. et al. Does probiotic consumption reduce antibiotic utilization for common acute infections? A systematic review and meta-analysis // European journal of public health. – 2018. – Т. 29. – №. 3. – С. 494-499.
