Клинические особенности течения инфекции и факторы риска смерти взрослых пациентов с COVID-19 в Ухане, Китай: ретроспективное когортное исследование

В связи с эпидемией коронавируса, редакция Medical Channel приняла решения направить все свои силы на борьбу с этой угрозой. Мы переводим самые свежие и лучшие статьи из научных журналов, посвященные COVID-19, поскольку убеждены, что лучшим оружием являются знания. Если вы хотите поддержать нашу редакцию, чтобы выходило как можно больше переводов, то вы можете сделать пожертвование через Yandex или подписаться на наш Patreon. Будем очень признательны вашей помощи, все собранные средства будут идти на оплату работы переводчиков, редакторов и иллюстраторов.
Yandex: https://yasobe.ru/na/medach
Patreon: https://www.patreon.com/medach
История вопроса
В декабре 2019 года в Ухане, Китай, произошла вспышка коронавирусной инфекции-2019 (COVID-19, COronaVIrus Disease-19 (2019)), представляющая собой ряд случаев тяжелого острого респираторного синдрома, вызванных коронавирусом-2 (SARS-CoV-2). Эпидемиологические и клинические характеристики пациентов с COVID-19 были представлены, но факторы риска смерти и подробное клиническое течение болезни, включая особенности распространения вируса, не были хорошо описаны.
Методы
В этом ретроспективном многоцентровом когортном исследовании мы включили всех взрослых пациентов (≥ 18 лет) с лабораторно подтвержденным COVID-19 из госпиталя Цзиньинтань и Уханьской легочной больницы (Ухань, Китай), которые были выписаны или умерли к 31 января 2020 года. Демографические, клинические, терапевтические и лабораторные данные, включая серийные образцы для обнаружения вирусной РНК, были собраны из электронных медицинских карт и сопоставлены между выжившими и не выжившими. Мы использовали неизменяемые и многопараметрические методы логистической регрессии для изучения факторов риска, связанных со смертью в стационаре.
Результаты
В данное исследование были включены 191 пациент (135 из больницы Цзиньинтань и 56 из Уханьской легочной больницы), из которых 137 были выписаны и 54 умерли в больнице. У 91 (48 %) пациентов была сопутствующая патология, наиболее распространенной была гипертония (58 [30 %] пациентов), за которой следовали диабет (36 [19 %] пациентов) и ишемическая болезнь сердца (15 [8 %] пациентов). Многовариантная регрессия показала увеличение шансов внутрибольничной смерти, связанных с более старшим возрастом (отношение шансов 1,10, 95 % ДИ 1,03–1,17, увеличение в год; p = 0,0043), более высокая оценка по шкале SOFA (балл (5,65, 2,61–12,23; р < 0,0001) и уровень D-димера больше 1 мкг/мл (18,42, 2,64–128,55; р = 0,0033) при поступлении в стационар. Средняя продолжительность выделения вируса составила 20 дней (IQR 17–24) у выживших, но SARS-CoV-2 обнаруживался до момента наступления смерти и у не выживших. Самая большая наблюдаемая продолжительность выделения вируса у выживших составляла 37 дней.
Интерпретация результатов
Потенциальные факторы риска (пожилой возраст, высокий балл по шкале SOFA и уровень D-димера, превышающий 1 мкг/мл), могут помочь клиницистам выявлять пациентов с плохим прогнозом на ранней стадии. Длительное выделение вируса обеспечивает обоснование стратегии изоляции инфицированных пациентов и оптимальных противовирусных вмешательств в будущем.
Источники финансирования исследования
Китайская академия медицинских наук; Инновационный фонд медицинских наук; Национальный научный грант для выдающихся молодых ученых; Национальная программа исследований и развития Китая; Пекинский научно-технический проект; и крупные проекты национальной науки и техники по созданию и развитию новых лекарств.
Введение
В декабре 2019 года город Ухань, столица китайской провинции Хубэй, стал очагом пневмонии неизвестного происхождения. К 7 января 2020 года китайскими учеными был выделен новый коронавирус, вызывающий тяжелый острый респираторный синдром коронавирус-2 (SARS-CoV-2; ранее известный как 2019-nCoV), из этих пациентов с вирусной пневмонией, которая позднее была обозначена как инфекция коронавируса-2019 (COVID-19) в феврале 2020 года. Существует мнение, что вспышка возникла из-за зоонозного пути передачи, связанного с крупным рынком морепродуктов, а также торговлей живыми дикими животными, однако вскоре стало ясно, что также происходит активная передача вируса от человека к человеку. Клинический спектр инфекции SARS-CoV-2, по-видимому, широк, включая бессимптомную инфекцию, легкое заболевание верхних дыхательных путей и тяжелую вирусную пневмонию с дыхательной недостаточностью и даже смертельным исходом, причем многие пациенты госпитализированы с пневмонией именно в Ухани. Хотя некоторые серии случаев были опубликованы, многие пациенты в этих сериях оставались госпитализированными уже на момент публикации. Насколько нам известно, ранее не было проведено никаких исследований среди пациентов с определенными результатами. Таким образом, оценка факторов риска тяжелого течения болезни и смерти вышеприведенных ранее случаев не очень достоверна. Кроме того, подробности клинического и вирусологического течения болезни тогда еще не были качественно описаны. В данном исследовании мы представляем подробную информацию обо всех пациентах, поступивших в две профильные больницы в Ухани — госпиталь Цзиньинтань и Уханьскую легочную больницу — с лабораторно подтвержденным COVID-19 и определенным клиническим исходом (смерть или выписка) по состоянию на 31 января 2020 года. Мы стремимся изучить факторы риска внутрибольничной смерти для пациентов и описать клиническое течение симптомов, выделение вируса и временные изменения лабораторных данных во время госпитализации.
Доказательная база данного исследования
Мы провели поиск в PubMed 23 февраля 2020 года, чтобы найти статьи, которые приводили факторы риска смертности и распространения вируса у пациентов с коронавирусной болезнью-2019 (COVID-19), возникшей в результате инфекции коронавирусом-2 с тяжелым острым респираторным синдромом (SARS-CoV-2) с использованием поисковых терминов («новый коронавирус», или «SARS-CoV-2», или «COVID-19» и «смерть», или «смертность», или «выделение вируса») без языковых или временных ограничений. Возраст, сопутствующие заболевания, лимфоцитопения и повышенная аланинаминотрансфераза, D-димер, креатинкиназа, высокочувствительный сердечный тропонин I, протромбиновое время и тяжесть заболевания были связаны с поступлением в отделение интенсивной терапии. Тем не менее не было опубликовано ни одной работы о факторах риска смертности для взрослых пациентов с COVID-19. В одном исследовании сравнивали чувствительность обнаружения РНК SARS-CoV-2 в горле и мазке из носоглотки у 17 пациентов с COVID-19.
Актуальность исследования
В этом ретроспективном когортном исследовании взрослых пациентов в двух больницах в Ухане, Китай, мы обнаружили увеличение шансов внутрибольничной смерти, связанных с более старшим возрастом (отношение шансов 1,10, 95 % ДИ 1,03–1,17; p = 0,0043), более высокий балл по оценке органной недостаточности (SOFA) (5,65, 2,61–12,23; p < 0,0001), а уровни D-димера превышают 1 мкг/мл (18,42 , 2,64–128,55; р = 0,0033) при поступлении. Продолжительность распространения вируса колебалась от 8 до 37 дней. Средняя продолжительность выделения вируса составила 20 дней (IQR 17–24) у выживших, но продолжалась до смерти в смертельных случаях. Длительность выделения вируса обеспечивает обоснование стратегии изоляции инфицированных пациентов и оптимальных противовирусных средств в будущем.
Дизайн исследования и участники
Это ретроспективное когортное исследование включало две когорты взрослых пациентов (≥ 18 лет) из больницы Цзиньинтань и Уханьской легочной больницы (Ухань, Китай). Все взрослые пациенты, которым был поставлен диагноз COVID-19 в соответствии с временным руководством ВОЗ, были подвергнуты скринингу, а те, кто умер или был выписан в период с 29 декабря 2019 года (то есть когда были приняты первые пациенты) и 31 января 2020 года, были включены в исследование. Поскольку эти две больницы были единственными больницами, назначенными для перевода пациентов с COVID-19 из других больниц в Ухани до 1 февраля 2020 года, в наше исследование были включены все взрослые пациенты, которые были госпитализированы по поводу COVID-19 и имели определенный результат (смерть или выписка) еще в начале вспышки инфекции. До 11 января 2020 года результаты обнаружения РНК SARS-CoV-2 не были доступны в электронных медицинских записях, из которых данные для этого исследования были получены ретроспективно, следовательно, это исследование включает 29 из 41 пациентов, о которых первоначально сообщалось. Исследование было одобрено этическим комитетом при больнице Цзиньинтань (KY-2020–01.01), который отменил требование о необходимости информированного согласия, как описано ранее.
Сбор данных
Эпидемиологические, демографические, клинические, лабораторные, лечебные и исходные данные были получены из электронных медицинских карт с использованием стандартизированной формы сбора данных, которая была модифицированной версией регистрационной формы ВОЗ и Международного консорциума по острой респираторной инфекции и тяжелому острому респираторному синдрому. Все данные были проверены двумя врачами (FZ и ZL), а третий исследователь (GF) вынес решение о любых различиях в интерпретации между двумя основными рецензентами.
Лабораторные исследования
Методы лабораторного подтверждения инфекции SARS-CoV-2 были описаны в других источниках. Четыре учреждения — Китайский центр по контролю и профилактике заболеваний, Китайская академия медицинских наук, Академия военно-медицинских наук и Институт вирусологии Ухани Китайской академии наук — отвечали за обнаружение SARS-CoV-2 в респираторных образцах методом секвенирования следующего поколения или методами ПЦР в реальном времени. С 11 января 2020 года РНК SARS-CoV-2 были обнаружены местными центрами по контролю и профилактике заболеваний, местными медицинскими учреждениями, а также больницей Цзиньинтань и Уханьской легочной больницей. Образцы мазка из зева были получены для повторного исследования ПЦР через день после клинической ремиссии симптомов, включая лихорадку, кашель и одышку. Критериями выписки были отсутствие лихорадки в течение не менее 3 дней, значительный регресс симптомов респираторного заболевания обоих легких при КТ грудной клетки, клиническая ремиссия респираторных симптомов и два образца мазка из зева, отрицательные на РНК SARS-CoV-2, полученные с интервалом не менее 24 часов. Рутинными исследованиями также стали общий анализ крови, коагулограмма, сывороточные биохимические тесты (включая функцию почек и печени, креатинкиназу, лактатдегидрогеназу и электролиты), ферменты миокарда, интерлейкин-6 (IL-6), ферритин сыворотки и прокальцитонин. Рентгенограмма грудной клетки или компьютерная томография были также сделаны для всех стационарных больных. Частота осмотров определялась лечащим врачом.
Определения
Лихорадка была определена как температура в подмышечной впадине не менее 37,3 °C. Сепсис и септический шок были определены в соответствии с Третьим международным определением 2016 года в отношении сепсиса и септического шока. Вторичная инфекция диагностировалась в тех случаях, когда у пациентов наблюдались клинические симптомы или признаки пневмонии или бактериемии, и положительная культура нового патогена была получена из образцов нижних дыхательных путей (мокрота, эндотрахеальный аспират или жидкость из бронхоальвеолярного лаважа) или образцов крови после поступления в стационар. Вентиляционно-ассоциированная пневмония была диагностирована в соответствии с руководящими принципами лечения внебольничной и вентиляционной пневмонии. Острая почечная недостаточность была диагностирована в соответствии с руководящими принципами клинической практики KDIGO, а острый респираторный дистресс-синдром (ARDS) — в соответствии с Берлинским определением. Острое повреждение сердца было диагностировано, если сывороточные уровни биомаркеров повреждения кардиомиоцитов (например, сердечный тропонин I высокой чувствительности) были выше верхнего контрольного предела 99-го процентиля. Тяжесть заболевания COVID-19 определялась в соответствии с китайским руководством по COVID-19 (версия 6.0). Коагулопатия была определена как 3-секундное увеличение времени протромбина или 5-секундное увеличение времени активированного частичного тромбопластина. Гипопротеинемия определялась как содержание в крови альбумина менее 25 г/л. Начало заболевания определяли как время контакта с людьми с подтвержденной инфекцией SARS-CoV-2 или посещение рынка морепродуктов в Ухане.
Статистический анализ
Непрерывные и категориальные переменные были представлены как медиана (IQR) и n (%), соответственно. Мы использовали U-критерий Манна-Уитни, критерий χ² или точный критерий Фишера для сравнения различий между выжившими и не выжившими, где это представлялось возможным. Для изучения факторов риска, связанных со смертью в стационаре, использовались модели неизменяемой и многофакторной логистической регрессии. Учитывая общее количество смертей (n = 54) в нашем исследовании и во избежание изменений в модели, пять переменных были выбраны для многомерного анализа на основе предыдущих результатов и клинических ограничений. Предыдущие исследования показали, что уровни d-димера в крови и оценки последовательной недостаточности органов (SOFA) были выше в критических или смертельных случаях, в то время как лимфоцитопения и сердечно-сосудистые заболевания реже наблюдались у некритических или выживших пациентов с SARS-COV-2 инфекции. Схожие факторы риска, включая пожилой возраст, были связаны с неблагоприятными клиническими исходами у взрослых с ОРВИ и ближневосточным респираторным синдромом (MERS). Некоторые лабораторные данные, включая аланинаминотрансферазу, лактатдегидрогеназу, высокочувствительный сердечный тропонин I, креатинкиназу, d-димер, сывороточный ферритин и IL-6, не могут быть произведены в чрезвычайных ситуациях. Поэтому мы выбрали оценку количества лимфоцитов, уровня d-димера, показатель SOFA, тест на ишемическую болезнь сердца и оценку возраста в качестве пяти переменных для нашей модели многопараметрической логистической регрессии. Мы исключили переменные из неизменного анализа, если их межгрупповые различия не были значимыми, если их точность не подтверждена (например, воздействие, о котором сообщалось отдельно), если число событий было слишком маленьким, чтобы рассчитать отношения шансов, и если они имели коллинеарность с оценкой SOFA. Мы сравнили характеристики пациентов в двух больницах и использовали обобщенную линейную модель для корректировки возможных различий в характеристиках пациентов и лечении между двумя учебными центрами. Двусторонний α менее 0,05 считался статистически значимым. Статистический анализ проводился с использованием программного обеспечения SAS (версия 9.4), если не указано иное.
Источники финансирования
Спонсор исследования не принимал участия в планировании исследования, сборе данных, анализе данных, интерпретации данных или написании отчета. Соответствующие авторы (BC и HC) имели полный доступ ко всем данным в исследовании и несут окончательную ответственность за решение представить данные для публикации.
Результаты
813 взрослых пациентов были госпитализированы в больницу Цзиньинтань или Уханьскую легочную больницу с COVID-19 до 31 января 2020 года. После исключения 613 пациентов, которые все еще были госпитализированы или SARS-CoV-2 не был подтвержден по наличию РНК вируса в организме, по состоянию на 31 января 2020 года, и 9 пациентов, не имеющих важной информации в своих медицинских картах, мы включили в окончательный анализ 191 стационарного пациента (135 из больницы Цзиньинтань и 56 из больницы Ухань). 54 пациента умерли во время госпитализации и 137 были выписаны. Средний возраст 191 пациента составлял 56 лет (IQR 46–67), варьируя от 18 до 87 лет, большинство пациентов были мужчины. Сопутствующие заболевания присутствовали почти у половины пациентов, при этом гипертония была наиболее распространенной сопутствующей патологией, за которой следовали диабет и ишемическая болезнь сердца. Наиболее частыми симптомами при поступлении были повышение температуры и кашель, затем мокрота и чувство усталости.
Лимфоцитопения возникла у 77 (40 %) пациентов. 181 (95 %) пациент получал антибиотики и 41 (21 %) получал противовирусные препараты (лопинавир/ритонавир). Систематическое применение кортикостероидов и внутривенного введения иммуноглобулина значительно отличалось между не выжившими и выжившими. Сравнение характеристик, лечения и результатов пациентов из двух больниц показано в приложении.
Среднее время от начала заболевания (т. е. до поступления в стационар) до выписки составило 22 дня (IQR 18–25), в то время как среднее время до смерти составило 18,5 дня (15–22). 32 пациента нуждались в искусственной вентиляции легких, из которых 31 (97 %) умер. Среднее время от начала заболевания до искусственной вентиляции легких составляло 14,5 дней (12–19). Экстракорпоральная мембранная оксигенация была использована у трех пациентов, ни один из которых не выжил. Сепсис был наиболее часто наблюдаемым осложнением, за которым следовали дыхательная недостаточность, ОРДС, сердечная недостаточность и септический шок. Половина не выживших перенесла вторичную инфекцию, а пневмония, связанная с ИВЛ, возникла у 10 (31 %) из 32 пациентов, которым требовалась искусственная вентиляция легких. Частота осложнений была выше у не выживших, чем у выживших. При прочих равных вероятность смерти в стационаре была выше у пациентов с диабетом или ишемической болезнью сердца. Возраст, лимфоцитопения, лейкоцитоз и повышенный уровень АЛТ, лактатдегидрогеназа, высокочувствительный сердечный тропонин I, креатинкиназа, d-димер, сывороточный ферритин, IL-6, протромбиновое время, креатинин и прокальцитонин также были связаны со смертью. Мы включили 171 пациента с полными данными для всех переменных (53 не выживших и 118 выживших) в модель многопараметрической логистической регрессии.
Мы обнаружили, что пожилой возраст, более высокий балл SOFA и d-димер, превышающие 1 мкг/мл при поступлении, были связаны с повышенными шансами смерти. При переходе на учебный режим наша обобщенная линейная модель показала аналогичные результаты. Для выживших средняя продолжительность распространения вируса составляла 20 дней (IQR 17–24) от начала заболевания, но вирус оставался непрерывно выявляемым вплоть до смерти среди не выживших. Самая короткая наблюдаемая продолжительность распространения вируса среди выживших была 8 дней, тогда как самая длинная была 37 дней. Среди 29 пациентов, которые получали лопинавир/ритонавир и были выписаны, среднее время от начала заболевания до начала противовирусного лечения составляло 14 дней (IQR 10–17), а средняя продолжительность выделения вируса составляла 22 дня (18–24). Медиана продолжительности выделения вируса составила 19 дней (17–22) у пациентов с тяжелым заболеванием и 24 дня (22–30) у пациентов с критическим статусом заболевания.
Основные лабораторные маркеры отслеживались с начала заболевания. Исходное количество лимфоцитов было значительно выше у выживших, чем у не выживших; у выживших число лимфоцитов было наименьшим на 7-й день после начала заболевания и улучшилось во время госпитализации, тогда как тяжелая лимфоцитопения наблюдалась вплоть до смерти у не выживших. Уровни d-димера, высокочувствительного сердечного тропонина I, сывороточного ферритина, лактатдегидрогеназы и IL-6 были явно повышены у умерших по сравнению с выжившими в течение всего клинического курса и увеличивались при ухудшении состояния. У умерших высокочувствительный сердечный тропонин I быстро увеличивался с 16-го дня после начала заболевания, тогда как лактатдегидрогеназа увеличивалась как у выживших, так и у умерших на ранней стадии заболевания, но снижалась с 13-го дня у выживших. Среднее время от начала заболевания до развития одышки было одинаковым у выживших и не выживших, со средней продолжительностью одышки 13 дней (9–16,5) для выживших. У выживших средняя продолжительность лихорадки составляла 12 дней (8–13), а кашель сохранялся в течение 19 дней. 62 (45 %) выживших все еще испытывали кашель при выписке, а 39 (72 %) не выживших все еще испытывали кашель на момент смерти.
Сепсис развился в среднем через 9 дней (7–13) после начала заболевания у всех пациентов, за которым последовали ОРДС (12 дней [8–15]), острая сердечная недостаточность (15 дней [10–17]), острая почечная недостаточность (15 дней [13–19,5]) и присоединение вторичной инфекции (17 дней [13–19] ). Время начала и продолжительность систематического использования кортикостероидов также было одинаковым в обеих группах. Среди тех, кто не выжил, среднее время от начала заболевания было 10 дней (7–14) до сепсиса, 12 дней (8–15) до ОРДС, 14,5 дней до острой сердечной недостаточности и 17 дней (13–19) до присоединения вторичной инфекции. Среди выживших вторичная инфекция, острая почечная недостаточность и острая сердечная недостаточность наблюдались у одного пациента, наступив через 9 дней (острая почечная недостаточность), 14 дней (вторичная инфекция) и 21 день (острая сердечная недостаточность) после начала заболевания. Среднее время от развития одышки до интубации составляло 10 дней (IQR 5–12,5) для пациентов, которые перенесли искусственную вентиляцию легких, а время от проведения искусственной вентиляции легких до возникновения вентиляционно-ассоциированной пневмонии составило 8 дней.
.
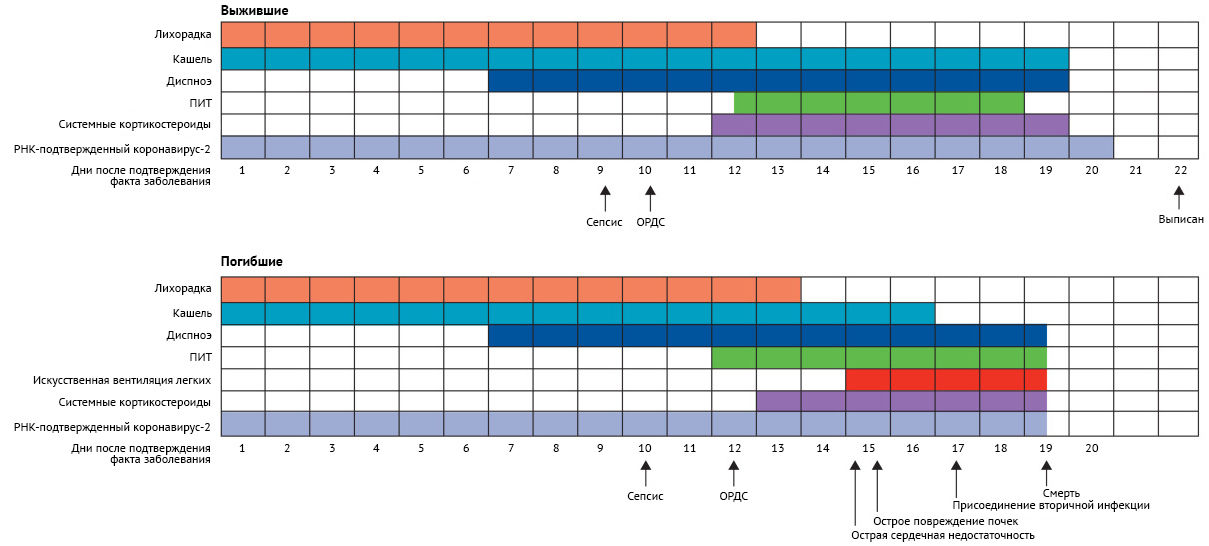
Рисунок 1 | Клинические характеристики основных симптомов и исходов, а также продолжительность репликации вируса с момента начала болезни у пациентов, госпитализированных с COVID-19. На рисунке показана средняя продолжительность симптомов и время появления осложнений.
.
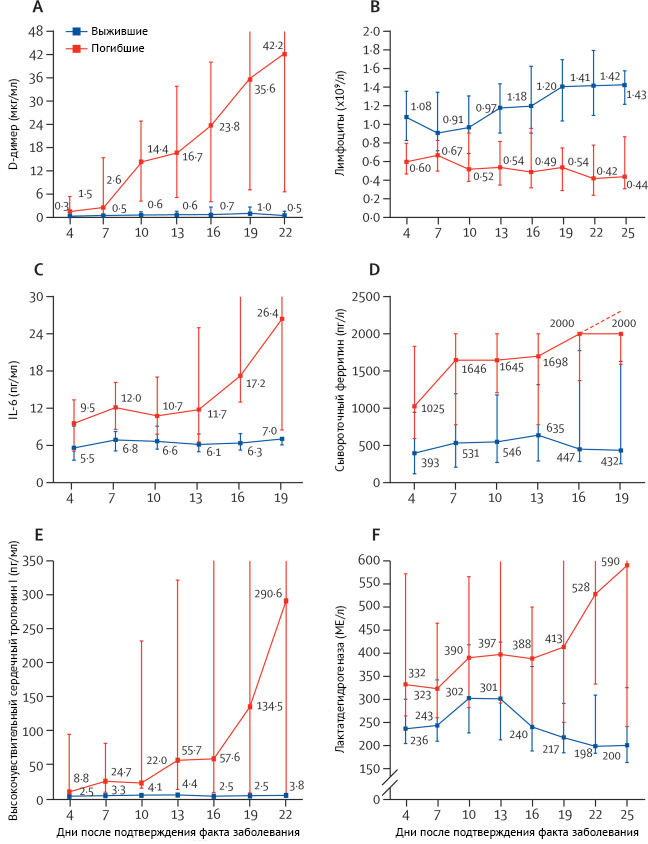
Рисунок 2 | Изменения во времени лабораторных маркеров с момента начала заболевания у пациентов, госпитализированных с COVID-19.
Обсуждение результатов
Это ретроспективное когортное исследование выявило несколько факторов риска смерти у взрослых в Ухане, которые были госпитализированы с COVID-19. В частности, более старший возраст, уровни d-димера, превышающие 1 мкг/мл, и более высокий показатель по SOFA при поступлении были связаны с более высокими шансами смерти в стационаре. Кроме того, повышенные уровни IL-6 в крови, высокочувствительного сердечного тропонина I, лактатдегидрогеназы и лимфоцитопения чаще встречались при тяжелом варианте COVID-19. Устойчивое обнаружение вируса в образцах мазков из зева наблюдалось как у выживших, так и у не выживших. Ранее сообщалось, что пожилой возраст является важным независимым предиктором смертности при атипичной пневмонии и MERS. В текущем исследовании подтверждается, что увеличение возраста было связано со смертью у пациентов с COVID-19. Предыдущие исследования на макаках с SARS-CoV, показали, что более старые макаки имели более сильный ответ хозяина на вирусную инфекцию, чем молодые и взрослые, в связи с увеличением дифференциальной экспрессии генов, связанных с воспалением, тогда как экспрессия бета-интерферона типа I была снижена. Возраст-зависимые дефекты функции Т-клеток и В-клеток и избыточная выработка цитокинов типа 2 могут привести к недостаточному контролю репликации вируса и более длительным провоспалительным реакциям, что может привести к более тяжелому исходу заболевания. Оценка по шкале SOFA является хорошим диагностическим маркером сепсиса и септического шока и отражает состояние и степень полиорганной дисфункции. Хотя бактериальные инфекции обычно рассматриваются в качестве основной причины сепсиса, вирусная инфекция также может вызывать данный синдром. Ранее мы определили, что сепсис был верифицирован у 40 % взрослых с внебольничной пневмонией из-за вирусной инфекции. В текущем исследовании мы выяснили, что уже у более половины пациентов развился сепсис. Кроме того, мы обнаружили, что более 70 % пациентов имели количество лейкоцитов ниже 10,0 × 109 /л или прокальцитонин ниже 0,25 н /мл, и при поступлении у этих пациентов не было обнаружено бактериальных патогенов. Сепсис был распространенным осложнением, которое могло быть непосредственно вызвано инфекцией SARS-CoV-2, но необходимы дальнейшие исследования для изучения патогенеза сепсиса при болезни COVID-19.
Сердечные осложнения, включая приобретенную или усугубляющуюся сердечную недостаточность, приобретенную или ухудшающуюся аритмию или инфаркт миокарда, часто встречаются у пациентов с пневмонией. Остановка сердца встречается примерно у 3 % пациентов с пневмонией. Факторы риска сердечных заболеваний в результате пневмонии включают пожилой возраст, ранее существовавшие сердечно-сосудистые заболевания и тяжесть пневмонии. Также было обнаружено, что ишемическая болезнь сердца связана с острой сердечной недостаточностью и плохими исходами при гриппе и других респираторных вирусных инфекциях. В этом исследовании повышенная чувствительность сердечного тропонина I во время госпитализации была обнаружена более чем у половины умерших. Первое вскрытие 53-летней женщины с хронической почечной недостаточностью в больнице Цзиньинтань показало острый инфаркт миокарда (данные не опубликованы; личное общение с патологом из Китайской академии наук). Около 90 % пациентов с пневмонией имели повышенную коагуляционную активность, что было отмечено повышенными концентрациями d-димера. В этом исследовании мы обнаружили, что d-димер, превышающий 1 мкг/мл, связан с летальным исходом COVID-19. Высокие уровни d-димера имеют зарегистрированную связь с 28-дневной смертностью у пациентов с инфекцией или сепсисом, выявленных в отделении неотложной помощи. Способствующие механизмы включают системные провоспалительные цитокиновые реакции, которые являются медиаторами атеросклероза, непосредственно способствующими разрыву бляшек в результате местного воспаления, индукции прокоагулянтных факторов и гемодинамических изменений, которые предрасполагают к ишемии и тромбозу. Кроме того, ангиотензинпревращающий фермент 2, рецептор SARS-CoV-2, экспрессируется на миоцитах и эндотелиальных клетках сосудов, поэтому существует, по крайней мере, теоретическая потенциальная возможность прямого поражения сердца вирусом. Следует отметить, что интерстициальные мононуклеарные воспалительные инфильтраты в ткани сердца были зарегистрированы в смертельных случаях COVID-19.
Уровень и продолжительность репликации вируса являются важными факторами при оценке риска передачи и принятии решений относительно изоляции пациентов. Поскольку обнаружение РНК коронавируса более чувствительно, чем выделение вируса, большинство исследований использовали качественные или количественные тесты на вирусную РНК в качестве потенциального маркера инфекционного коронавируса. Для SARS-CoV вирусная РНК была обнаружена в респираторных образцах примерно у трети пациентов в течение 4 недель с момента начала заболевания. Точно так же продолжительность обнаружения РНК MERS-CoV в образцах из нижних дыхательных путей сохранялась не менее 3 недель, тогда как продолжительность обнаружения РНК SARS-CoV-2 не была в достаточной мере выяснена.
В текущем исследовании мы обнаружили, что выделенная РНК SARS-CoV-2 сохранялась в среднем в течение 20 дней у выживших и до момента смерти у не выживших. Это имеет важные последствия как для принятия решения об изоляции пациента, так и для руководства по поводу продолжительности противовирусного лечения. Таким образом, эффективное противовирусное лечение может улучшить результаты при лечении COVID-19, хотя в текущем исследовании мы не наблюдали сокращения продолжительности выделения вируса после лечения лопинавиром/ритонавиром. В настоящее время ведутся рандомизированные клинические испытания лопинавира/ритонавира (ChiCTR2000029308) и внутривенного ремдесивира (NCT04257656, NCT04252664) при лечении COVID-19. Наше исследование имеет некоторые ограничения. Во-первых, из-за плана ретроспективного исследования не все лабораторные исследования были проведены у всех пациентов, включая лактатдегидрогеназу, IL-6 и сывороточный ферритин. Поэтому их роль может быть недооценена в прогнозировании внутрибольничной смерти. Во-вторых, пациентов иногда переводили в две больницы уже на поздних стадиях болезни. Отсутствие эффективных противовирусных препаратов, неадекватное соблюдение стандартной поддерживающей терапии и применение высоких доз кортикостероидов также могли способствовать плохим клиническим результатам у некоторых пациентов. В-третьих, предполагаемая продолжительность выделения вируса ограничена частотой взятия образцов из дыхательных путей, отсутствием количественного определения вирусной РНК и относительно низкой положительной частотой обнаружения РНК SARS-CoV-2 в мазках из ротоглотки. В-четвертых, исключая пациентов, которые все еще находятся в больнице по состоянию на 31 января 2020 года, и, следовательно, имеют относительно более тяжелое заболевание на более ранней стадии, коэффициент летальности в нашем исследовании не может отражать истинную смертность от COVID-19. Наконец, что не менее важно, интерпретация наших результатов может быть ограничена размером выборки. Однако мы считаем, что наша исследуемая популяция является репрезентативной для случаев, диагностированных и пролеченных в Ухане.
Насколько нам известно, это крупнейшее ретроспективное когортное исследование среди пациентов с COVID-19, которые получили определенный результат. Мы обнаружили, что пожилой возраст, более высокий балл по SOFA и повышенный d-димер при поступлении были факторами риска смерти взрослых пациентов с COVID-19. Длительное выделение вируса дает основание для тестирования новых противовирусных средств против коронавируса в целях улучшения результатов.
