Анализ материалов аутопсий больных с COVID-19, Оклахома, США

Ключевые моменты
- Это первый отчет о результатах вскрытия больных, скончавшихся от коронавирусной болезни 2019 года (COVID-19), существующий в литературе на английском языке. Также предоставляется протокол с подробным описанием использованного оборудования.
- 77-летний мужчина умер после явлений лихорадки и озноба в течение 6 дней. Посмертный анализ мазка из носоглотки был положительным на новый коронавирус (SARS-CoV-2). Вскрытие показало диффузное альвеолярное повреждение и воспаление дыхательных путей.
- Вторым скончавшимся стал 42-летний мужчина, страдавший ожирением и мышечной дистрофией. Посмертный мазок из носоглотки был также положительным на SARS-CoV-2. Вскрытие показало острую бронхопневмонию с аспирацией.
Аннотация
Цели: сообщить об особенностях и результатах материалов аутопсий двух погибших от различных острых респираторных синдромов, вызванных новой коронавирусной инфекцией (с подтвержденной инфекцией SARS-CoV-2), в марте 2020 года в Оклахоме, США.
Методы: полное посмертное исследование проводилось в чистых зонах в соответствии со стандартами процедуры, персоналом в костюмах с отрицательным давлением и с использованием средств индивидуальной защиты, таких как респираторы N95, средства для защиты глаз и защитные костюмы. Диагноз коронавирусной болезни 2019 был подтвержден RT-ПЦР с использованием обратных транскриптаз на образцах, взятых посмертно.
Результаты: 77-летний мужчина, страдавший ожирением, гипертонией, с перенесенной спленэктомией, у которого в течение шести дней отмечались лихорадка и озноб, умер во время транспортировки для оказания медицинской помощи. У него был выявлен положительный результат на SARS-CoV-2 в посмертных мазках из носоглотки и тканях паренхимы легких. Вскрытие показало альвеолит, хронический бронхит и отек слизистой бронхов. У 42-летнего мужчины, страдавшего ожирением и мышечной дистрофией, в анамнезе отмечались боли в животе, сопровождающиеся лихорадкой, одышкой и кашлем. Посмертный мазок из носоглотки был положительным на SARS-CoV-2, однако образцы паренхимы легких ПЦР определили как отрицательные. Вскрытие показало острую бронхопневмонию с признаками аспирации. На вскрытии не было выявлено вирусных включений, слизи в дыхательных путях, эозинофилов или миокардита.
Выводы: тестирование на SARS-CoV-2 можно проводить и при вскрытии. Результаты вскрытия, такие как альвеолит и бронхит, отражают истинную вирусную патологию. Остальные результаты характеризуют собой присоединение осложнений или же вообще не связанные с инфекцией состояния.
В настоящее время мы переживаем разгар пандемии коронавируса-2019 (COVID-19), вызванной тяжелым острым респираторным синдромом коронавируса-2 (SARS-CoV-2). Согласно данным ситуационного отчета ВОЗ от 3 апреля 2020 года, сообщается о 972 303 подтвержденных случаях COVID-19 во всем мире с 50 321 приписанными смертельными случаями, из которых 4793 умерли в Соединенных Штатах (2 637 314 подтвержденных случаев на 23.04.2020, из которых 183 559 — смертельные, прим. ред).
Коронавирусы представляют собой оболочечные, содержащие несегментированный геном, одноцепочечные РНК-вирусы с позитивной цепью. До недавнего времени только два бета-коронавируса, ассоциированных с тяжелым острым и ближневосточным респираторным синдромом, вызывали высокий уровень заболеваемости и смертности среди людей. У большинства пациентов с COVID-19 заболевание протекает либо бессимптомно, либо с легкими симптомами, такими как жар, сухой кашель и одышка.
Тем не менее, у некоторых людей симптомы прогрессировали очень быстро и приводили к развитию острого респираторного дистресс-синдрома (ОРДС). Наиболее распространенным гистопатологическим коррелятом ОРДС является диффузное альвеолярное повреждение (ДАП), характеризующееся образованием гиалиновой мембраны в альвеолах в острой стадии и расширением интерстициальных клеток, отеком и пролиферацией фибробластов в стадии организации. У ДАП длинный список возможных этиологических причин, включая инфекцию, повреждение легких при вейпинге, кислородную интоксикацию, лекарственную токсичность, отравление ингалянтами, шок, различные травмы, сепсис, облучение и обострения обычной интерстициальной пневмонии.
Несмотря на растущее число появлящейся литературы, проливающей свет на клиническое течение COVID-19, на сегодняшний день мало материалов, касающихся непосредственно морфологической картины заболевания. На момент публикации данной статьи (04.04.2020), нам неизвестны какие-либо отчеты в англоязычной литературе, касающиеся описаний аутопсий пациентов, скончавшихся в результате COVID-19. Единственный доклад китайских коллег описывал гистологические находки у двух пациентов с перенесенной лобэктомией и сопутствующим раком легкого. После резекции у данных пациентов развились характерные для вирусной инфекции симптомы, после чего были получены их положительные результаты ПЦР на предмет нового коронавируса. Авторы описывают множественные неспецифические гистологические особенности, включающие отек, фибринозные или белковые экссудаты, гиперплазию пневмоцитов, очаговое воспаление и многоядерные гигантские клетки. Другой доклад, также из Китая, описывает гистологические признаки образцов тканей, полученных от погибших спустя 14 дней от начала появления симптомов у пациентов. Результаты морфологического исследования в данном докладе также описывают ДАП и интерстициальное воспаление. Еще один недавний отчет — анализ кор-биопсий, полученных посмертно от 4 скончавшихся в результате COVID-19 пациентов, у которых симптомы наблюдались как минимум 15 дней, сообщает о наличии ДАП в каждом из образцов, с присоединением явлений бактериальной пневмонии в одном из них.
Цель этого отчета — поделиться нашими наблюдениями за особенностями морфологии COVID-19, основанной на вскрытиях двух человек, которые умерли в Оклахоме во время пандемии COVID-19 и были признаны SARS-CoV-2- положительными по результатам посмертного тестирования. Мы также хотим поделиться нашим опытом в отношении мер предосторожности и средств индивидуальной защиты (СИЗ), использованных во время этих вскрытий.
Материалы и методы
Главный офис медицинской экспертизы в Оклахоме (OCME) — это система расследования смертей пациентов в штате Оклахома, обслуживающая 77 округов штата. В офисе работают 12 судебно-медицинских экспертов, которые являются специалистами-патологами, и 33 судебных следователя — все они сертифицированные эксперты в дополнение к техническому и административному персоналу. Цель и задача OCME состоит в том, чтобы обезопасить здоровье жителей Оклахомы посредством тщательного научного расследования смертей путем осмотра места происшествия и посмертного исследования тела, как определено в государственном уставе. Примеры смертей, подпадающих под юрисдикцию OCME, включают насильственные смерти; смерти при подозрительных, необычных или неестественных обстоятельствах; смертельные случаи, связанные с болезнями, которые могут представлять угрозу для общественного здравоохранения; и смерти, оставшиеся без внимания врачей. Описанные здесь смертельные случаи не наблюдались у врачей, и на момент смерти у них были симптомы, похожие на COVID-19. Тесты на COVID-19 им не проводились. Таким образом, их смерти были классифицированы как случаи смерти, оставшиеся без внимания врачей и представляющие возможную угрозу общественному здоровью, следовательно, подпадающие под юрисдикцию ОСМЕ.
Тела пациентов были доставлены в наш отдел, где было проведено радиологическое исследование всего тела в переднезадней проекции при помощи сканирующей системы Lodox, во время которой тела были упакованы в пакет. Полное посмертное исследование тел проводилось судебными патологами и специально обученным техническим персоналом. Вскрытия проводились в полном соответствии с рекомендациями, установленными Национальной ассоциацией медицинских экспертов (NAME) и Колледжем американских патологов (CAP). Недавно были опубликованы рекомендации по проведению вскрытий с подозрением на COVID-19.
Вскрытия проводились в специальном помещении, построенном в 2018 году, с использованием костюмов с отрицательным давлением и в специальной изолированной комнатой также с отрицательным давлением. Секционные столы, использованные для данных вскрытий, были оборудованы системой обработки воздуха с обратным потоком (рис.1). Все специалисты были оснащены СИЗ, включая респираторы N95, защитные очки, одноразовые защитные колпаки, перчатки и резиновые сапоги. Кроме того, врачи и техники были одеты в одноразовый костюм с бахилами и оснащены очищающими воздух респираторами 3M-Versaflo и головным убором серии М (рис. 1). Одежда под СИЗ состояла из обычного хирургического костюма (синего цвета), который снимался перед выходом из лаборатории и стирался на месте. Обувь, надетая на время вскрытия, оставалась в лаборатории. В лаборатории также были доступны душевые со всеми необходимыми гигиеническими принадлежностями и чистыми полотенцами.

Тестирование на COVID-19 проводилось на назофарингеальных мазках, полученных во время внешнего осмотра тела. Образцы тканей легких были отобраны сразу же после вскрытия грудной клетки и собраны во флакон, соблюдая все правила стерильности. Образцы были помещены в транспортную среду и отправлены в лабораторию Департамента здравоохранения штата Оклахома, где была проведена RT-ПЦР. Назофарингеальные мазки были протестированы на предмет базовых респираторных патогенов, включая грипп, и также показали одинаковые результаты в обоих случаях. Во втором случае (мужчина, страдающий ожирением) образцы паренхимы легких также были собраны по всем правилам стерильности и доставлены в лабораторию Департамента здравоохранения штата Оклахома для микробиологической культивации микроорганизмов.
Репрезентативные образцы тканей были представлены в стандартных кассетах и зафиксированы в формалине. Ткань обрабатывали обычным способом, после чего заливали в парафин, разрезали на предметные стекла и окрашивали гематоксилином и эозином. Все предметные стекла с образцами тканей легких были исследованы легочным патологом с 13-летним стажем. Иммуногистохимия была выполнена с использованием соответствующих положительных и отрицательных контролей лабораторией Медицинского центра Университета Оклахомы в Оклахома-Сити. Наиболее информативные участки ткани будут храниться в формалине в нашем хранилище в течение 1 года после завершения работы по данным случаям. Парафиновые блоки и слайды отправлены на хранение без ограничения по времени. Недавно опубликованные руководящие принципы, предоставленные центрами по борьбе с болезнями Национальной системы статистики естественного движения населения, были соблюдены при заполнении свидетельств о смерти.
Результаты
Результаты обоих аутопсий представлены в таблице 1.
Таблица 1 | Резюме результатов аутопсии
Случай 1
Погибший был 77-летним мужчиной, страдавший артериальной гипертензией, тромбозом глубоких вен, имевший спленэктомию в анамнезе и некое неуточненное генетическое заболевание, также у него был панкреатит, холелитиаз, остеоартрит и перенесенная полная замена коленного сустава в октябре 2019-го года, после чего в области колена отмечалась сыпь, а в крови были обнаружены антиядерные антитела.
Во время его текущей болезни в течение шести дней у пациента отмечались озноб и интермиттирующая лихорадка, но кашля не было. До появления этих симптомов умерший не соблюдал каких-либо известных мер предосторожности с целью предотвращения заболевания и неоднократно подвергался воздействию многочисленных потенциальных источников инфекции. Тем не менее, у мужчины не было недавно совершенных путешествий или известных контактов с верифицированными больными. Службы скорой медицинской помощи ответили на его звонок 20 марта 2020 года, зафиксировав, что у умершего была слабость, лихорадка и одышка. В машине скорой помощи у мужчины остановилось сердце и он скончался сразу после прибытия в больницу.
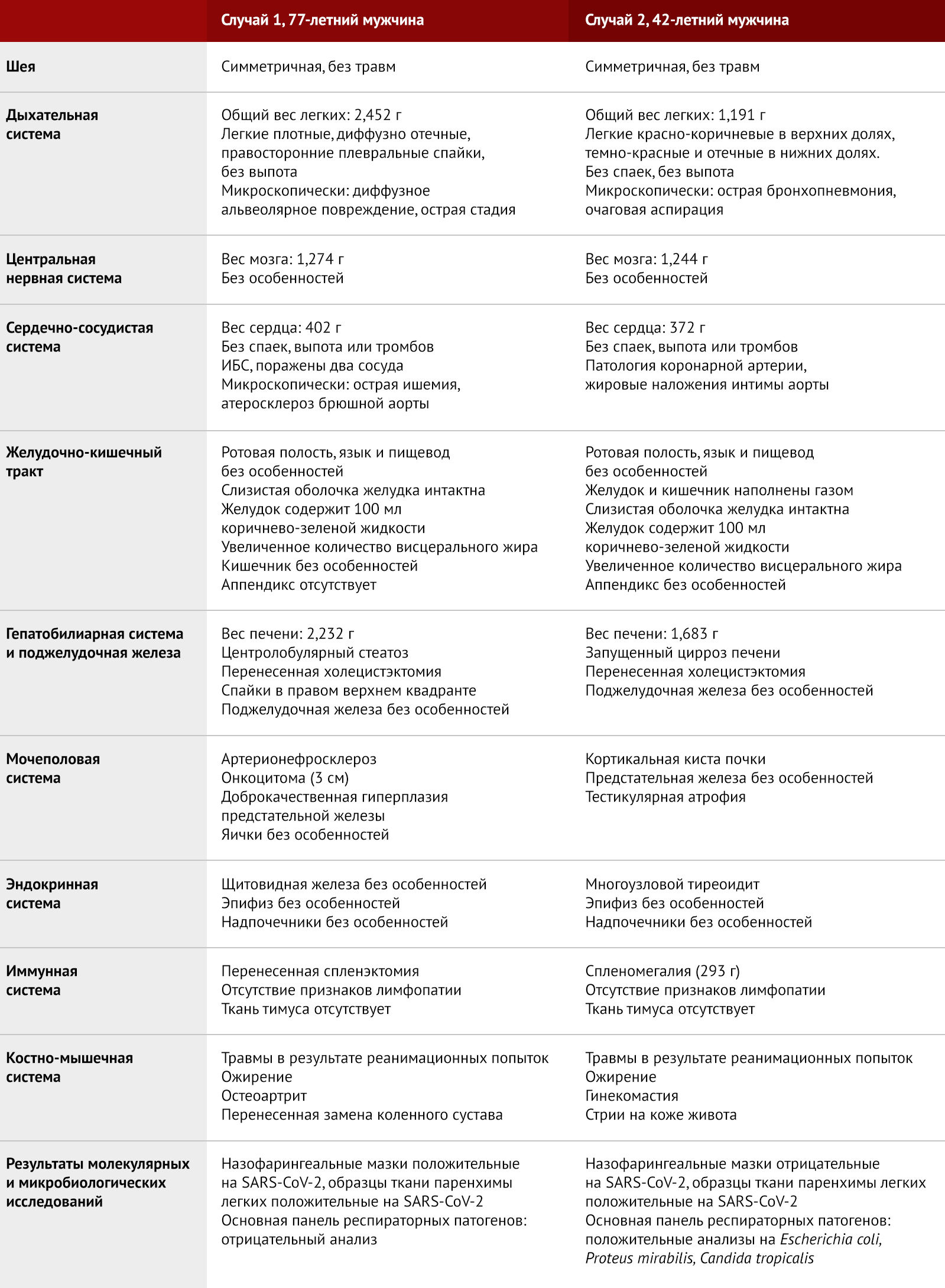
На вскрытии были отмечены признаки экстренного медицинского вмешательства, включая интубацию и последствия непрямого массажа сердца (ссадины и двусторонние переломы ребер в переднелатеральном направлении). Рост умершего составил 170 см, а вес был около 94 кг, ИМТ — 31,8. Посмертное рентгенологическое исследование показало двусторонние затемнения в легких (рис. 2А). На вскрытии легкие были тяжелые (вес правого составил 1,183 г, вес левого составил 1,269 г), красного (вплоть до темно-бордового) цвета и с отечной паренхимой, которая имела плотную консистенцию без очаговых поражений. Верхние и нижние дыхательные пути были в целом без особенностей, слизистая гладкая, блестящая, кремового цвета, без каких-либо серьезных аномалий. Закупорки слизью отмечено не было.
.
Диффузные, плотные двусторонние уплотнения воздушного пространства (полное «забеление»). Присутствуют несколько воздушных бронхограмм (стрелки). Вскрытие в этом случае показало диффузное альвеолярное повреждение (ДАП).
B — Случай 2.
Диффузная непрозрачность воздушного пространства в обоих легких, менее консолидированная по сравнению с изображением А. Выделены несколько двусторонних воздушных бронхограмм (стрелки). Левое легкое асимметрично консолидировано по сравнению с правым. Эндотрахеальная трубка показана кончиком выше уровня головки ключицы в шейном отделе трахее (белая стрелка). Отмечается вздутие желудка с воздухом (звездочка). Большой непрозрачный круговой артефакт на правой груди представляет собой втулку запечатанного мешка, в котором находилось тело, а маленькие непрозрачные круглые артефакты представляют собой пуговицы на одежде. Вскрытие показало острую бронхопневмонию.
Назофарингеальные мазки и образцы паренхимы обоих легких были протестированы на COVID-19, результат теста оказался положительным. Результаты анализов назофарингеальных мазков на ряд респираторных патогенов, включая грипп, проведенные в Департаменте здравоохранения штата Оклахома, оказались отрицательными. Результаты тестов были объявлены на 4-й день.
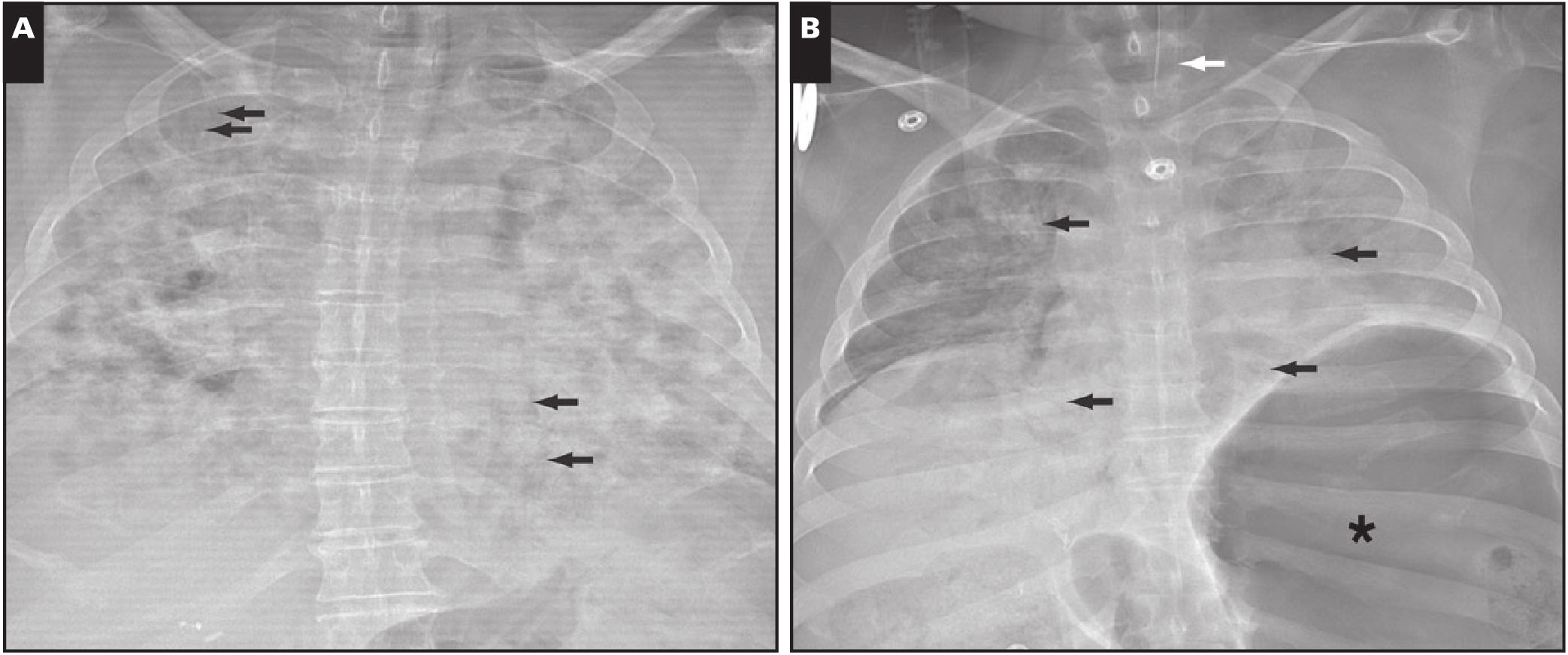
Гистологическое исследование образцов ткани легких выявило ДАП в острой стадии, характеризующееся большим количеством гиалиновых мембран, без признаков интерстициальной организации (рис. 3). Также отмечалось хроническое воспаление и лимфоцитарная инфильтрация. Как это часто бывает при ДАП, тромбы располагались в нескольких небольших ветвях легочной артерии. Отмечалось очаговое сосредоточение капилляров в альвеолярных перегородках и отечной жидкости в воздушном пространстве альвеол. Отмечалось слабое хроническое воспаление в бронхах и бронхиолах, наряду с выраженным отеком слизистой оболочки слизистой бронхов (утолщение слизистой оболочки заметно даже при небольшом увеличении на изображении 3А). Не было никаких признаков закупорки слизью дыхательных путей. Не было обнаружено ни эозинофилов, ни нейтрофилов. Иммуногистохимия показала скудный инфильтрат CD3+ Т-лимфоцитов в альвеолярных перегородках (рис. 4), с редкими CD20+ В-лимфоцитами. CD8+ Т-лимфоциты на ИГХ слегка превосходили по численности CD4+ Т-лимфоциты. Также отмечались единичные CD68 макрофаги.
.

В: Диффузное альвеолярное повреждение в острой стадии. Обратите внимание на гиалиновые мембраны (стрелка).
С: Хроническое воспаление слизистой оболочки дыхательных путей (стрелка). Воспалительные клетки — это в основном лимфоциты.
D: Хроническое воспаление. Это изображение взято из одной из немногих областей, где воспаление при интерстиции было очевидным даже при небольшом увеличении. В большинстве областей воспалительный инфильтрат был очень редким или отсутствовал.
Случай 2
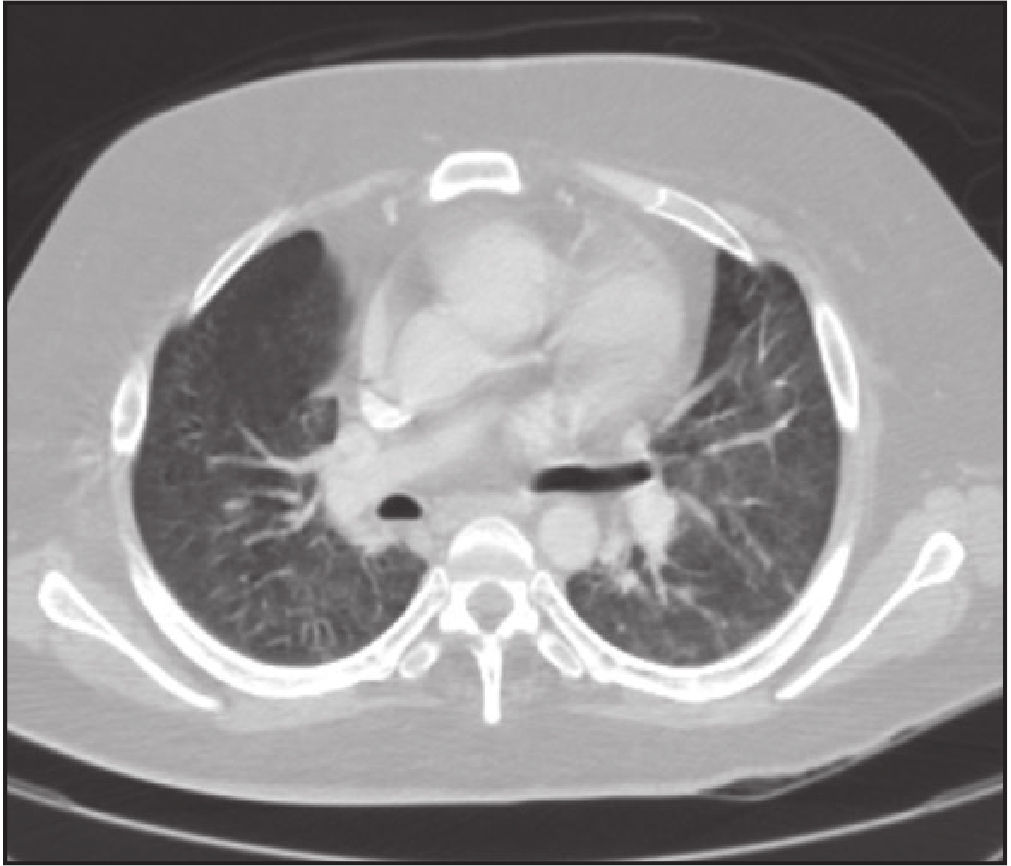
42-летний мужчина, страдавший миотонической дистрофией в анамнезе, госпитализирован 19 марта 2020 в критическом состоянии с лихорадкой, одышкой и кашлем. Погибший проживал еще с двумя членами семьи, по словам которых, обладал ограниченными возможностями и из-за прогрессирующей мышечной слабости вследствие миодистрофии передвигался при помощи роллатора. Единственный его выход из дома пришелся на 13-е марта, когда он выбрался перекусить в ресторанчике неподалеку. Члены семьи, проживающие с ним, в это время были на работе и в гипермаркете. Никто не сообщал о его недавних путешествиях или контактах с заболевшими. У погибшего в анамнезе были обструкции кишечника, которые разрешились без операции. Примерно за 2 дня до смерти у него начались боли в животе. Компьютерная томография (КТ) грудной клетки, выполненная в больнице незадолго до смерти, показала двусторонние изменения в легких по типу «матового стекла» (рис. 5), а также двусторонние уплотнения. Вскоре после госпитализации пациент перенес остановку сердца. В целом, в больнице он прожил всего несколько часов.
.
В процессе посмертного осмотра тела были зафиксированы последствия экстренного медицинского вмешательства, такого как интубация и сдавления грудной клетки (как результат сердечно-легочной реанимации). Рост погибшего составлял 155 см, вес — 99 кг, ИМТ = 31,3. Посмертное рентгенологическое исследование показало двусторонние затенения в легких (рис. 2В). Живот погибшего был сильно вздут вследствие заполнения воздухом тонкой и толстой кишок. Легкие были тяжелые, вес правого легкого составил 579 г, левого — 612 г. Легочная паренхима была пятнистой, красно-коричневого цвета, нижние доли обоих легких имели насыщенный темно-красный оттенок.
Назофарингеальные мазки оказались положительными на предмет SARS-CoV-2, согласно проведенной RT-ПЦР. Время, прошедшее с момента забора образцов до получения результатов анализов, составило 4 дня. Однако паренхима обоих легких того же пациента оказалась SARS-CoV-2- негативной. Анализ на стандартную панель респираторных патогенов, включающую вирус гриппа, также показал негативный результат. Бактериальная культура образцов легочной ткани продемонстрировала рост Escherichia coli, Candida tropicalis, и Proteus mirabilis.
На гистологическом исследовании легких были выявлены очаги острой бронхопневмонии наряду с единичными случаями аспирации частицами пищи (рис. 6). Процесс характеризовался нейтрофильной и гистиоцитарной инфильтрацией перибронхиолярного воздушного пространства. Не было обнаружено никаких признаков ДАП, закупорки воздухоносных путей слизью или эозинофилии. Наблюдались очаги аспирированных инородных веществ, таких как бактерии, сквамозные клетки и частицы овощей. На ИГХ — аналогичный первому случаю результат. В очагах бронхопневмонии обнаруживались множественные CD68+ макрофаги.
.
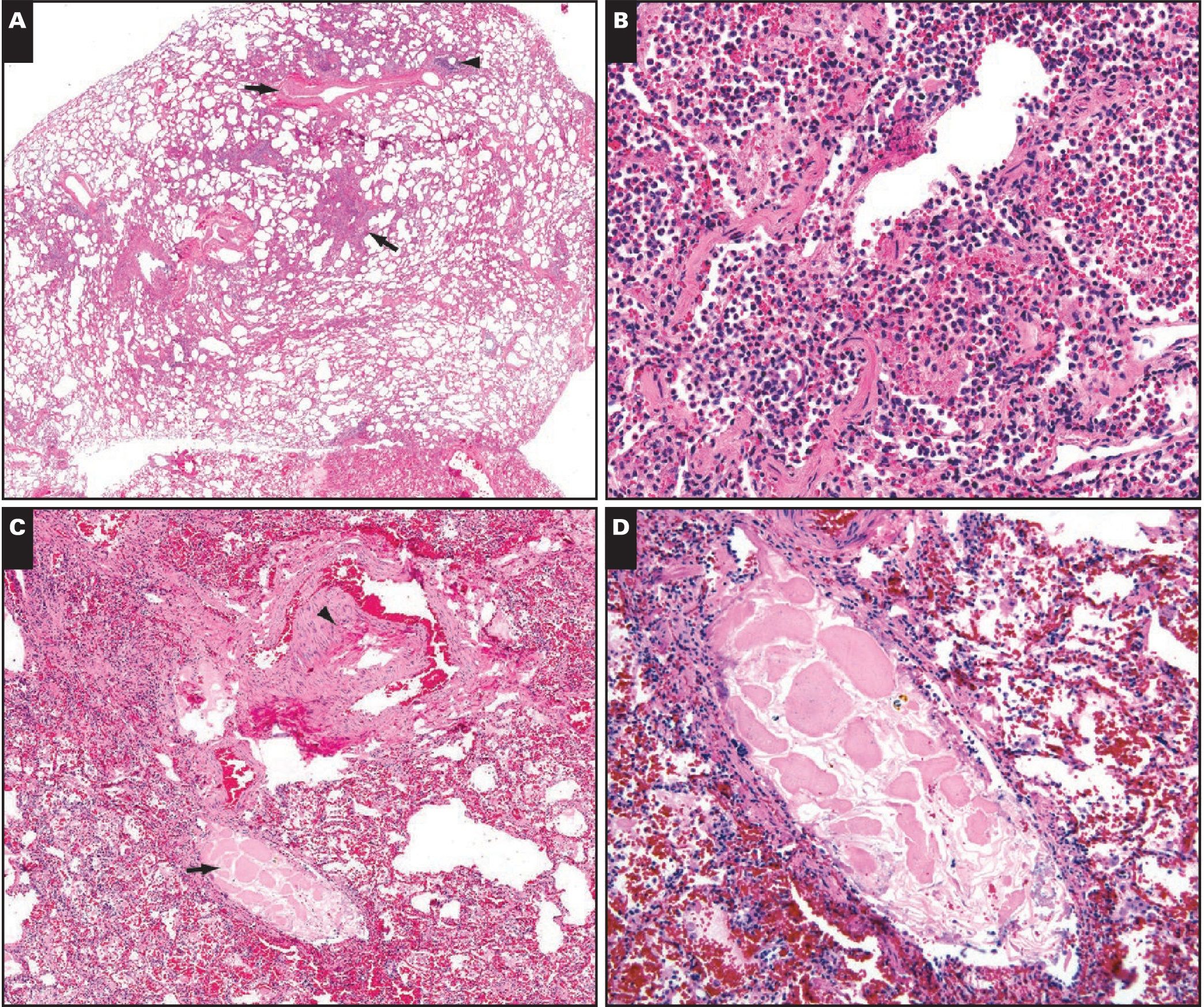
В: Воздушное пространство заполнено смесью нейтрофилов и гистиоцитов (острая бронхопневмония).
С: (малое увеличение) Стрелка указывает на небольшую легочную артерию. Стрелка указывает на дыхательные пути, которые содержат инородное тело, которое показано при большем увеличении на D.
D: Инородное тело представляет собой кусочек аспирированного растительного вещества.
Также на вскрытии были обнаружены цирроз печени, гинекомастия, тестикулярная атрофия, атеросклероз коронарных артерий в сердце весом 372 г, нефросклероз, кристаллы в просветах почечных канальцев, узловой тиреоидит и ожирение. Срезы сердца не показали явлений миокардита. В заключительном отчете о вскрытии причина смерти была обозначена как «осложнения цирроза печени», а миодистрофия, аспирационная пневмония и COVID-19 были отмечены как «сопутствующие заболевания». Характер смерти был определен как естественный.
Обсуждение
Данные этих вскрытий являются первыми, которые были проведены у погибших с лабораторно подтвержденным SARS-CoV-2 в штате Оклахома, и, согласно нашим данным, это первая научная статья на английском языке, освещающая патологоанатомические находки у погибших в результате COVID-19. Наши наблюдения дополняют данные единичной англоязычной литературы по данной тематике. У старшего из двух умерших было несколько сопутствующих заболеваний, и причиной смерти в итоге стал ДАП, что было вполне ожидаемым патологоанатомическим признаком смертельной вирусной инфекции. Другой умерший имел прогрессирующую миотоническую мышечную дистрофию, смерть наступила в результате острой бактериальной бронхопневмонии, вероятно, вызванной аспирацией. Следовательно, этот пациент, вероятнее всего, умер с COVID-19, а не от COVID-19. Эти случаи иллюстрируют те самые проблемы, с которыми сталкиваются патологоанатомы и медицинское сообщество в целом при определении причины смерти у умерших с положительным результатом на SARS-CoV-2. Некоторые результаты вскрытий будут представлять истинную вирусную патологию, в то время как другие будут отражать сопутствующие процессы или состояния, вообще не связанные между собой. Отделение истинной вирусологической патологии от потенциальных нарушителей и «красной сельди» («красная сельдь» — намеренное составление ложного, но правдоподобно выглядящего сценария, подобно тому, как красная сельдь мимикрирует под семгу — прим. пер.) в этих сложных случаях принесет пользу опыту и экспертизе судебно-медицинских патологов и патологов легких.
И хотя в первоначальных отчетах, основанных на посмертных кор-биопсиях, ДАП является основной патологией в случаях COVID-19, проведение полной аутопсии предлагает определенные преимущества по сравнению с работой с изъятыми ограниченными образцами. Во-первых, вскрытие позволяет исследовать несколько органов и отобрать наиболее информативные участки ткани для дальнейших исследований. Во-вторых, полная аутопсия позволяет проводить адекватный отбор пораженных тканей, что сводит к минимуму возможность ошибки в диагностике в результате неадекватного забора образцов тканей. Возникает дискуссия о поражении миокарда у пациентов с COVID-19: многие в медицинском сообществе задаются вопросом, выявит ли патологоанатомическое исследование признаки миокардита у этих пациентов. С учетом того, что наша выборка является очень ограниченной, основанной только на двух смертельных случаях, мы не наблюдали признаков миокардита у этих погибших. Мы также не обнаружили доказательств потенциально обратимых патологических изменений в легких, таких как слизистые пробки, тканевая эозинофилия или организующаяся пневмония.
С начала распространения COVID-19 в Оклахоме (начало марта 2020 года) мы проводили анализы образцов тканей умерших, где в анамнезе были симптомы, подозрительно напоминающие COVID-19, такие как кашель, лихорадка и одышка. Нам повезло иметь возможность выполнить посмертную рентгенографию всего тела до начала вскрытия и провести аутопсию в безопасном помещении с помощью соответствующих СИЗ. Тем не менее, мы признаем, что большинство медицинских учреждений не оборудованы для лечения особо опасных инфекционных заболеваний. Поскольку патологоанатомы продолжают получать тела людей с историей подозрения на наличие COVID-19, мы пытаемся повысить эффективность нашего рабочего процесса и снизить риск заражения персонала за счет более частого использования компьютерного томографа Toshiba и частого использования инструментов для кор-биопсии с целью получения образцов тканей легких вместо того, чтобы вскрывать тело. Мы будем собирать и анализировать информацию о COVID-19, чтобы помочь понять тенденции развития заболевания, а также соответствующим образом сортировать погибших и давать их семьям точную и конкретную причину смерти. Мы собираем образцы тканей для дальнейших исследований, включая разработку специфических типов гистологического окрашивания для диагностики, анализ клеточных характеристик ткани, инфицированной вирусом, и профилей иммунного ответа на вирусную инфекцию, которые могут оказаться полезными в дальнейшем.
Мы признаем ограничения выборки этого отчета. Наши наблюдения основаны только на двух случаях, и, скорее всего, появится более широкий спектр заболеваний, так как сообщается о патологических результатах в большем числе случаев. Важно подчеркнуть, что ОРДС развивается только в подмножестве тяжелобольных пациентов. Следовательно, вероятнее всего, реакция тканей различается у лиц с COVID-19 с бессимптомным течением и у лиц с легкими симптомами. Поскольку мир находится в разгаре пандемии, мы отвечаем на призыв к действию и сообщаем об этих результатах, чтобы хоть немного приблизиться к пониманию патогенеза COVID-19. Мы выражаем искреннюю благодарность всем людям, которые неустанно работают во время этого кризиса, и надеемся, что наше описание мер предосторожности, принятых во время этих вскрытий, будет полезно и для других.
