Грыжи пищеводного отверстия диафрагмы
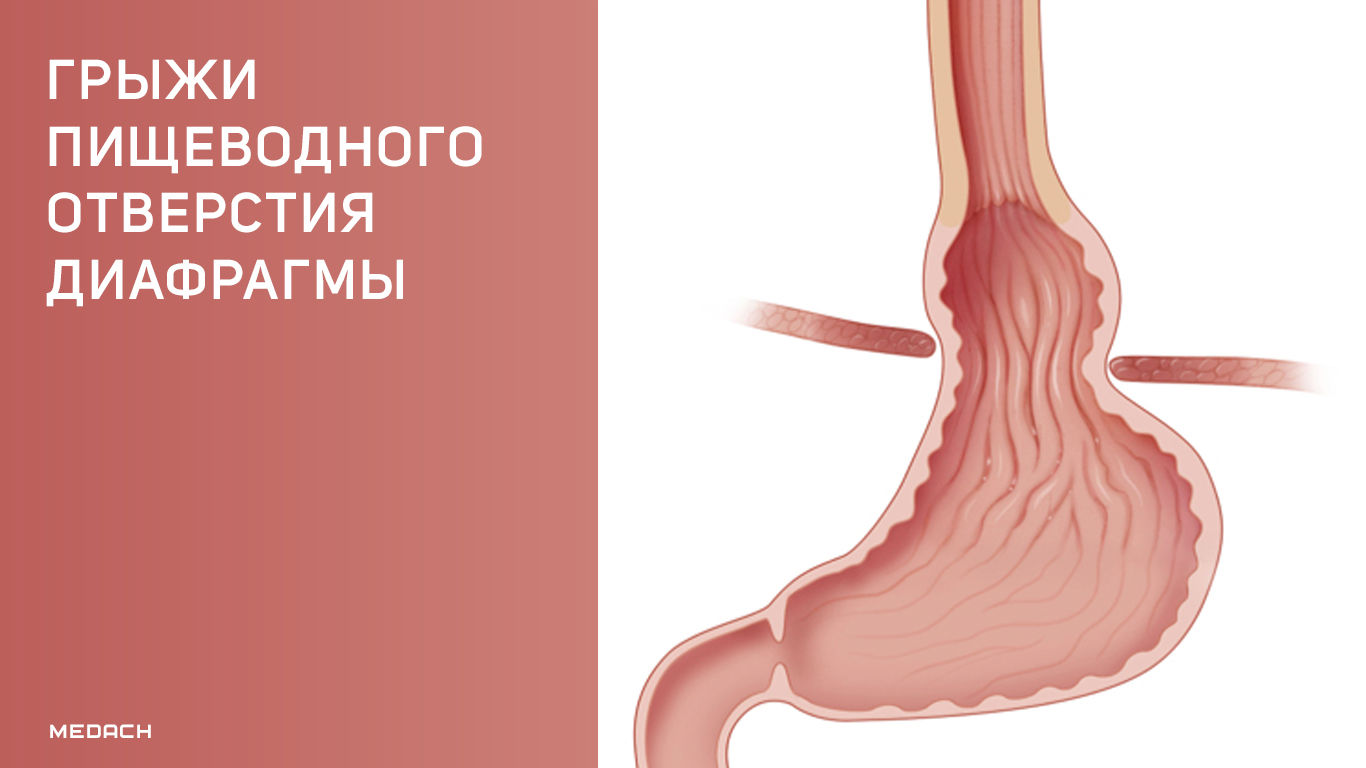
Грыжа пищеводного отверстия диафрагмы (ГПОД) — это патологическое состояние, при котором содержимое брюшной полости выходит в средостение через пищеводное отверстие диафрагмы [1].
Этиопатогенез
Концепция ГПОД или хиатальной грыжи была разработана в 1951 г. Allison, который впервые обнаружил, что существует связь между наличием ГПОД и эзофагитом [2]. Действительно, при гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ГПОД наблюдается множество схожих клинических симптомов, в том числе гастроэзофагеальный рефлюкс, который в случае ГПОД возникает из-за неадекватного сокращения волокон и молекулярных изменений в мышечных клетках диафрагмы, что, в свою очередь, препятствует работе нижнего пищеводного сфинктера и приводит к нарушению пищеводного клиренса [2].
Воздействие кислоты на пищевод индуцирует повреждение слизистой оболочки, а затем и трансмуральное повреждение, что может вызвать укорочение пищевода и тем самым сместить место пищеводно-желудочного перехода выше уровня пищеводного отверстия диафрагмы [2].
Еще одним важным фактором, который способствует развитию ГПОД, является нарушение работы фиксирующего аппарата пищевода. При частых рвотах, чрезмерном напряжении мышц передней брюшной стенки и повышенном внутрибрюшном давлении (ожирение, многоплодная беременность) может произойти ослабление френоэзофагеальной мембраны, дегенерация эластических тканей, расширение ножек диафрагмы с последующим формированием ГПОД.
Помимо перечисленных факторов, возникновению ГПОД способствуют:
- операции на пищеводе и желудке (эзофагокардиомиотомия, гастрэктомия);
- торакоабдоминальная аневризма аорты;
- нарушения костной системы, обусловленные декальцинацией и дегенерацией костной ткани;
- врожденные аномалии скелета, ЖКТ [25].
Классификация ГПОД
Существует международная классификация хиатальных грыж. По ней различают четыре типа ГПОД.
Грыжи I типа — это скользящие грыжи пищевода, где гастроэзофагеальное соединение смещается над диафрагмой. Желудок остается в своем обычном продольном положении [7], дно желудка локализуется ниже пищеводно-желудочного перехода.
Грыжи II типа — это чистые параэзофагеальные грыжи. Гастроэзофагеальное соединение остается в нормальном анатомическом положении, но часть дна желудка проходит через пищеводное отверстие диафрагмы.
Грыжи III типа представляют собой комбинацию типов I и II, когда через пищеводное отверстие диафрагмы выходят пищеводно-желудочное соединение и дно желудка.
Грыжи IV типа характеризуются наличием анатомический структуры, отличной от желудка, выходящей из брюшной полости через пищеводное отверстие в средостение (сальник, толстая/тонкая кишка).
Более 95 % ГПОД относятся к I типу; при этом встречаются и самые тяжелые эпизоды ГЭРБ, в т. ч. пищевод Барретта.
Помимо перечисленных типов хиатальных грыж, в зарубежной литературе можно встретить термин «гигантская параэзофагеальная грыжа» (giant paraesophageal hernia, GPEH). Тем не менее, четкого определения этот термин не имеет: одни специалисты говорят о том, что GPEH можно считать хиатальную грыжу, через которую вышло > 30 % желудка, другие же пишут, что к GPEH относятся грыжи с выходом > 50 % желудка в средостение [5].
В России наибольшей популярностью пользуется анатомо-рентгенологическая классификация ГПОД [3]:
- Скользящая (аксиальная, осевая) грыжа характеризуется тем, что абдоминальная часть пищевода, кардия и фундальная часть желудка могут через расширенное пищеводное отверстие диафрагмы свободно проникать в грудную полость и возвращаться обратно в брюшную (при перемене положения тела больного).
- Параэзофагеальная грыжа — конечная часть пищевода и кардия остаются под диафрагмой, но часть фундального отдела желудка проникает в грудную полость и располагается рядом с грудным отделом пищевода.
- Смешанный вариант грыжи — сочетание аксиальной и параэзофагеальной форм.
Клиника и диагностика ГПОД
Зачастую ГПОД протекает бессимптомно, потому нередко является случайной находкой во время рентгенологического или эндоскопического исследований.
В случае клинически значимой ГПОД могут наблюдаться как пищеводные (отрыжка, изжога, одинофагия, тошнота, рвота), так и экстрапищеводные симптомы (фарингит/ ларингит, осиплость голоса, загрудинные боли, разрушение зубной эмали и др.) [4].
Диагноз хиатальной грыжи устанавливается инструментально. К основным методам диагностики ГПОД относятся:
- лучевые методы: рентгенография органов грудной клетки, рентгеноскопия пищеводно-желудочного перехода с использованием контрастного вещества per os, нативная компьютерная томография (КТ) органов грудной полости;
- эндоскопические методы: эзофагогастродуоденоскопия (ЭГДС), пищеводная манометрия, пищеводная pH-метрия [3].
На обычной рентгенограмме органов грудной клетки можно увидеть:
- ретрокардиальный уровень жидкости — характерный признак параэзофагеальной ГПОД;
- внутриорганный газ — если в средостение через хиатальную грыжу попали петли кишечника.
Рентгеноскопия пищеводно-желудочного перехода с пероральным использованием контрастного вещества информативна с точки зрения визуализации собственно пищеводно-желудочного перехода и его локализации относительно диафрагмы.
КТ полезна в неотложной ситуации для пациентов с подозрением на заворот содержимого параэзофагеальной грыжи или странгуляционную непроходимость.
ЭГДС необходима для оценки состояния слизистой пищевода, желудка и двенадцатиперстной кишки, а также для определения расположения желудка относительно пищевода.
Пищеводная манометрия необходима для оценки диафрагмальных ножек и расположения нижнего пищеводного сфинктера. Вместе с манометрией также проводится pH-метрия для уточнения факта наличия ГЭРБ и оценки ее тяжести.
NB! Стандартом диагностики является сочетание ЭГДС с рентгеноскопией пищеводно-желудочного перехода. Последнее можно выполнять и с барием, и с водорастворимым контрастом, однако последнего в случае ГПОД лучше избегать, т. к. такие пациенты имеют повышенный риск аспирации с исходом в аспирационный пневмонит [3].
Лечение
При случайном выявлении хиатальной грыжи, т.е. при ее бессимптомном течении, никакого специфического лечения не требуется.
В ситуации, когда ГПОД выявляется на фоне существующего рефлюкс-эзофагита и умеренной ГЭРБ, необходимо консервативное лечение ГЭРБ, основу которого составляют изменение образа жизни и пищевых привычек, а также медикаментозная терапия (ингибиторы протонной помпы, антациды, опционально-эрадикационная терапия).
При наличии хиатальной грыжи в сочетании с ГЭРБ тяжелого течения, в т.ч. устойчивой к терапии, необходимо хирургическое лечение.
В случаях странгуляции грыжевого содержимого и/или явлений непроходимости — желудочной или кишечной — необходимо экстренное хирургическое вмешательство.
Аспекты хирургического лечения ГПОД
Оперативное устранение хиатальных грыж проводится под эндотрахеальным наркозом через лапароскопический доступ. Пациент находится в положении лежа на спине. В качестве профилактики венозных тромбоэмболических осложнений (ВТЭО) обязательно использование компрессионного трикотажа. Устанавливается мочевой катетер [2].
Первый (10 мм) троакар (А) устанавливается в околопупочной области выше и слева от пупка, примерно в 15 см от мечевидного отростка (рис.1) [4].
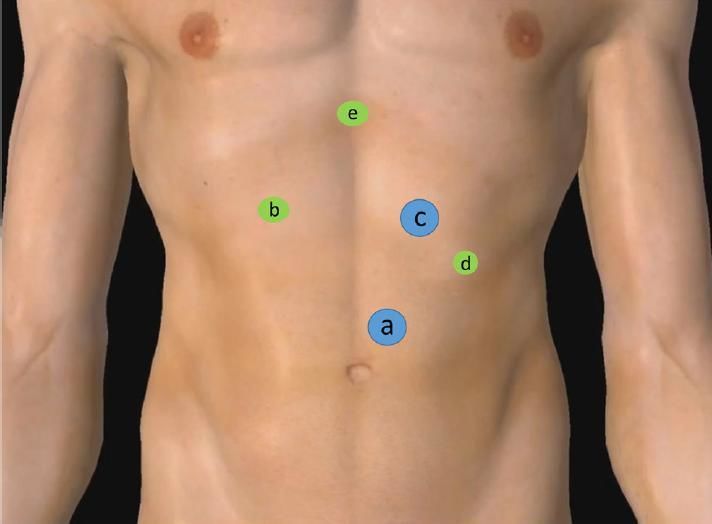
Рисунок 1 | Расположение троакаров. Зеленым цветом указываются троакары толщиной 5 мм, синим — троакары толщиной 10 и 12 мм.
Порт А отводится под лапароскоп (чаще всего — 30- или 45-градусная оптика), потому он должен быть расположен в описанном выше месте для полноценной визуализации верхнего этажа брюшной полости и средостения. Четыре других троакара устанавливаются под визуальным контролем со стороны брюшной полости в следующих местах:
- троакар толщиной 5 мм — для левой руки оператора (В) — на расстоянии 7–11 см от мечевидного отростка вдоль края правой реберной дуги;
- порт толщиной 12 мм — для правой руки оператора (C) — на расстоянии 12 см от мечевидного отростка вдоль края левой реберной дуги;
- порт толщиной 5 мм — для ассистента (D) — на расстоянии 5 см от правого порта хирурга вдоль левой реберной дуги;
- еще один порт толщиной 5 мм устанавливается отдельно чуть ниже мечевидного отростка (Е) (через него заводится ретрактор печени).
Несмотря на существование различных типов ГПОД, основные оперативные приемы и этапы актуальны во всех случаях.
Основными этапами хирургического лечения ГПОД являются [4]:
- приведение желудка и грыжевого мешка в интраабдоминальное положение;
- иссечение грыжевого мешка;
- достижение адекватной интраабдоминальной длины пищевода;
- закрытие пищеводного отверстия диафрагмы (крурорафия, в т.ч. с использованием сетчатых имплантатов [5]);
- антирефлюксные процедуры (различные виды фундопликации).
После хирургического лечения также необходимо проведение консервативной терапии (ингибиторы протонной помпы, симптоматическая терапия), а также последующая модификация образа жизни и соблюдение диеты (стол №1 с последующим расширением). Только в этом случае после хирургического лечения может быть достигнут благоприятный исход [6].
В случае систематического нарушения диеты, частого переедания, гиподинамии есть вероятность рецидива хиатальной грыжи, для устранения которого потребуется повторное хирургическое вмешательство [5].
Источники:
- Roman S., Kahrilas P. J. The diagnosis and management of hiatus hernia //bmj. – 2014.
- Yu H. X. et al. Esophageal hiatal hernia: risk, diagnosis and management //Expert review of gastroenterology & hepatology. – 2018.
- Затевахин И. И. и др. Абдоминальная хирургия. – 2016. – С. 410-412.
- Siegal S. R., Dolan J. P., Hunter J. G. Modern diagnosis and treatment of hiatal hernias //Langenbeck's archives of surgery. – 2017.
- Dallemagne B. et al. Treatment of giant paraesophageal hernia: pro laparoscopic approach //Hernia. – 2018.
- Kohn G. P. et al. Guidelines for the management of hiatal hernia //Surgical endoscopy. – 2013.
