Гигантоклеточный артериит
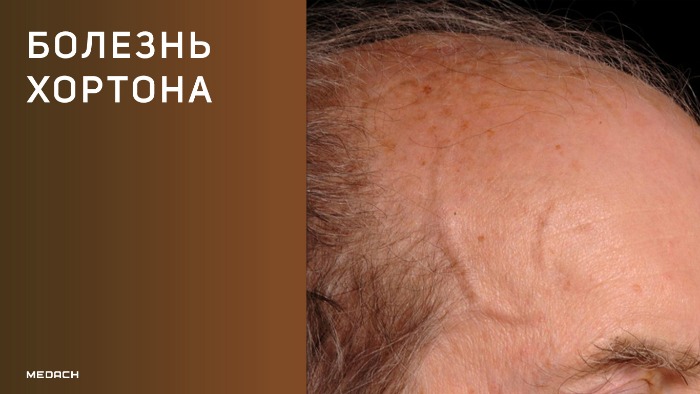
Гигантоклеточный артериит (ГКА, болезнь Хортона) относится к группе системных васкулитов, поражающих преимущественно крупные и средние сосуды. В клинической практике в основном диагностируется височный и краниальный артериит, но болезнь довольно часто поражает аорту и ее крупные ветви.
Заболевание впервые описано в 1932 году американским врачом Хортоном, в честь которого и было названо. Данная патология чаще встречается в Северной Европе и странах Скандинавии, в сравнение с ними заболеваемость в Азии и странах Арабского востока ниже в десятки раз. К развитию болезни Хортонаболее склонны люди старше 50-ти лет, особенно женщины (мужчины/женщины — 3 к 5).
Патогенез
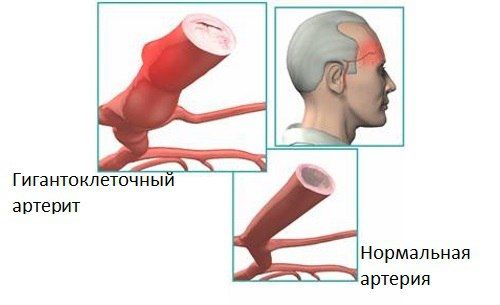
Ведущим механизмом в патогенезе ГКА считается нарушение иммунного ответа по типу аутоиммунного процесса. Основные иммунопатогенетические процессы при ГАК:
- Инфильтрация артериальной стенки воспалительными клетками, особенно Т-клетками, вызвавшими неадекватную активизацию адаптивной иммунной системы;
- Обособленное системное воспаление.
В качестве провоцирующих факторов предполагаются инфекционные агенты (вирусы гриппа, герпеса, гепатитов и т.д.), а также носительство генов HLA В14, А10, В8.
Классификация
Выделяют 3 варианта течении болезни:
- Классический;
- Генерализованный — часто у лиц моложе 50 лет (реже встречается головная боль, возможно поражение висцеральных сосудов);
- Атипичный — моно- или олигосимптомное течение (вероятно поражение “нехарактерных” сосудов);
Относительно частоты вовлечения артерий в патологический процесс выделяют:
- часто поражаемые (экстракраниальные ветви сонной артерии) — a. temporalis superficialis, a. masseterica, a.lingualis;
- редко поражаемые (артерии конечностей) — a. subclavia, a. axillaris, a. iliaca interna, a. femoralis;
- крайне редко поражаемые (висцеральные артерии за исключением a. carotis interna, a.vertebralis) — aa. coronariae, truncus coeliacus, a. mesenterica superior, а. renalis.
Клиническая картина
Проявления болезни могут возникнуть остро, после перенесенной инфекции, или же прогрессировать на протяжении нескольких недель.
Составляющими типичного течения болезни Хортона являются общая симптоматика, сосудистые проявления, поражение органа зрения.
К общим симптомам относятся:
- Фебрильная лихорадка;
- Интенсивная, тупая или пульсирующая головная боль, которая может быть одно- или двусторонней, болезненность скальпа, болезненность и затруднения при жевании (перемежающаяся “хромота” нижней челюсти) - усиливается ночью и нарастает на протяжении нескольких недель;
- Потеря аппетита;
- Похудение;
- Повышенная утомляемость, нарушения сна;
- Артралгии и миалгии – ГКА часто ассоциирован с ревматической полимиалгией;
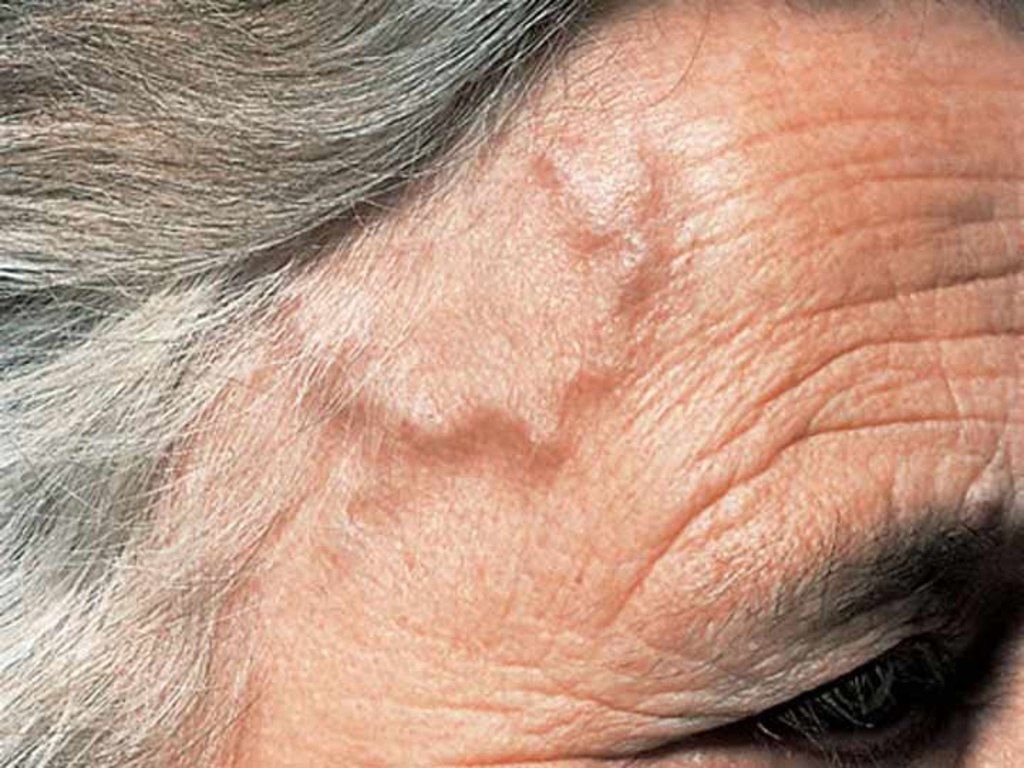
Сосудистые проявления представлены уплотнением и воспалением теменных и височных артерий, транзиторными ишемическими атаками (ТИА) и инсультами, инфарктами сердца и паренхиматозных органов, перемежающейся хромотой — в зависимости от локализации процесса.
Поражения органа зрения возникают вследствие ишемической невропатии зрительного нерва, наиболее грозным последствием которой является полная потеря зрения.
Диагностика
Диагностические критерии Американской ассоциации ревматологов:
- Возраст начала болезни старше 50 лет — развитие или обнаружение симптомов у лиц старше 50 лет;
- “Новая” головная боль — развитие новой или изменение прежней локализации головной боли;
- Патология височной артерии — болезненность височной артерии при пальпации или уменьшение пульсации, не связанное с атеросклерозом сосудов шеи;
- Повышение СОЭ — СОЭ более 50 мм/ч по методу Вестергрена;
- Биопсийно доказанная патология артериальной стенки — морфологическое исследование биопсийного материала артериальной стенки показывает васкулит, характеризующийся преимущественно мононуклеарной инфильтрацией или гранулематозным воспалением, обычно с мультинуклеарными гигантскими клетками.
— Для постановки диагноза артериита Хортона необходимо наличие трёх из пяти критериев.
В диагностике важную роль играют как жалобы больного, так и данные анамнеза (например, впервые ли появилась боль такого характера), а также данные лабораторных и инструментальных методов обследования.
Из лабораторных методов применяют общеклинические анализы, а также определение СОЭ, С-реактивного белка и фибриногена.
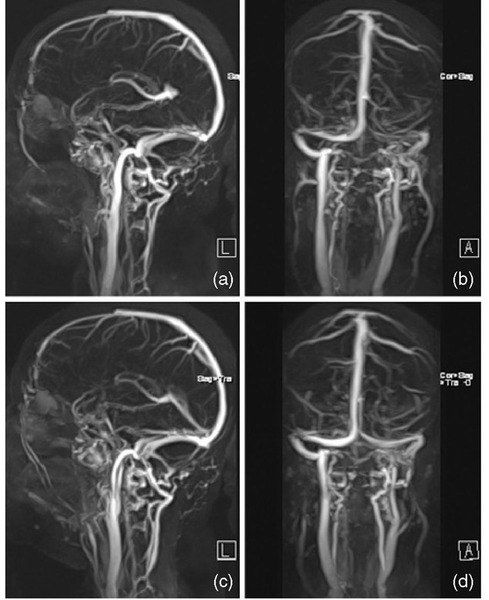
Инструментальная диагностика предполагает использование УЗ-исследование височной артерии, допплерография аорты и ее ветвей, краниальных и экстракраниальных сосудов, МРТ и КТ для диагностики поражения органов и наличия аортальных осложнений .
Золотым стандартом верификации диагноза ГКА является биопсия височной артерии, при помощи которой выявляют воспалительные инфильтраты, пролиферацию интимы, многоядерные гигантские клетки в инфильтратах. Также возможно цитохимическое иммунное окрашивание на воспалительные клетки — при скрытых инфильтратах. В ходе биопсии “забирают” не менее 1 см артерии.
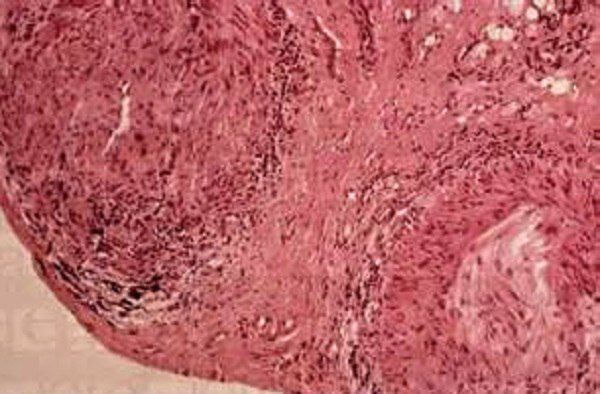
Впрочем, отрицательный результат биопсии не является показанием к прекращению лечения.
Больным с данным диагнозом нужна также консультация офтальмолога, хирурга и невролога.
Лечение
(Основным методом лечения является иммуносупрессивная терапия глюкокортикоидами и цитостатиками при неэффективности гормональных препаратов, а также симптоматическая терапия)
Рекомендованная начальная доза преднизолона при неосложненном ГКА составляет 0,7 мг/кг в сутки с постепенным ее снижением до 15–20 мг/сут в течение 3 мес, далее до 7,5–10 мг/сут к 6-му месяцу, до 5 мг/сут к 12-му месяцу и отмена глюкокортикоидов (ГК) через 18–24 мес лечения.
Систематическое назначение пульсовых внутривенных введений метилпреднизолона не рекомендовано.
Больным ГКА при наличии транзиторного или стойкого поражения органа зрения требуется незамедлительное назначение преднизолона внутрь в дозе 1 мг/кг в сутки или метилпреднизолона внутривенно 500–1000 мг в течение 1–3 дней (с последующим назначением преднизолона внутрь в дозе 1 мг/кг в сутки).
Скорость снижения дозы ГК и продолжительность лечения при ГКА с офтальмологическими осложнениями не отличаются от схемы, рекомендованной при неосложненном ГКА.
Назначение низких доз аспирина (75–300 мг/сут) необходимо рассматривать во всех случаях недавно диагностированного ГКА с учетом соотношения пользы и рисков; при ГКА с поражением органа зрения следует рекомендовать низкие дозы аспирина. Систематическое же назначение антикоагулянтов или статинов не рекомендуется.
При неоднократных обострениях или множественных рецидивах у ГК-зависимых больных (преднизолон 10–15 мг/сут) может быть назначен метотрексат; лечение тоцилизумабом может рассматриваться в случае неэффективности метотрексата.
Лечение в среднем длится в среднем около 2 лет и в большинстве случаев приводит к выздоровлению.
Источники
- http://www.vasculitis.ru/
- Бекетова Т. В., Сатыбалдыев А. М., Денисов Л. Н. Международные рекомендации по ведению больных гигантоклеточным артериитом и ревматической полимиалгией: итоги 2015 года //Научно-практическая ревматология. – 2016. – Т. 54. – №. 4.
- Кузнецова Ю. И., Крохина Е. Ю. Случай болезни Хортона в практике врача-терапевта //Вестник современной клинической медицины. – 2012. – Т. 5. – №. 3.
- Сатыбалдыев Азамат Махмудович Гигантоклеточный артериит. Часть I. терминология, классификация, клинические проявления, диагностика // Современная ревматология. 2012.
