Хрящевая ткань для восстановления дефектов суставного хряща на основе аутологичных назальных хондроцитов: первая фаза клинических исследований на людях
Глоссарий
- σ — среднеквадратическое отклонение
- International Cartilage Repair Society (ICRS) — Международное общество по вопросам восстановления хрящевой ткани.
- International Knee Documentation Committee (IKDC) — Международный комитет по документации для обследования коленного сустава.
- Knee injury and Osteoarthritis Outcome Score (KOOS) — шкала-опросник для оценки функционального состояния коленного сустава.
Резюме
Актуальность. Суставные хрящи имеют низкую регенеративную способность, поэтому их травмы приводят к прогрессирующему повреждению сустава и тяжело поддаются стандартной или улучшенной терапии с имплантацией суставных хондроцитов. В сравнении с последними, хондроциты, полученные из назальной перегородки, имеют более высокий хондрогенный потенциал с лучшей адаптацией к окружающим тканям сустава. Исследовательская группа Маркуса Мумме стремилась оценить, позволяют ли созданные аутологичные хрящевые трансплантаты из назальных хондроцитов безопасно и функционально восстановить дефекты хряща коленного сустава.
Методы. Исследование было проведено в госпитале университета Базеля в Швейцарии. Участие приняли 10 пациентов с посттравматическими, полнослойными повреждениями хряща (2–6 см²) на мыщелке или блоке бедренной кости. Хондроциты были выделены из 6 миллиметров биопсийного образца носовой перегородки, после чего их размножили и культивировали на коллагеновых мембранах для роста хрящевых трансплантатов (30 × 40 × 2 мм). Обработанные ткани имплантировали на феморальные дефекты через миниартротомический доступ, затем оценивали состояние на протяжении 24 месяцев с момента операции. Первичными показателями эффекта были осуществимость и безопасность процедуры. Вторичные показатели — это оценка самочувствия, данные МРТ, оценки морфологического и клеточного состава регенеративной ткани. Исследование продолжается с увеличением количества участников до 25 пациентов.
Выводы. Для каждого пациента можно изготовить хрящевые трансплантаты из назальных хондроцитов, встроенных в обогащенный гликозаминогликанами и коллагеном II типа внеклеточный матрикс. Произведенные ткани были стабильны при работе с пинцетом и фиксировались в поврежденных суставах. Неблагоприятные реакции не регистрировались, а оценки по шкале боли, функции коленного сустава и качеству жизни были существенно улучшены с момента операции и к 24 месяцу послеоперационного периода. Радиологические исследования демонстрировали разную степень заполнения дефекта и развития близкой по составу к нативному хрящу регенеративной ткани.
Интерпретация. Гиалиноподобные хрящевые ткани из аутологичных назальных хондроцитов могут быть использованы в клинической практике для восстановления дефектов суставного хряща колена. Последующее изучение в крупных контролируемых исследованиях необходимо для оценки эффективности и для расширения показаний к использованию данного метода лечения при ранних дегенеративных поражениях суставного хряща.
Введение
Травмы суставного хряща остаются клинической проблемой, связанной с болью, нарушением функции и инвалидностью. Ежегодно в Европе и США почти у 2 миллионов пациентов диагностируют дефекты суставного хряща [1]. При отсутствии лечения такие повреждения предрасполагают к остеартриту, могут привести к ограничению активности у молодых людей, необходимости полной замены сустава и к большим затратам для системы здравоохранения [2]. Восстановление хряща имеет потенциал не только для уменьшения боли или улучшения качества жизни пациентов, но также для отсрочки или исключения необходимости замены сустава. Современные лечебные возможности — артроскопия, микрофрактурирование, аутологичная остеохондральная трансплантация, использование аллотрансплантатов или обогащенной тромбоцитами плазмы, — имеют большие недостатки, такие как: применимость к дефектам ограниченного размера, длительный и сложный период реабилитации, боль в области забора материала и сложность создания трансплантата [3].
Несмотря на улучшение симптомов при краткосрочном наблюдении, даже современные методы лечения — имплантация аутологичных суставных хондроцитов, — не могут воспроизвести и надолго восстановить структуру и функцию хряща, к тому же они не показали экономическую эффективность [4]. Использование аутологичного материала с высокой хондрогенностью может усилить регенеративный процесс и привести к предсказуемой пользе для пациентов.
Хондроциты из носовой перегородки, по сравнению с таковыми из суставного хряща, показывают более высокую способность хрящеобразования среди людей разного возраста [5–7]. Их хондрогенные свойства сохраняются после увеличения культуры клеток, так что небольшого биопсийного образца, полученного в условиях минимальной инвазивности и без какого-либо значительного дискомфорта для пациента достаточно для образования биохимически и биомеханически зрелых трансплантатов клинически значимых размеров [8].
В одном исследовании, созданные трансплантаты из аутологичных назальных хондроцитов были использованы как альтернатива нативному хрящу для реконструкции крыла носа после резекции опухоли кожи, что привело к полному структурному, функциональному и эстетическому восстановлению [9].
Совместимость трансплантатов, полученных из назальных хондроцитов, с имплантацией на участок повреждения суставного хряща, подтверждаются результатами предыдущих исследований. Было отмечено, что назальные хондроциты отвечали на физические воздействия, напоминающие суставную нагрузку, как суставные хондроциты и увеличивали экспрессию молекул, обычно участвующих в смазке суставных поверхностей [10]. Кроме того, назальные хондроциты восстанавливались после воздействия воспалительных факторов, типичных для повреждения суставов [11], и приводили к образованию гиалиновой ткани в дефектах суставного хряща кролика [12]. Более того, однажды имплантированные в сустав назальные хондроциты могли принимать молекулярно-антигенные свойства суставных хондроцитов и активно способствовали восстановлению экспериментальных дефектов хряща у козла [13].
Целью исследования была оценка безопасности, осуществимости и потенциальной эффективности созданных из аутологичных назальных хондроцитов суставных трансплантатов для лечения посттравматических повреждений хряща коленного сустава. Отличительная новизна и потенциальное преимущество исследования состоят не только в использовании клеток с лучшей хондрогенной способностью, но также и в имплантации тканей, богатых гиалиноподобным внеклеточным матриксом. Данная идея противопоставляется типичному использованию суспензий с недифференцированными клетками или только засеянными на матрицы, но еще не развившимися как зрелая хрящевая ткань.
Дизайн исследования и пациенты
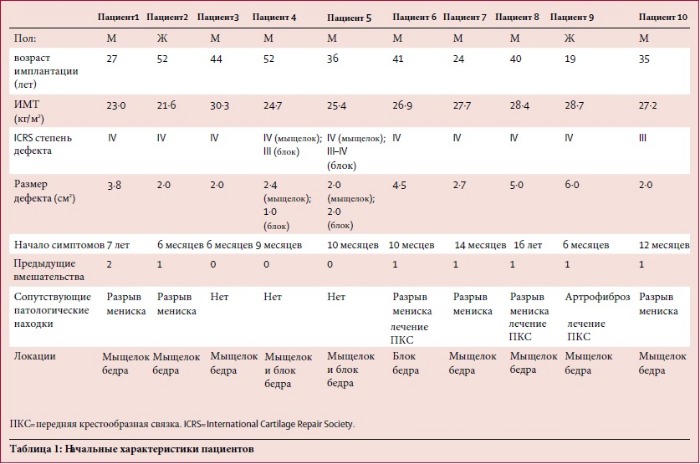
Первая фаза клинических исследований проведена в госпитале университета Базеля в Швейцарии. Были отобраны пациенты в возрасте 18–55 лет с посттравматическими, полнослойными поражениями сустава (2–6 см², ICRS класс III или IV) на мыщелке или блоке бедренной кости. (ICRS — Международное общество по вопросам восстановления хрящевой ткани — прим. пер.)
Методика проведения
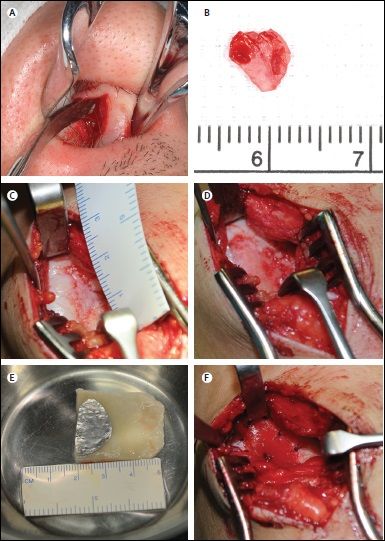
Для выделения хондроцитов пластические хирурги обеспечили забор септального хряща (диаметр 6 мм) под местной анестезией через разрез по Киллиану (около 10 мм по носовой перегородке в краниокаудальной проекции и около 5 мм позади переходной складки верхней челюсти) с использованием инструментария для панч-биопсии. (рисунок 1А и 1В) [9]. В тот же день было собрано 72 мл венозной крови для подготовки аутологичных сывороток. После биопсии хряща образец отделяли от перихондрия, разрезали на мелкие кусочки (рисунок 2А) и расщепляли ферментативно, культивировали изолированные назальные хондроциты в течение 2 недель в среде с добавлением 5 % аутологичной сыворотки, 5 нг/мл фактора роста фибробластов 2 типа (FGF2) и 1 нг/мл трансформирующего фактора роста β1 (рисунок 2В и 2С)
Клетки были подсчитаны вручную двумя операторами в соответствии с утвержденной процедурой, а жизнеспособность клеток устанавливали с использованием 0,4 % трипанового синего. Размноженные назальные хондроциты засеяли на пористой стороне мембраны коллагенового типа I/III с плотностью 50 миллионов клеток на мембрану 30 × 40 × 2 мм [9].
Для поддержания культуры на матрице, назальные хондроциты культивировали на мембране в течение 2 недель, используя средние суппозитории с 5 % аутологичной сывороткой, 10 мкг/мл инсулина и 0,1 ммоль/л 2-фосфата аскорбиновой кислоты.
Критерии оценки качества трансплантата включали: отсутствие какого-либо обсеменения культивируемых сред, белый и глянцевый внешний вид трансплантата, стабильность структуры при обращении с пинцетом и наличие, по меньшей мере, 70 % жизнеспособных клеток во всей матрице. Ученые оценили процент жизнеспособных клеток с помощью анализа замороженной секции с окрашиванием гематоксилином и эозином полосы (4 мм шириной) отрезанной от края созданных трансплантатов в течение 20 минут после взятия ткани. Исходя из этих критериев, трансплантаты были отобраны и перемещены в операционную для пересадки.
Операция была выполнена через миниартромический доступ. Дефект хряща был визуализирован (рисунок 1С) и хирургически обработан от субхондральной кости и до здорового окружающего хряща с помощью острой костной ложки. После обработки повреждения хряща (рисунок 1D) трансплантат был обрезан до размера определенного дефекта (рисунок 1E) с клеточным слоем в сторону субхондральной кости и непроницаемым слоем в полость сустава. Затем трансплантат был пришит к соседнему хрящу с помощью рассасывающихся швов и прикреплен к субхондральной кости с помощью фибринового клея (рисунок 1F). Исследователи адаптировали одну из описанных в другой работе [16] программ реабилитации с основным различием — это иммобилизация в течение первых 2 недель для снижения риска расслоения трансплантата.
Неиспользованную часть трансплантата отправили обратно в лабораторию тканевой инженерии в отделение хирургии и биомедицины (госпиталь университета Базеля), где она была разрезана на различные части для гистологической и биохимической оценки (по крайней мере, по два фрагмента на анализ). Образцы фиксировали для гистологического анализа в 4 % формалине, в парафине и сделали поперечный срез (толщина 7 мкм). Участки сульфатированных гликозаминогликанов окрашивали с помощью сафранина-О и обрабатывали их для иммуногистохимического анализа с использованием антител против коллагена II типа, I типа, и X. Образцы для биохимического анализа расщепляли протеиназой K; содержание гликозаминогликана и ДНК определяли количественно, как описано в другом исследовании [11].
У одного пациента возникло новое повреждение хряща и потребовалось дополнительное вмешательство; поэтому пациента попросили дать согласие на проведение 2-миллиметровой панч-биопсии на исходном участке дефекта во время артроскопии колена. Поперечные срезы образцов окрашивали сафранином-O и антителами против коллагена I типа, II и X типа.
Итоги
Основными показателями конечного результат исследования были осуществимость и безопасность процедуры. Осуществимость определяли при достижении критериев контроля качества для используемого трансплантата и его пригодности для проведения интраоперационных манипуляций и имплантации на дефект хряща коленного сустава. Вторичными показателями были удовлетворенность пациентов собственным состоянием до операции и через 24 месяца после операции; морфологическое состояние регенеративной ткани через 6 месяцев и 24 месяца после операции; и структурный состав регенерата через 6 месяцев и 24 месяца от момента вмешательства.
Результаты
С 29 августа 2012 года по 28 апреля 2016 года в исследование было включено десять пациентов (две женщины и восемь мужчин). Начальные характеристики пациентов показаны в таблице 1. Девять пациентов достигли 24 месяцев наблюдения. Один человек был исключен из-за не связанных с исследованием спортивных травм, которые нуждались в дополнительном хирургическом лечении на разных участках хряща, включая участок с регенератом. Два пациента получили лечение для двух других дефектов хряща, используя фрагменты того же искусственного трансплантата.
У всех пациентов был получен адекватный объем аутологичной сыворотки (в среднем 31,1 мл [σ = 3,8]). После фазы размножения хондроцитов все пациенты имели достаточное количество клеток для изготовления хрящевых трансплантатов (в среднем 98,0 млн. клеток [σ = 17,2] со средней жизнеспособностью 99,0 % [σ = 0,7], (рисунок 2C). Хрящевые трансплантаты имели белый и глянцевый вид (рисунок 2D). Анализ замороженной секции показал, что конструкции содержат, по меньшей мере, 70 % жизнеспособных клеток и обильный внеклеточный матрикс (рисунок 2E). Таким образом, каждый изготовленный образец для трансплантации выбирали по определенным критериям контроля качества. Во всех случаях изготовленные трансплантаты были достаточно большими, чтобы покрывать дефектные участки и были структурно устойчивыми. Они могли быть обрезаны и обработаны по мере необходимости для имплантации через миниартротомию и прикреплены швами и фибриновым клеем, таким образом, удовлетворяя установленным имплантационным критериям и возможности манипуляции во время операции.
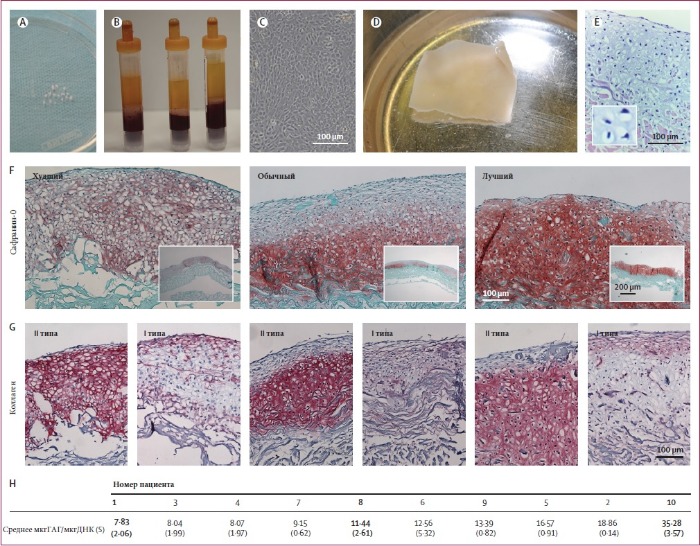
Гистологическая и биохимическая оценка неиспользованных частей созданных хрящевых тканей показала интенсивное окрашивание гликозаминогликана, хотя и с переменной степенью интенсивности и однородности (рисунок 2F). Дополнительная иммуногистохимическая оценка показала гиалиновую природу внеклеточного матрикса: положительный результат для коллагена II типа, который был обилен в областях с окрашенным гликозаминогликаном, тогда как положительный результат для коллагена I типа был ограничен, главным образом, участками по периферии (рисунок 2G). Окрашивание коллагена X типа, маркера гипертрофии хряща, было негативным во всех созданных трансплантатах (данные не показаны). Биохимические анализы соответствовали гистологическим результатам: количество гликозаминогликана и ДНК было обильным во всех конструкциях (в среднем 13,3 мкг гликозаминогликана / мкг ДНК [σ = 9,5].) с ожидаемой степенью изменчивости среди доноров (рисунок 2Н). Эти данные также подтвердили степень созревания трансплантатов как хрящевых тканей. Никакая неблагоприятная реакция или нежелательное событие не произошло на месте биопсии септального хряща и не наблюдались в течение 24 месяцев после имплантации трансплантата на дефект хряща коленного сустава.
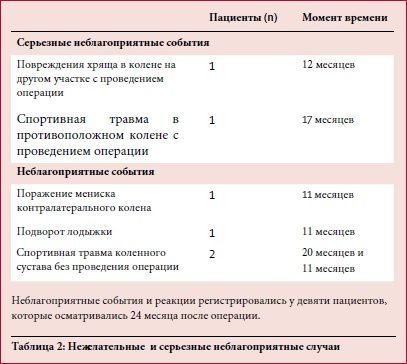
Было зарегистрировано только два серьезных неблагоприятных случая и четыре нежелательных (таблица 2). Один серьезный неблагоприятный случай был вызван не связанной с исследованием травмой на другом участке хряща (противоположное колено), требующей ортопедического лечения. Второй серьезный неблагоприятный случай был связан с новыми повреждениями хряща в других зонах (то есть боковых мыщелках и блоке бедренной кости) в пораженном суставе, что потребовало артроскопического вмешательства. Ожидаемые нежелательные явления (например, послеоперационная боль и отек) не регистрировались как побочные явления.
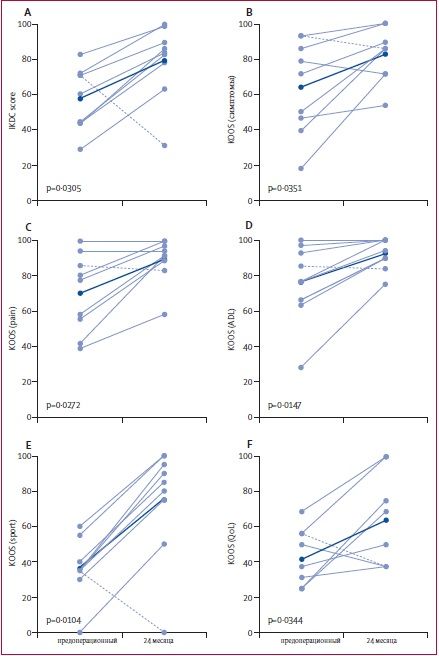
Все средние оценки IKDC и пяти шкал KOOS значительно улучшились от момента операции и к 24 месяцам после операции (рисунок 3). Средние баллы увеличились, несмотря на то, что у одного пациента диагностировали новое поражение хряща в том же суставе, что сопровождалось ухудшением клинического статуса.
Новые повреждения хряща, обнаруженные при МРТ у одного пациента независимо от исходного поражения), потребовали артроскопической оценки через 17 месяцев после первоначальной операции. Дефект был заполнен до уровня окружающего нативного хряща с небольшой неровной поверхностью. Пальпация артроскопическим крючком показала (субъективно хирургу) сопоставимые тактильные свойства как и у нативного хряща. Была сделана повторная биопсия на месте имплантации трансплантата; гистологический анализ показал неоднородную регенеративную ткань без типичной структурной организации суставного хряща. Однако, клетки, по меньшей мере, 50 % ткани, были преимущественно круглыми, окруженными лакунами во внеклеточном матриксе, с интенсивным окрашиванием гликозаминогликана и коллагена II типа, окрашивание коллагена I типа и X типа было слабым или отсутствовало. Несмотря на данный случай и на стадию продолжающегося созревания, эти выводы доказывают гиалиновую природу сформированной ткани, по крайней мере, в участке регенерации суставного хряща.
Обсуждение
Исследователи показали, что использование хрящевой ткани, созданной из аутологичных назальных хондроцитов для клинического восстановления посттравматических дефектов хряща коленного сустава, является выполнимой и безопасной задачей.
Клеточная терапия для лечения посттравматических дефектов хряща в настоящее время основана на доставке клеток (преимущественно суставных хондроцитов [4] или мезенхимальных стромальных предшественников) [23]. в виде жидкой суспензии или биоразлагаемых матриц. В этих трансплантатах, даже при наличии времени предварительного культивирования [24], клетки не имеют зрелого хондрогенного фенотипа и не встроены в гиалиноподобный внеклеточный матрикс [25]. В этом исследовании использовали высокохондрогенные клетки, соответствующую обработку in vitro [7], и оно является первым, где испытали имплантацию зрелой хрящевой ткани для лечения дефектов суставных хрящей. Наличие обильного внеклеточного матрикса, которое было получено назальными хондроцитами во время созревания in vitro, могло способствовать защите имплантированных клеток от суровых условий окружающей среды (включая воспалительные и механические факторы) на месте поврежденного сустава. В соответствии с данными от экспериментов на подопытных животных [26–27], внеклеточный матрикс мог сыграть ключевую роль в сохранении или улучшении со временем качества регенерированного хряща.
Недостатки исследования включают небольшое количество отобранных пациентов, довольно короткое время наблюдения без проведения тестов и отсутствие контрольной группы, поэтому нельзя исключать эффект плацебо при улучшении самочувствия. Однако, улучшение клинических показателей было в диапазоне ранее зарегистрированных результатов с использованием клеточных методов лечения [28]. Кроме того, количественное отклонение в содержании гликозаминогликана между регенеративной тканью и нативным хрящом было лучше, чем сообщалось после микрофрактурирования или матрикс-индуцированной имплантации аутологичных хондроцитов [30]. Чтобы определить, может ли наблюдаемый клинический результат быть связан с использованием назальных хондроцитов (против суставных) проводится 2 фаза — многоцентровое клиническое исследование. Такая работа важна для определения параметров трансплантата, чтобы установить в качестве критериев прогнозирования клинической эффективности. Дальнейшие исследования потребуются для оценки возможного превосходства данной технологии над традиционными методами лечения. В доклиническом исследовании in vivo [31], пересадка сконструированных из назальных хондроцитов тканей при полнослойных дефектах суставных поверхностей привела к сохранению структурной организации хряща, лежащего ниже субхондральной кости, минуя при этом склеротическое утолщение — признак начала и развития остеоартрита. Более длительное наблюдение за пролеченными пациентами позволит ученым оценить, может ли имплантация назального хряща также приводить к замедлению или устранению посттравматического развития остеоартрита в клинических условиях. Применение созданных трансплантатов при остеоартрите на ранней стадии [32] отсрочит или устранит необходимость в протезировании суставов. Развитие подобных исследований представляет собой решающее испытание, чтобы продемонстрировать эффективность затрат на лечение и получить признание со стороны систем медицинского страхования.
