Антиконвульсанты: классификация и механизмы действия
По современному определению Международной противоэпилептической лиги и Международного бюро по эпилепсии 2005 г. (ILAE, IBE, 2005), «эпилепсия — это расстройство (заболевание) головного мозга, характеризующееся стойкой предрасположенностью к генерации (развитию) эпилептических припадков, а также нейробиологическими, когнитивными, психологическими и социальными последствиями этого состояния». Эпилепсия является одним из наиболее распространенных заболеваний нервной системы. Во всем мире распространенность эпилепсии составляет 4–10/1000 человек, что соответствует 0,5–1,0 % в популяции. [1]
В Международной классификации эпилептических припадков выделяют два основных вида: генерализованные и парциальные. К генерализованным относятся тонико-клонические, тонические, клонические, миоклонические припадки и абсансы; к парциальным — простые, сложные и вторично-генерализованные. Однако большое разнообразие припадков не всегда позволяет отнести их к одному из этих видов приступов, поэтому выделена еще одна рубрика — «неклассифицированные» припадки, к которым относят 9–15 % припадков. [2] В настоящее время для дифференцирования приступов пользуются классификацией, принятой в 1981 году в Киото, Япония. Умение правильно дифференцировать приступы — необходимый компонент рационального подбора противосудорожной терапии.
Классификация форм эпилепсии весьма обширна, однако глобально можно разделить всю эпилепсию в соответствии с этиологией на:
1. Идиопатическую (генетическая (наследственная) предрасположенность при отсутствии других возможных причин заболевания); [3]
2. Симптоматическую (причиной развития заболевания становится повреждение головного мозга вследствие различных факторов, действующих во время беременности и после родов: пороки развития головного мозга (преимущественно пороки развития коры большого мозга — кортикальные дисплазии); внутриутробные инфекции; хромосомные синдромы; наследственные болезни обмена веществ; гипоксически-ишемическое поражение мозга в перинатальном периоде (во время родов, в последние недели беременности, в первую неделю жизни ребенка); инфекционные заболевания нервной системы (менингиты, менингоэнцефалиты); черепно-мозговая травма; опухоли, дегенеративные заболевания нервной системы); [3]
3. Криптогенную (эпилептические синдромы, этиология которых неизвестна или неясна. Само слово «криптогенный» переводится как тайный, скрытый. Данные синдромы еще не удовлетворяют требованиям идиопатической разновидности, однако они не могут быть причислены и к симптоматической эпилепсии).
Механизм действия противосудорожных препаратов (антиконвульсантов) до конца не изучен. Во многом это объясняется недостаточной изученностью эпилепсии как таковой, поскольку зачастую причину судорожных приступов выяснить не удается.
Важное значение в развитии эпилептогенной активности головного мозга имеет нарушение баланса между тормозными (ГАМК, глицин) и возбуждающими нейромедиаторами (глутамат, аспартат). Для возбуждающих аминокислот имеются специфические рецепторы в головном мозге — NMDA- и АМРА-рецепторы, связанные в нейронах с быстрыми натриевыми каналами. Установлено, что содержание глутамата в тканях мозга в области эпилептогенного очага увеличено. Вместе с тем, содержание ГАМК в тканях мозга больных эпилепсией понижено. [4]
Классифицируют противоэпилептические средства, обычно, исходя из их применения при определенных формах эпилепсии: [4]
I. Генерализованные формы эпилепсии
- Большие судорожные припадки (grand mal; тонико-клонические судороги):
Натрия вальпроат. Ламотриджин, Дифенин, Топирамат,
Карбамазепин, Фенобарбитал, Гексамидин.
- Эпилептический статус:
Диазепам, Клоназепам, Дифенин-натрий,
Лоразепам, Фенобарбитал-натрий, Средства для наркоза.
- Малые приступы эпилепсии (petit mal; absense epilepsia):
Этосуксимид, Клоназепам, Триметин,
Натрия вальпроат, Ламотриджин.
- Миоклонус-эпилепсия:
Клоназепам, Натрия вальпроат, Ламотриджин.
II. Фокальные (парциальные) формы эпилепсии
Карбамазепин, Ламотриджин, Клоназепам, Тиагабин,
Натрия вальпроат, Фенобарбитал, Топирамат, Вигабатрин,
Дифенин, Гексамидин, Габапентин.
Также существует классификация по “поколениям” препаратов:
I — Антиконвульсанты 1-го поколения
Фенобарбитал, Фенитоин, Карбамазепин,
Вальпроевая кислота, Этосуксимид.
II — Антиконвульсанты 2-го поколения
Фелбамат, Габапентин, Ламотриджин, Топирамат, Тиагабин,
Окскарбазепин, Леветирацетам, Зонизамид, Клобазам, Вигабатрин.
III — Антиконвульсанты 3-го поколения (новейшие, многие в стадии клинического исследования)
Бриварацетам, Валроцемид, Ганаксолон, Караберсат, Карисбамат, Лакосамид, Лозигамон, Прегабалин, Ремацемид, Ретигабин, Руфинамид, Сафинамид, Селетрацетам, Соретолид, Стирипентол, Талампанел, Флуорофелбамат, Фосфенитоин, Эсликарбазепин, DP- вальпроевая кислота.
В настоящем посте будут рассматриваться основные препараты I и II поколений.
Кроме того, классифицировать противоэпилептические средства можно исходя из принципов их действия:
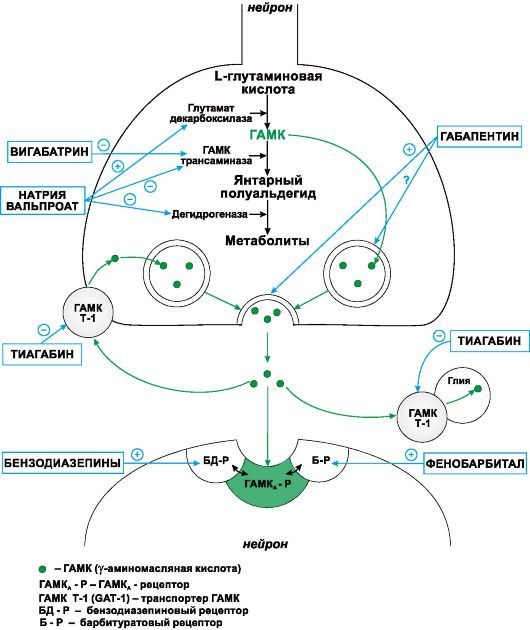
Рисунок 1. | Сайты действия различных препаратов на метаболизм ГАМК
I. Средства, блокирующие натриевые каналы:
Дифенин, Ламотриджин, Топирамат,
Карбамазепин, Натрия вальпроат.
II. Средства, блокирующие кальциевые каналы Т-типа:
Этосуксимид, Триметин, Натрия вальпроат.
III. Средства, активирующие ГАМК-ергическую систему:
1. Средства, повышающие аффинитет ГАМК к ГАМК-А-рецепторам Бензодиазепины, Фенобарбитал, Диазепам, Лоразепам, Клоназепам, Топирамат.
2. Средства, способствующие образованию ГАМК и препятствующие ее инактивации
Натрия вальпроат
3. Средства, препятствующие инактивации ГАМК
Вигабатрин
4. Средства, блокирующие нейрональный и глиальный захват ГАМК
Тиагабин
IV. Средства, понижающие активность глутаматергической системы:
1. Средства, уменьшающие высвобождение глутамата из пресинаптических окончаний
Ламотриджин
2. Средства, блокирующие глутаматные (АМPА) рецепторы
Топирамат
Блокаторы натриевых каналов
Карбамазепин (Тегретол, Финлепсин) является производным иминостильбена. Противосудорожное действие препарата обусловлено тем, что он блокирует натриевые каналы мембран нервных клеток и снижает способность нейронов поддерживать высокочастотную импульсацию, типичную для эпилептогенной активности; блокирует пресинаптические натриевые каналы и препятствует высвобождению медиатора. Препарат метаболизируется в печени, повышает скорость собственного метаболизма за счет индукции микросомальных ферментов печени. Один из метаболитов — карбамазепин-10,11-эпоксид — обладает противосудорожной, антидепрессивной и антиневралгической активностью. Выводится в основном почками (более 70 %). Побочные эффекты: потеря аппетита, тошнота, головная боль, сонливость, атаксия; нарушение аккомодации; диплопия, нарушения сердечного ритма, гипонатриемия, гипокальциемия, гепатит, аллергические реакции, лейкопения, тромбоцитопения, агранулоцитоз (требуется контроль картины крови). Существует риск развития тератогенного действия. Карбамазепин повышает скорость метаболизма, вследствие чего снижает в крови концентрацию некоторых лекарственных веществ, в том числе, противоэпилептических препаратов (клоназепама, ламотриджина, натрия вальпроата, этосуксимида и др.).
Фенитоин (Дифенин) является производным гидантоина. Противосудорожное действие: блокада натриевых каналов; уменьшение вхождения в нейроны ионов натрия; нарушение генерации и распространения высокочастотных разрядов; снижение возбудимости нейронов, препятствие их активации при поступлении к ним импульсов из эпилептогенного очага. Для предупреждения судорожных припадков фенитоин назначают внутрь в виде таблеток. Фенитоин-натрий применяют для купирования эпилептического статуса, вводят внутривенно.
Фенитоин интенсивно связывается с белками плазмы крови (на 90 %). Метаболизируется в печени, основной неактивный метаболит — 5-(п-гидроксифенил)-5-фенилгидантоин — подвергается конъюгации с глюкуроновой кислотой. В основном выводится из организма почками в виде метаболитов. Побочные эффекты: головокружение, возбуждение, тошнота, рвота, тремор, нистагм, атаксия, диплопия, гирсутизм; гиперплазия десен (особенно у молодых людей), снижение уровня фолатов и мегалобластная анемия, остеомаляция (связано с нарушением метаболизма витамина D), аллергические реакции и др. Отмечено тератогенное действие. Вызывает индукцию микросомальных ферментов в печени и таким образом ускоряет метаболизм ряда лекарственных веществ (кортикостероиды, эстрогены, теофиллин), повышает их концентрацию в крови.
Ламотриджин (Ламиктал) блокирует натриевые каналы мембран нейронов, а также уменьшает выделение глутамата из пресинаптических окончаний (что связывают с блокадой натриевых каналов пресинаптических мембран). Побочные эффекты: сонливость, диплопия, головная боль, атаксия, тремор, тошнота, кожные высыпания. [5]
Блокаторы кальциевых каналов Т-типа
Этосуксимид (Суксилеп) относится к химическому классу сукцинимидов, которые являются производными янтарной кислоты. Противосудорожное действие: блокирует кальциевые каналы Т-типа, участвующие в развитии эпилептической активности в таламокортикальной области. Является препаратом выбора для лечения абсансов. Метаболизируется в печени. В основном выводится из организма почками в виде метаболитов и около 20 % от введенной дозы — в неизмененном виде. Побочные эффекты: тошнота, рвота, дискинезия; головная боль, сонливость нарушения сна, снижение психической активности, состояние тревоги, аллергические реакции; редко — лейкопения, агранулоцитоз.
Механизм действия некоторых противоэпилептических средств включает несколько компонентов и не установлено, какой из них является преобладающим, вследствие чего эти препараты трудно отнести к одной из вышеприведенных групп. К таким препаратам можно отнести вальпроевую кислоту, топирамат.
Вальпроевая кислота (Ацедипрол, Апилепсин, Депакин) применяется также в виде вальпроата натрия. Противосудорожное действие: 1) блокирует натриевые каналы нейронов и снижает возбудимость нейронов в эпилептогенном очаге; 2) ингибирует фермент, метаболизирующий ГАМК (ГАМК-трансаминаза) + повышает активность фермента, который участвует в синтезе ГАМК (глутаматдекарбоксилаза); увеличивает содержание ГАМК в тканях головного мозга; 3) блокирует кальциевые каналы. Выводится главным образом почками в виде конъюгатов с глюкуроновой кислотой или в виде продуктов окисления. Побочные эффекты: тошнота, рвота, диарея, боли в желудке, атаксия, тремор, кожные аллергические реакции, диплопия, нистагм, анемия, тромбоцитопения, ухудшение свертываемости крови, сонливость. Препарат противопоказан при нарушении функции печени и поджелудочной железы.
Топирамат (Топамакс) обладает сложным, до конца не выясненным механизмом действия. Он блокирует натриевые каналы, а также увеличивает действие ГАМК на ГАМК-А-рецепторы. Снижает активность рецепторов возбуждающих аминокислот (предположительно, каинатных). Препарат используется для дополнительной терапии парциальных и генерализованных тонико-клонических судорог в сочетании с другими противоэпилептическими средствами. Побочные эффекты: сонливость, заторможенность, снижение аппетита (анорексия), диплопия, атаксия, тремор, тошнота. [5]
Средства, повышающие ГАМК-ергическую активность
Фенобарбитал (Люминал) взаимодействует со специфическими местами связывания (барбитуратными рецепторами), находящимися на ГАМК-А-рецепторном комплексе и, вызывая аллостерическую регуляцию ГАМК-А-рецептора, повышает его чувствительность к ГАМК. При этом увеличивается открытие хлорных каналов, связанных с ГАМК-А-рецептором, — больше ионов хлора поступает через мембрану нейрона в клетку и развивается гиперполяризация мембраны, что приводит к снижению возбудимости нейронов эпилептогенного очага. Кроме того, полагают, что фенобарбитал, взаимодействуя с мембраной нейрона, вызывает изменение ее проницаемости и для других ионов (натрия, калия, кальция), а также проявляет антагонизм в отношении глутамата. Метаболизируется в печени; неактивный метаболит (4-оксифенобарбитал) выделяется почками в виде глюкуронида, около 25 % — в неизмененном виде.
Побочные эффекты: гипотония, аллергические реакции (кожная сыпь), ощущение разбитости, сонливость, депрессия, атаксия, тошнота, рвота. Фенобарбитал вызывает выраженную индукцию микросомальных ферментов печени и поэтому ускоряет метаболизм лекарственных веществ, в том числе ускоряется метаболизм самого фенобарбитала. При повторных применениях вызывает развитие толерантности и лекарственной зависимости.
Бензодиазепины (Клоназепам) стимулируют бензодиазепиновые рецепторы ГАМК-А-рецепторного комплекса; повышается чувствительность ГАМК-А-рецепторов к ГАМК и происходит увеличение частоты открытия хлорных каналов, стимулируется поступление в клетку большего числа отрицательно заряженных ионов хлора, следствием чего является гиперполяризация нейрональной мембраны и усиление тормозных эффектов ГАМК. Побочные эффекты: усталость, головокружение, нарушение координации движений, мышечная слабость, депрессивные состояния, нарушения мышления и поведения, аллергические реакции (кожная сыпь). При длительном применении у детей клоназепам может вызвать нарушения умственного и физического развития. При парентеральном введении возможны угнетение дыхания (вплоть до апноэ), гипотензия, брадикардия. Вигабатрин (Сабрил) является структурным аналогом ГАМК и необратимо ингибирует ГАМК-трансаминазу, разрушающую ГАМК. Увеличивает содержание ГАМК в головном мозге. Вигабатрин обладает широким спектром противосудорожного действия, используется для профилактики больших судорожных припадков, эффективен при парциальных судорогах.
Габапентин (Нейронтин) создавался как липофильный структурный аналог ГАМК для стимуляции ГАМКА-рецепторов в головном мозге. Однако ГАМК-миметической активностью не обладает, но оказывает противосудорожное действие. Механизм действия не ясен, предполагается, что препарат способствует высвобождению ГАМК, не исключена возможность блокады транспортных систем возбуждающих аминокислот. Габапентин применяют как дополнение при лечении парциальных судорог. Препарат эффективен при нейропатических болях. Побочные эффекты: сонливость, головокружение, атаксия, тремор, головная боль. [5]
Источники:
- Алексеев В. В., Яхно Н. Н. Основные синдромы поражения нервной системы //Болезни нервной системы. Под ред. НН Яхно, ДР Штульмана. Москва — 2001
- Зацепилова Т. А., Аляутдин Р. Н. Фармакология. — 2004.
- Харкевич Д. А. Фармакология: Учеб.–10-е изд., испр., перераб. и доп //М.: ГЭОТАР-Медиа, 2010. — 752 с. — 2010.
- Epilepsy // Fact sheet N°999. WHO October 2012
- https://vk.cc/70bi6o
