Осложнения внутрисосудистого контрастирования

Наиболее часто в радиологии используются йодсодержащие контрастные вещества (КВ). Выделяют 4 основных вида:
- ионные мономеры,
- неионные мономеры,
- ионные димеры
- неионные димеры.
Они в свою очередь подразделяются на изо-, гипер- и низкоосмолярные. Все йодсодержащие КВ – производные 2,4,6 трийодбензола. Эти соединения высокогидрофильны, малорастворимы в липидах, обладают низкой аффинностью к рецепторам и не проникают в клетки. Поэтому йодсодержащие КВ имеют диагностическое, но не терапевтическое значение. Около 90 % введённого контраста выводится почками в течение 12 часов. В сравнении с запасами йода в организме, для контрастирования необходимы огромные количества этого элемента. В среднем в щитовидной железе содержится около 0.01 грамма йода, а суточный оборот составляет 0.0001 гр., а для проведения СКТ почек с контрастированием необходимо 25-50 грамм этого элемента (это превосходит суточный оборот в ~ 400,000 раз!). Несмотря на высокую дозировку, введение контраста редко приводит к интоксикации или длительным последствиям.
В целом, реакции на внутривенные КВ делят на идиосинкратические анафилактоидные (ИАР) и неидиосинкратические (НИР). Первые наиболее опасны, т.к. потенциально фатальны и могут возникнуть без каких-либо предрасполагающих состояний. Примерно 85 % ИАР возникают во время или сразу после инъекции и чаще встречаются у пациентов с побочными эффектами на КВ в анамнезе, с нарушением работы почек или сердца, принимающих бета-блокаторы, страдающих бронхиальной астмой или сахарным диабетом. Патогенез ИАР полностью не выяснен. Считается, что в их развитии играют роль как минимум 4 механизма: выброс вазоактивных веществ, включая гистамин; активация физиологических каскадов, включая комплемент, кинины, системы коагуляции и фибринолиза; ингибирование ферментов, включая холинэстеразу; тревожность и страх пациента во время процедуры. ИАР не зависят от дозы.
НИР наоборот, дозозависимы. Они связаны с осмолярностью, концентрацией, объёмом и скоростью введения КВ. У пациентов с йододефицитом возможно повышенное поглощение йода при проведении контрастирования. Эндемический зоб может стать причиной развития тиреотоксикоза во время процедуры.
Введение гиперосмолярных КВ может приводить к повреждению эритроцитов и эндотелия, вазодилатации, гиперволемии, увеличению проницаемости гемо-энцефалического барьера. Использование низкоосмолярных КВ снижает риск развития интоксикации и других побочных эффектов. По классификации American College of Radiology (2013), НИР подразделяются на лёгкие, умеренные и тяжёлые. Первые не требуют немедленного лечения, но необходимо наблюдение, т.к. возможно прогрессирование реакции. Умеренные НИР (0.5 – 2 % пациентов) проявляются изменением ритма, гипер-/гипотензией, отёком лёгких или гортани, бронхоспазмом, диспноэ. Лечение включает в себя глюкокортикоиды (например, гидрокортизон 0.1-0.5 г), ингаляционные бета-агонисты при бронхоспазме. Тяжёлые НИР могут включать тяжёлый или прогрессирующий отёк гортани, остановку сердца, аритмии, судороги. Лечение включает ингаляции при бронхоспазме, эпинефрин, глюкокортикоиды, инфузии, кислород, вазопрессоры. Отдельно выделяют отложенные реакции (от 3х часов до 7и дней после введения КВ). Обычные симптомы – тошнота, рвота, головная боль и гриппоподобные, но наиболее часто встречаются кожные проявления: зуд и высыпания. Отложенные проявления почти всегда проходят самостоятельно.
Специфические реакции
У пациентов со стенокардией и остановками сердца в анамнезе выше риск возникновения сердечно-сосудистых побочных реакций, особенно при проведении лёгочной ангиографии и коронароангиографии.
Метформин – пероральный сахароснижающий препарат, широко применяемый у пациентов с сахарным диабетом 2 типа. Он выводится в неизменённом виде путём фильтрации и экскреции. В то же время, метформин, как и другие бигуаниды, увеличивает уровень молочной кислоты в плазме. Контрастные вещества могут нарушить выведение этого препарата, приводя к его накоплению. Развивается бигуанидный лактат-ацидоз, приводящий к летальному исходу в 50 % случаев. Профилактика проста – необходимо отменить метформин за 1-2 дня до и в течение 2-х дней после контрастирования. Нет единого мнения по поводу показаний к такой профилактике. Некоторые организации рекомендуют действовать в зависимости от скорости клубочковой фильтрации, другие авторы – всегда отменять препарат до и после контрастирования.
Контраст-индуцированная нефропатия (КИН) – частота, в зависимости от наличия факторов риска, от 2-5 до 25 %. Точных критериев этого состояния нет. Диагноз устанавливается, если в течение 48 часов после введения контраста произошло: увеличение уровня креатинина более чем на 26 ммоль/л ИЛИ более чем на 50 % от базового уровня ИЛИ уменьшение диуреза до 0.5 мл/кг/ч или меньше. Точные причины КИН не установлены, но она считается результатом сочетания повреждения тубулярного аппарата и ишемией (вследствие вазоконстрикации). Это осложнение редко встречается у людей с нормальной функцией почек. Чаще всего КИН возникает у пациентов с ХБП, сахарным диабетом, дегидратацией, низкой фракцией выброса. Высокоосмолярные ионные контрасты с повышенной вязкостью, проведение нескольких исследований подряд также способствуют развитию КИН. Профилактика этого осложнения заключается в гидратации. Рекомендуют вливание физиологического раствора за 12 часов до и 12 часов после процедуры (объём 100 мл/ч).
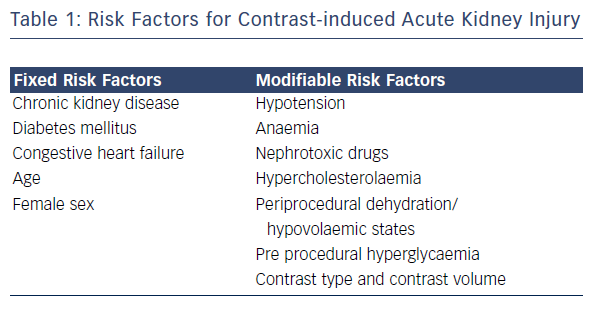
Источник: Preventing Contrast-induced Renal Failure: A Guide //Interventional Cardiology Review. – 2016.
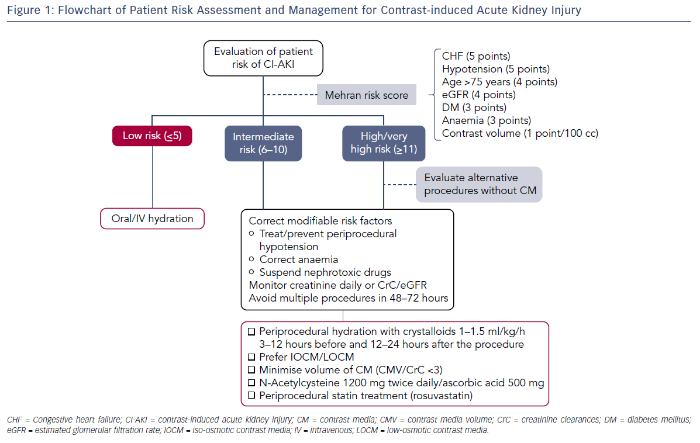
Источник: Preventing Contrast-induced Renal Failure: A Guide //Interventional Cardiology Review. – 2016.
При проведении магнитно-резонансных исследований используют контрастные вещества, содержащие гадолиний вместе с хелатными соединениями. Частота возникновения осложнений – 0.07 – 2.4 %. Большинство реакций весьма умеренные, например, холод в области введения, тошнота, рвота, головная боль, парестезии, зуд, головокружения. Жизнеугрожающие осложнения возникают крайне редко (0.0001 – 0.001 %). Введение гадолиний-содержащих КВ является обязательным фактором развития системного нефрогенного фиброза (СНФ) у пациентов с почечной недостаточностью. СНФ это фиброзирующее заболевание кожи, подкожной клетчатки, лёгких, пищевода, сердца и скелетных мышц. Описаны случаи спонтанного разрешения заболевания, но чаще оно прогрессирует. В течение нескольких недель пациенты становятся прикованными к инвалидному креслу из-за контрактур. Дополнительно, у многих пациентов развивается сильный зуд или казуалгия. Эффективного лечения на данный момент нет.
Следует помнить, что исследование с контрастом – это всегда риск. Врач может значительно снизить его, оценив сопутствующую патологию и функцию почек.
Источники:
- Wein, Alan J., Louis R. Kavoussi, Alan W. Partin, and Craig Peters. 2016. Campbell-Walsh urology.
- Scheinfeld N. S., Cowper S. Nephrogenic systemic fibrosis //Emedicine http://emedicine. medscape. com/article. – Т. 1097889.
- DeFronzo R. et al. Metformin-associated lactic acidosis: current perspectives on causes and risk //Metabolism. – 2016. – Т. 65. – №. 2. – С. 20-29.
