Лучевая диагностика энцефалитов: герпетический энцефалит
Вирусный энцефалит — это поражение паренхимы мозга вирусом, которое может сочетаться с воспалением мозговых оболочек (менингоэнцефалит) или с поражением спинного мозга (энцефаломиелит).
Лучевая диагностика критически важна в ведении пациентов с энцефалитом. Данные визуализационных методик помогают определить диагноз (и имеют особую ценность в ранней диагностике), обнаружить осложнения основного процесса (например, масс-эффект), предположить этиологию заболевания, отслеживать ответ на проведенную терапию и проводить динамическое наблюдение в случае перехода процесса в хроническую форму.
У возбудителей вирусных энцефалитов есть два основных пути «попадания» в ЦНС: гематогенное распространение и нейрональная трансмиссия (ретроаксональный путь). Первый путь более характерен для арбовирусов, второй предпочитают представители семейства герпесвирусов и возбудитель бешенства.
Вирусы-возбудители энцефалита в подавляющем большинстве случаев обладают тропностью к нервной ткани. Такая тропность может иметь несколько форм: одни вирусы поражают отдельные виды клеток (например, олигодендроциты), другие «предпочитают» определенные области головного мозга.
Нельзя сказать, что энцефалит, вызванный определенным возбудителем, имеет специфическую клиническую и лучевую картину, однако существуют характерные признаки, знание которых поможет быстрее направить диагностический поиск в нужное русло.
Энцефалит, вызванный герпесвирусами
В первую очередь подразумевается вызванный вирусом простого герпеса (ВПГ) герпетический энцефалит, однако позже мы поговорим в том числе и о цитомегаловирусном и варицелловирусном энцефалитах.
Серопревалентность (наличие антител) к вирусу простого герпеса первого и/или второго типов в разных странах мира оценивается в пределах 60–95 % у взрослых, однако энцефалит — редкий вариант инфекционного поражения ВПГ.
Попадание в ЦНС обеспечивает ретроаксональный путь передачи; данные, полученные с использованием экспериментальных моделей (кролики, мыши) показали возможность передачи по волокнам обонятельного пути. Считается также, что у взрослых ВПГ-1 энцефалиты вызываются реактивацией латентной инфекции в тройничном ганглии с распространением по ветвям V пары черепных нервов на оболочки передней и средней черепных ямок.
Герпетический энцефалит стал одним из первых инфекционных заболеваний, диагностируемых с использованием методов молекулярной биологии (ПЦР для обнаружения ДНК ВПГ в цереброспинальной жидкости) и одной из первых вирусных инфекций, в лечении которых была успешно применена противовирусная химиотерапия. В США ВПГ является наиболее распространенной причиной неэпидемического острого энцефалита.
Наиболее частые клинические признаки: высокая (более 38°С) температура, головная боль, дезориентация, афазия, угнетение сознания, судороги, нарушения поведения, тошнота и рвота.
Для данной патологии не характерна сезонность. Можно выделить два основных паттерна:
- герпетический энцефалит у детей и взрослых (чаще — ВПГ 1 типа);
- неонатальный герпетический энцефалит (в большинстве случаев обусловленный ВПГ 2 типа).
ВПГ-энцефалит у взрослых
Протекает с неспецифическими симптомами угнетения сознания, лихорадкой, головной болью и очаговой неврологической симптоматикой. Анализ ЦСЖ неспецифичен, часто удается выделить ДНК вируса методом ПЦР.
У иммунокомпетентных взрослых ВПГ обычно приводит к поражению:
- медиобазальных отделов полушарий: очаги некроза и кровоизлияний наблюдаются в височных областях, орбитальной поверхности лобных долей;
- островковых долей;
- могут поражаться также задние отделы затылочной коры;
Дополнительные особенности:
- вовлечение теменных областей более характерно у детей, чем у взрослых;
- базальные ганглии обычно интактны (что при визуализации помогает дифференциировать энцефалит от ОНМК в бассейне средней мозговой артерии);
Иммуноскомпроментированные пациенты демонстрируют более диффузное поражение с распространением на стволовые структуры мозга.
Лучевые проявления
КТ
Ранняя диагностика при помощи КТ затруднительна, потому при наличии характерной клинической картины «нормальная» КТ не исключает вероятности энцефалита. Если же изменения присутствуют — это, как правило, участки нерезко выраженного понижения плотности паренхимы мозга в передних и медиальных отделах височной области и в островковой доле. Кровоизлияния на ранней стадии увидеть обычно не удается.
При исследовании с контрастированием в первую неделю можно не обнаружить зон контрастного усиления; они появляются позже, в виде слабо выраженного «пятнистого» контрастного усиления.
МРТ
Гораздо чувствительнее на ранней стадии как к непосредственным, так и к косвенным (отек мозга) признакам энцефалита.
Лучевые симптомы в разных МР-последовательностях:
Т1
- может демонстрировать неспецифические признаки отека в пораженном регионе в виде сглаженности извилин и признаков масс-эффекта;
- очаги острого/подострого кровоизлияния проявят себя областями повышенного сигнала.
Т2
- пораженные области демонстрируют повышение сигнала;
- области «давнего» кровоизлияния так же будут выглядеть гиперинтенсивными в Т2;
- очаги накапливают контраст в последовательности Т1, однако накопление контраста в пораженной области может отсутствовать на ранней стадии (3–5 дней после появления симптомов);
- контрастное усиление может быть гириформным (по ходу извилин), лептоменингеальным (по ходу субарахноидальных пространств), кольцевидным и диффузным.
DWI/ADC (ИКД)
- часто демонстрирует ограничение диффузии вследствие цитотоксического отека.
GRE/SWI
- кровоизлияние проявит себя областью «выпадения» МР-сигнала из-за продуктов распада гемоглобина.
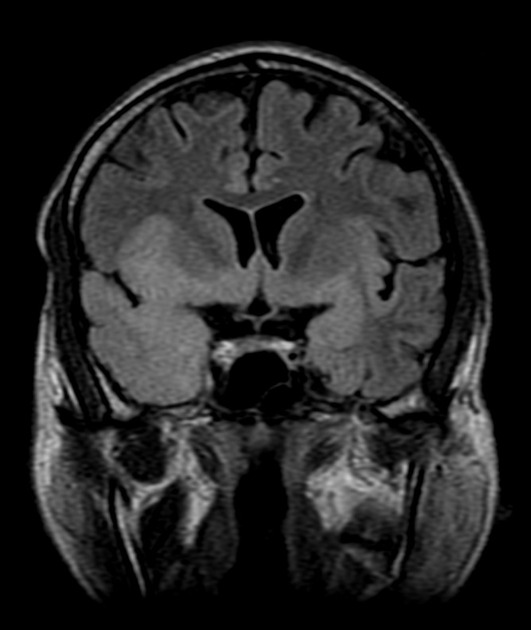
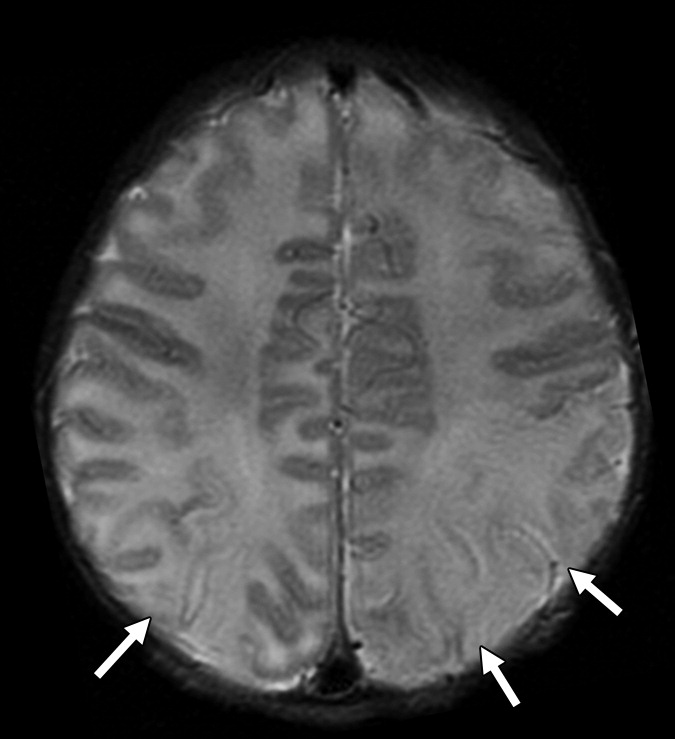
Рисунок 1 | Асимметричные области патологически повышенного МР сигнала в медиальных отделах обеих височных долей, больше выраженные в корковом веществе
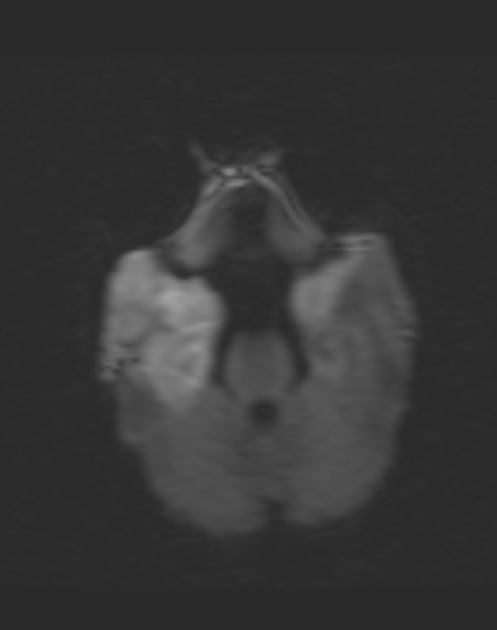
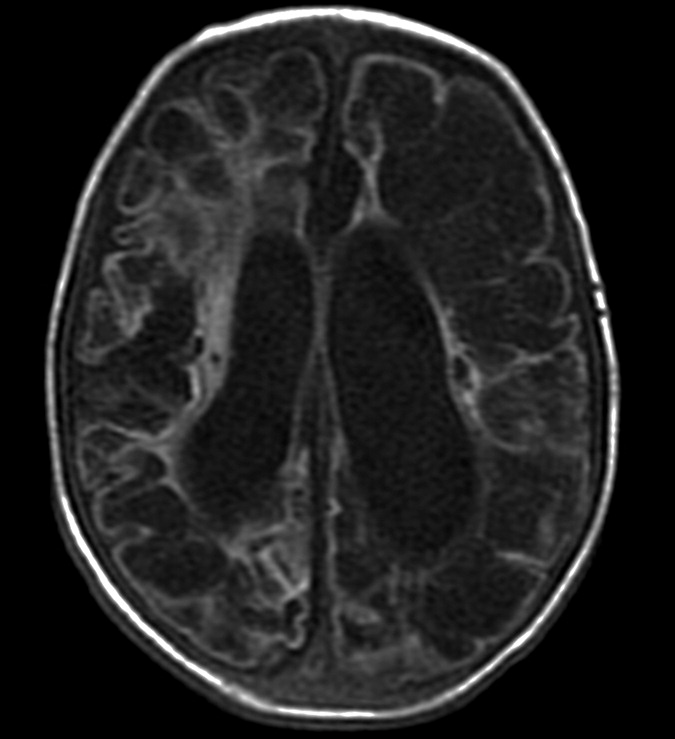
Рисунок 2 | В последовательности DWI у того же пациента определяются области повышения сигнала в обоих лобно-височных областях. ИДК подтвердила ограничение диффузии
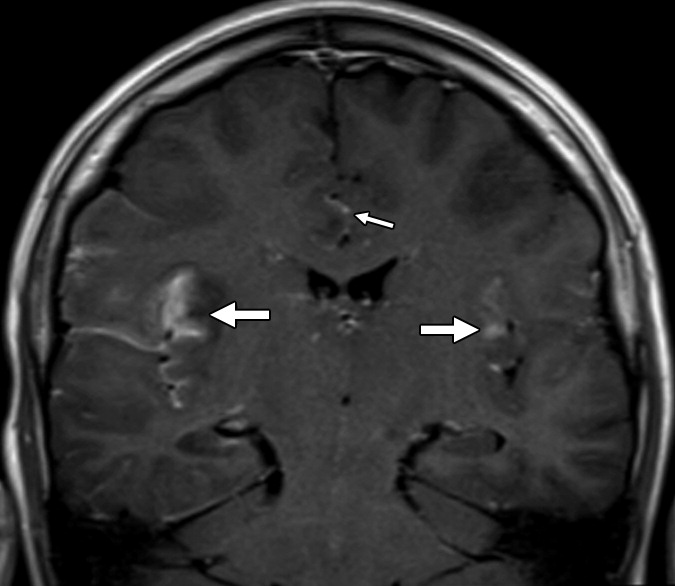
Неонатальный герпетический энцефалит
Как уже было сказано, чаще вызывается ВПГ 2 типа.
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире. Смертность при данной форме энцефалита достигает 50 %, также около 50 % выживших будут иметь тяжелые неврологические нарушения. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
В клинической картине преобладают сонливость, лихорадка или гипотермия, судороги; менее частыми проявлениями являются апноэ, потеря веса, раздражительность, выпуклый передний родничок, везикулярная сыпь в области лба, фокальные клонические судороги конечностей.
Лучевые признаки
Герпетический энцефалит у младенцев характеризуется более диффузным поражением, причем эти изменения сложнее заметить на фоне незавершенной миелинизации; поражение типично затрагивает кору полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламусы. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
КТ
- на ранней стадии изменения могут отсутствовать;
- в более поздних сроках определяются обширные зоны гиподенсивности (отвечающие отеку и/или некрозу) коры и белого вещества;
- при контрастировании чаще наблюдается гириформное контрастное усиление.
МРТ
Сигнальные характеристики аналогичны энцефалиту у взрослых:
- области повышенного сигнала в Т2-взвешенных последовательностях могут быть плохо заметными на фоне незрелой миелинизации;
- кровоизлияния (редко) визуализируются как области повышения в Т1 и «выпадения» сигнала в GRE/SWI последовательностях;
- рестрикция диффузии (повышение сигнала в ДВИ последовательностях, подтвержденное при ИКД), как правило, диффузная и двусторонняя;
- гириформное накопление контрастного вещества;
- МР-картина последствий перенесенного процесса включает зоны лейкомаляции, диффузную кистозную энцефаломаляцию и кальцификаты, расположенные диффузно либо по ходу извилин.
В группе пациентов, у которых развился неонатальный герпетический энцефалит в течение 28 дней после рождения, основными признаками при использовании DWI-последовательности были кортикальные поражения. Двустороннее поражение глубоких слоев коры и белого вещества мозга, визуализируемые на 7-й день, были предикторами плохого прогноза и высокой вероятности развития двигательных и когнитивных расстройств.
Современные методики МРТ не ограничиваются классической томографией. Все чаще для диагностики герпетического энцефалита используется протонная МР-резонансная спектроскопия. Сообщается о снижении пика NAA (N-ацетиласпартата) по отношению к холину через 7–14 недель после первых симптомов заболевания; в некоторых случаях наблюдается повышенный пик холина. Иногда может быть повышен пик лактата. Считается, что уменьшение пика NAA отражает повреждение нейронов. Было отмечено, что восстановление нормальных значений NAA происходит одновременно с клинически значимым улучшением состояния пациента.
Источники:
- КОРНИЕНКО, В. Н.; ПРОНИН, И. Н. Диагностическая нейрорадиология: 2 изд. в 3-х т. М.: ИП Андреева, 2008, 1: 445.
- KENNEDY, P. G. E. Viral encephalitis: causes, differential diagnosis, and management. Journal of Neurology, Neurosurgery & Psychiatry, 2004, 75.suppl 1: i10-i15.
- CHAUDHURI, A.; KENNEDY, P. G. E. Diagnosis and treatment of viral encephalitis. Postgraduate medical journal, 2002, 78.924: 575-583.
- RIANCHO, Javier, et al. Herpes simplex encephalitis: clinical presentation, neurological sequelae and new prognostic factors. Ten years of experience. Neurological Sciences, 2013, 34.10: 1879-1881.
- TOTH, Cory; HARDER, Sheri; YAGER, Jerome. Neonatal herpes encephalitis: a case series and review of clinical presentation. Canadian journal of neurological sciences, 2003, 30.1: 36-40.
- STEINER, I., et al. Viral encephalitis: a review of diagnostic methods and guidelines for management. European journal of Neurology, 2005, 12.5: 331-343.
- KUMAR, Vinay, et al. Robbins and Cotran pathologic basis of disease, professional edition e-book. elsevier health sciences, 2014.
- GRANEROD, J., et al. Neuroimaging in encephalitis: analysis of imaging findings and interobserver agreement. Clinical radiology, 2016, 71.10: 1050-1058.
- Soares, B. P., & Provenzale, J. M. (2016). Imaging of herpesvirus infections of the CNS. American Journal of Roentgenology, 206(1), 39-48.
