Антитела в терапии

Начать это повествование стоит с довольно-таки справедливого упоминания о том, что для большинства студентов цикл иммунологии прошел через мозг как пуля со смещенным центром тяжести, совершенно не затронув гиппокамп и не отложившись в долговременной памяти.
История применения биопрепаратов [1], содержащих антитела, начинается примерно в то же время, что и становление иммунологии как науки, — феномен «передачи иммунитета» к дифтерии и столбняку с помощью препаратов из сыворотки иммунизированных животных был открыт еще в XIX веке.
В 1890 году аспирант небезызвестного Коха, бактериолог Китасато Сибасабуро, опубликовал эпохальную статью «Über das zustandekommen der Diphtherie-Immunität und der Tetanus-Immunität bei Thieren» («О возникновении иммунитета против дифтерии и столбняка у животных»), где впервые описал опыт, демонстрирующий эффект от применения препаратов крови иммунизированных животных. Китасато произвел иммунизацию кроликов вирулентной культурой Clostridium tetani, у кроликов через некоторое время были взяты образцы крови. Плазма в количестве 0,2–0,5 мл, полученная из крови иммунизированных кроликов, успешно защитила контрольных животных от летальных титров C. tetani. В оригинальной публикации было также отмечено, что противостолбнячным эффектом обладают экстракты тканей и обычная сыворотка.
Ровно через неделю после публикации статьи Китасато другой ученый, фон Беринг, опубликовал похожий опыт, но уже с дифтерией — «Untersuchungen über das Zustandekommen der Diphtherie-Immunität bei Thieren» («Исследование развития иммунитета к дифтерии у животных»).
Вместе фон Беринг и Китасато впервые выделили антитела как отдельную группу молекул, содержащихся в крови. Кроме того, они выявили специфичность полученных антитоксических сывороток — антистолбнячная сыворотка была неэффективна против дифтерии и наоборот.
Позже, в 1937–1939 годах, шведские ученые Гейдельбергер, Педерсон и Тиселиус провели детальное изучение химии антител и впервые разделили их на фракции. Затем в 1944 году Кон смог получить препаративные количества гамма-фракции антител (гамма-глобулина) с помощью метода многостадийной преципитации (т. н. Cohn process); в том же году Эндерс установил увеличение количества этой фракции у животных, иммунизированных возбудителем дифтерии. Учитывая тот факт, что в то время существовало меньше бюрократических проволочек, в том же году Стокс смог получить препаративные количества антикоревого гамма-глобулина. Он смог достичь концентрации 165 мг/мл в конечном препарате, эффективность которого (по тем временам) была крайне высока, и сразу же проверил его на детях: пятилетним детям было достаточно 2–2,5 мл внутримышечно, в то время как детям 6–12 лет требовалось для достижения нормальных показателей гамма-глобулинов в крови 4–5 мл препарата.
Чуть позже, в 1952 году, Брутоном была предпринята первая попытка лечения агаммаглобулинемии (названной, внезапно, болезнью Брутона — в честь первооткрывателя, который первым обнаружил отсутствие фракции гамма-глобулинов в сыворотке детей с хроническими легочными инфекциями). Он установил, что гамма-глобулин здорового человека при его введении больному с агаммаглобулинемией в дозах 3,2 г/мес полностью восстанавливал иммунитет.
Позднее при массовом внедрении препаратов гамма-глобулиновой фракции в клиническую практику обнаружились побочные эффекты больших доз (более 100–150 мг/кг) при быстром внутривенном введении: жар, судороги и иногда коллапс. С тех пор введение таких препаратов было ограничено лишь внутримышечными инъекциями. Но временно.
Было предпринято множество попыток снизить тяжесть побочных эффектов при применении гамма-глобулинов — некоторые из них включали пепсиновую обработку выделенной фракции, от которой она значительно теряла в активности. В конце концов, было установлено, что причиной большинства нежелательных реакций было несовершенство процессов очистки, из-за которых в конечном препарате присутствовали IgA, IgM (т. н. «ранний иммуноглобулин») и побочные белки, содержащиеся в крови и не относящиеся к иммуноглобулиновой группе вообще. В итоге было решено, что лучшим эффектом и переносимостью у пациентов обладают препараты гамма-глобулиновой фракции, имеющие следующие характеристики:
- содержат только IgG (т. н. «поздний иммуноглобулин», остающийся в крови долгое время после иммунизации);
- имеют кислый pH (6,4–7,2);
- выпускаются в форме лиофилизатов (для большей стабильности при хранении);
- концентрация препарата при стандартном разведении составляет 50 мг/мл (это было введено, скорее, для удобства дозирования).
Антитела в иммунологии
Впервые стандартизированный гамма-глобулин человека, пригодный для внутривенного введения (Gamimune), был применен в 1979 году в США для лечения первичного иммунодефицита. В клиническом исследовании, проведенном Нольте в том же году, было произведено сравнение гамма-глобулинов для внутримышечного и внутривенного введения: было установлено, что для пациентов с первичными иммунодефицитами эффективная доза внутримышечного гамма-глобулина, предотвращающая частые острые инфекции верхних дыхательных путей, была 3,3 г/мес, в то время как внутривенного гамма-глобулина (Gamimune) необходимо было 150 мг/кг/мес, что, в конечном итоге, было большей дозой, но это с лихвой покрывалось хорошей переносимостью и эффективностью внутривенного препарата.
.
Рисунок 1 | Препарат стандартизированного гамма-глобулина человека
Схемы лечения претерпели небольшие изменения в 1980-х годах, когда было установлено, что при лечении с помощью гамма-глобулина главную роль играют собственно дозы, а не периодичность инъекций (ввиду огромного времени полужизни иммуноглобулинов класса IgG в организме). В 1987 году Ройфман провел клинические испытания высоких доз гамма-глобулина, где ориентиром при дозировании служила не масса тела пациента, а контроль концентрации IgG в крови: при достижении уровня > 500 мг/дл у больных с первичным иммунодефицитом значительно падала частота острых легочных инфекций. В то же время были проведены исследования, укрепившие мнение о большей значимости величины доз по сравнению с периодичностью инъекций: группа из 12 больных с первичным иммунодефицитом в течение первого года получала гамма-глобулин в дозе 500 мг/кг/мес и 150 мг/кг/мес — в течение второго. Как нетрудно было догадаться, в течение второго года частота и тяжесть инфекций была выше. В итоге после нескольких исследований оптимальной для лечения первичных иммунодефицитов дозировкой по соотношению эффект/переносимость была признана дозировка от 300 мг/кг/мес.
Интересно, что во время клинических испытаний различных схем дозирования гамма-глобулина была открыта эффективность препаратов этого ряда против идиопатической тромбоцитопенической пурпуры (ИТП). Отличительной особенностью этого метода лечения было крайне резкое — в течение суток — повышение уровня тромбоцитов до нормальных значений. Несмотря на то, что эффект держался крайне недолго (значительно меньше по времени, чем период выведения гамма-глобулинов из крови), он все еще применяется для подготовки пациентов с ИТП к операциям.
Исследования, показавшие эффективность гамма-глобулина против ИТП, привели ученых к мысли о том, что стоит попробовать такую терапию против еще одного довольно неприятного аутоиммунного заболевания — синдрома Кавасаки (острый системный васкулит). При данном заболевании поражаются в первую очередь крупные сосуды и эндотелий, возможно также образование аневризм в коронарных сосудах. На момент написания этого обзора (2019 год) точная причина этого заболевания не известна, но еще в 2013 году гамма-глобулин был предложен в качестве первой линии терапии, причем — довольно эффективной. Дозы огромные — 2 г/кг в течение 10 дней, — однако такой подход (с добавлением аспирина и преднизолона) позволил значительно снизить осложнения, связанные с поражением аорты.
Но и на этом наши дорогие иммунологи не остановились: они начали лечить этой «панацеей» пациентов с синдромом Гийена-Барре. Кто не знает — это очередной аутоиммунный синдром, причина которого до сих пор известна лишь смутно: то ли это вирус Эпштейна-Барр, то ли ЦМВ, то ли вообще пищевая инфекция Campylobacter jejuni с особым составом липополисахаридов на своей мембране[6]. Но суть все равно одна — начинается аутоиммунная атака на нервную систему, квадрипарез, затруднение дыхания и менингеальная симптоматика. Не очень приятно, т. к. довольно высок риск пожизненной инвалидизации. Так вот, в исследовании сравнивалась эффективность плазмафереза и лечения препаратами гамма-глобулина. Гамма-глобулин победил со счетом в 54 % улучшений (при дозе 400 мг/кг в течение 5 дней) против 34 % у плазмафереза. И на ноги он ставил быстрее, строго говоря.
Тут уже у неврологов проснулся дичайший азарт — они решили попробовать лечить им такого таинственного зверя, как хроническую демиелинизирующую воспалительную полинейропатию (ХДПН). О патогенезе этого заболевания известно еще меньше, чем об анти-NMDA-рецепторном энцефалите. Во многом такая ситуация сложилась потому, что клиническая картина его довольно смазанная, и в практике рядового клинициста-невролога она встречается крайне редко. За дело взялись основательно: пациенты получали гамма-глобулин в дозе 2 г/кг ежедневно в течение 4 дней, затем каждые 3 недели проводилась поддерживающая инфузия в дозе 1 г/кг, и так на протяжении 24 недель. Здесь гамма-глобулин победил плацебо, но с гораздо более скромным счетом: у 32 из 59 пациентов, получавших препарат, улучшилась клиническая картина, а в группе плацебо — у 12 из 58 [7]. Однако стоит отметить, что у пациентов, прошедших терапию гамма-глобулином, развитие рецидивов значительно откладывалось по времени.
Также гамма-глобулин был одобрен FDA для лечения мультифокальной моторной нейропатии, но тут данные сомнительны (конфликт интересов): эти данные были предоставлены компанией-производителем инъекционного гамма-глобулина (Gammagard).
Антитела в онкологии
Препараты человеческого гамма-глобулина также применяют в качестве поддерживающей терапии при хроническом лимфолейкозе. Ввиду того, что клоны В-клеток, составляющие «опухоль», не способны выполнять свою функцию по производству и отбору антител, в организме складывается парадоксальная ситуация — иммунных клеток в избытке, но антитела практически отсутствуют или присутствуют, но в нефункционирующем виде. Кроме того, даже при лечении флударабином (цитостатик) и ритуксимабом (о моноклональных антителах мы поговорим чуть позже), нормальный иммунитет восстанавливается очень медленно — в этот период пациент особенно восприимчив к инфекциям. В 1988 году было проведено исследование, показавшее эффективность препаратов гамма-глобулина в сокращении количества инфекционных осложнений у пациентов с хроническим лимфолейкозом — 23 случая против 42[7] в группе получавших плацебо.
Интересно, что попытки лечения СПИДа с помощью гамма-глобулинов были отмечены в литературе в 1979 году — еще до открытия ВИЧ как такового — скорее всего клиницисты рассматривали клиническую картину пациентов со СПИДом как еще одно проявление полиэтиологического первичного иммунодефицита (точнее, В-клеточного дефицита). Как ни странно, но такой подход давал свои положительные результаты — ВИЧ-инфицированные дети, получавшие гамма-глобулин в дозе 300 мг/кг/мес, действительно демонстрировали улучшение — снижалась частота бактериальных инфекций, росли уровни маркеров активации иммунного ответа (неоптерин, ФНО — фактор некроза опухоли). Многие из пациентов, участвовавших в таком исследовании в течение 10 лет, смогли дожить до внедрения ВААРТ (высокоактивной антиретровирусной терапии) в клиническую практику. После внедрения ВААРТ от поддерживающей гамма-глобулиновой терапии для ВИЧ-инфицированных пациентов практически отказались.
Моноклональные антитела arrives!
Предыдущие несколько абзацев описывали эффективные, но довольно «размытые» с точки зрения молекулярной фармакологии лекарственные средства — какая-то сумма белков, полученная эмпирическим методом и внезапно показавшая активность против заболеваний с неясным механизмом развития. Но для понимания следующей части обзора нам нужно будет вернуться на сто лет назад — к опытам Китасато. Он был современником того самого Пауля Эрлиха, который ввел понятие «волшебной пули» (см. рис. 2) в фармакологию. Сальварсан (препарат 606), открытый Эрлихом, был первым синтетическим лекарственным веществом, продемонстрировавшим эффективность против определенного патогена — несмотря на существенные (и иногда опасные) побочные эффекты (так как препарат являлся соединением мышьяка), сальварсан спас десятки тысяч человек от сифилиса. Мечта Эрлиха так и осталась бы мечтой, если бы в 1975 году Келер и Мильштейн не открыли путь получения удивительно интересных молекул — моноклональных антител, т. е. антител, имеющих идентичную аминокислотную последовательность, так как они вырабатываются клонами одной единственной клетки.
.
Рисунок 2 | Зарисовка Пауля Эрлиха, демонстрирующая «волшебную пулю», которая связывается только с определенной целью в клетке
В опытах Китасато у подопытных животных действительно наблюдалась выработка антител, избирательно связывающих столбнячный токсин. Но сама структура этих антител была неоднородна — они происходили от разных клонов В-клеток, которые в процессе VDJ-рекомбинации (подбора аминокислотной последовательности антитела) «брутфорсили» (брутфорс — метод решения задач путем перебора всех возможных вариантов — прим. ред.) структуру столбнячного токсина. Соответственно, несмотря на общую антистолбнячную специфичность, антитела по структуре были различны. Логично, что если вы хотите иметь абсолютно специфичные антитела, да еще и одинаковой структуры, вам нужно найти какую-то одну В-клетку, производящую свои собственные антитела, с уникальной последовательностью, полученной вследствие VDJ-рекомбинации, обессмертить ее и размножить. А потом еще долго ругаться по поводу методик изоляции антител из культуральной жидкости.
.
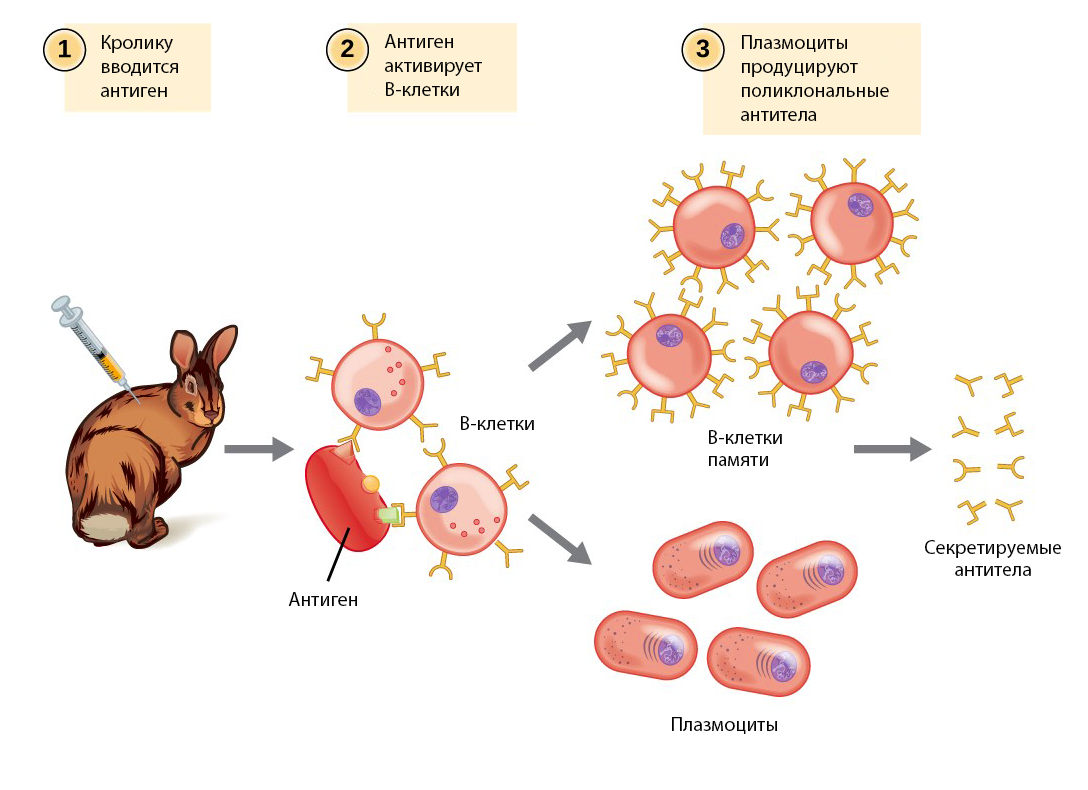
Рисунок 3 | Поликлональные антитела наиболее просты в получении. Достаточно лишь иммунизации животного, сбора и очистки определенных фракций его сыворотки крови. В результате будет получена «смесь» антител, каждая вариация которых произведена своей В-клеткой или ее потомками.
.
.
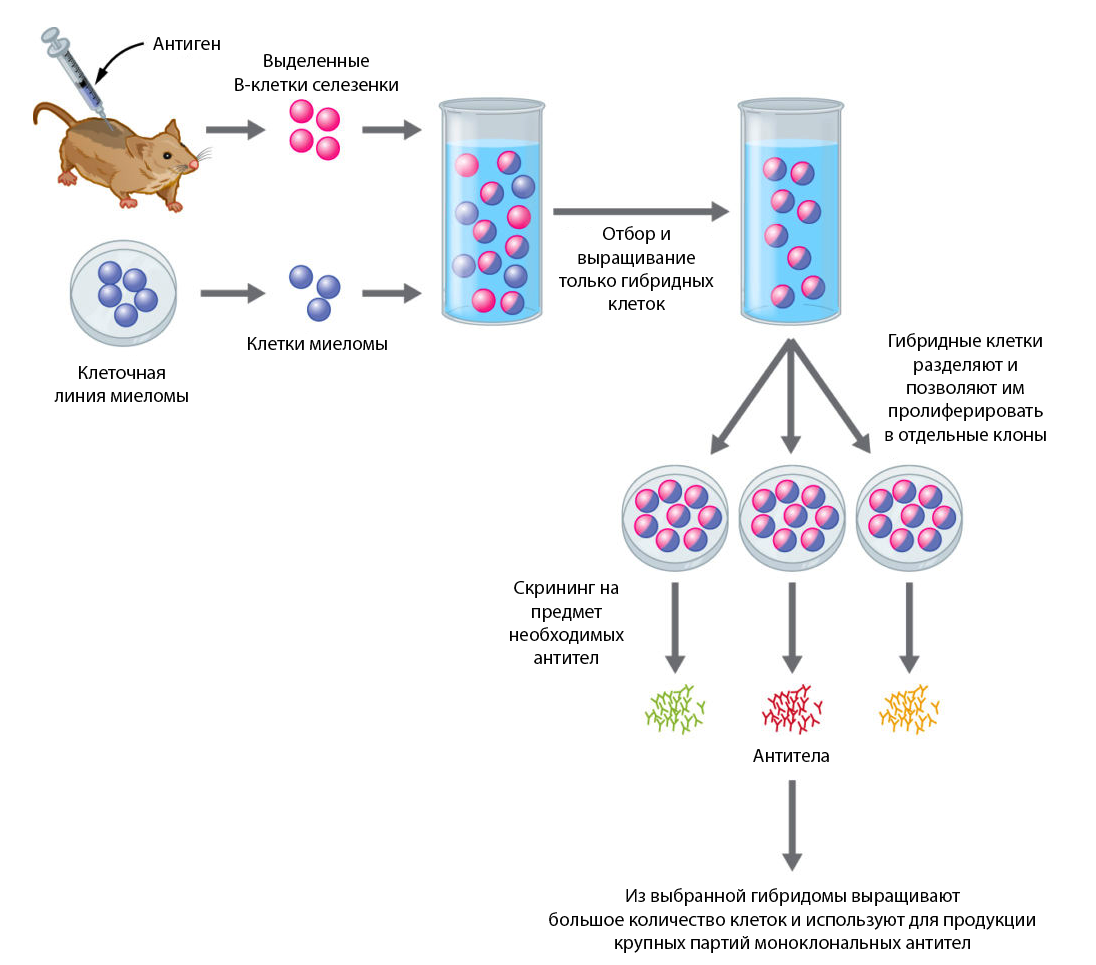
Рисунок 4 | Технология получения гибридомы
Келлер и Мильштейн в своей эпохальной публикации «Continuous cultures of fused cells secreting antibody of predefined specificity» [2] впервые описали методику получения гибридом — клеток, полученных слиянием клеток миеломы и В-лимфоцитов.
.
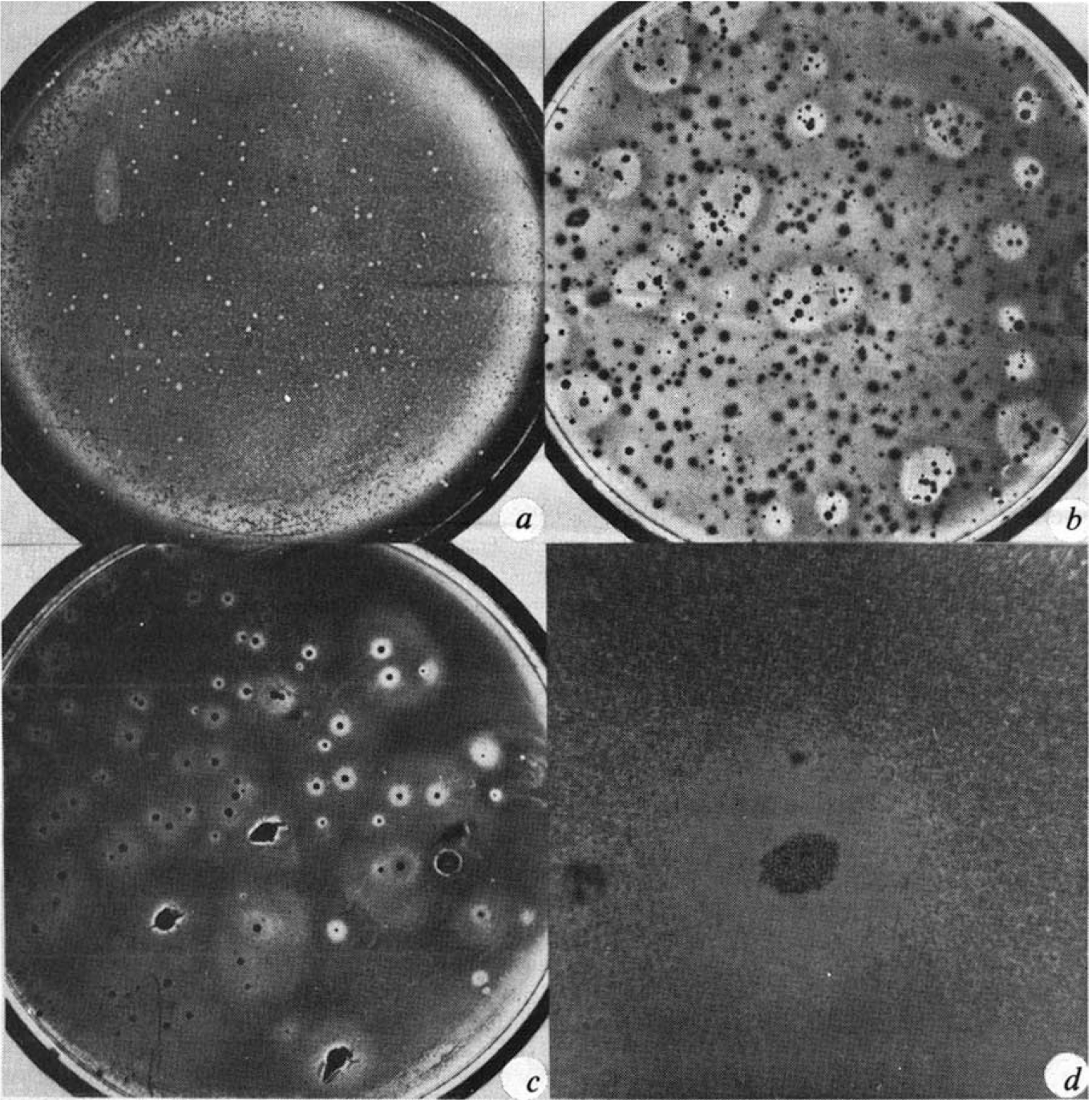
Рисунок 5 | Гемолитическая активность гибридом, полученных НAT-методом, фото из публикации «Continuous cultures of fused cells secreting antibody of predefined specificity» [2]
В своем опыте они сначала выполнили иммунизацию эритроцитами овцы мышей линии BALB/c, а затем провели т. н. буст-инъекцию дополнительной дозой эритроцитов с адъювантом. Спустя 4 дня у мышей была извлечена селезенка и выделена культура В-клеток. Далее выделенные В-лимфоциты были слиты (гибридизированы) с миеломой P3-X67-Ag8, дав начало первой гибридомной линии — SP-1. Интересно, что процесс слияния и селекции, описанный (но не изобретенный) в данной публикации (НАТ-метод) стал классическим: инактивированные частицы вируса Сендай, в присутствии 8-азагуанина, способствуют слиянию клеточных мембран. Затем клетки культивируются в селективной среде, содержащей:
- (Н) — гипоксантин (hypoxantine);
- (А) — аминоптерин;
- (Т) — тимидин.
Принцип работы этой смеси таков: аминоптерин блокирует дигидрофолатредуктазу — фермент, участвующий в синтезе тетрагидрофолата, необходимого для синтеза оснований ДНК. Но у клетки есть возможность обойти эту неприятность, используя гипоксантин и тимидин как сырье для получения пуриновых и пиримидиновых оснований, соответственно, для этого требуется наличие фермента гипоксантингуанинфосфорибозилтрансферазы (ГГФТ). Если вы смогли это выговорить, то дальнейшая информация вероятно вас заинтересует, у линий миелом, используемых для таких случаев, нет ГГФТ — того самого фермента, который позволяет им обойти блокировку синтеза ДНК аминоптерином. Таким образом, выживают только гибридные клетки, в которых присутствуют 2 набора хромосом (от миеломы и В-клетки иммунизированной мыши) и функциональная ГГФТ (от В-клетки). В-клетки, которые не смогли слиться, со временем умирают сами, так как имеют ограниченное число делений в культуре.
.
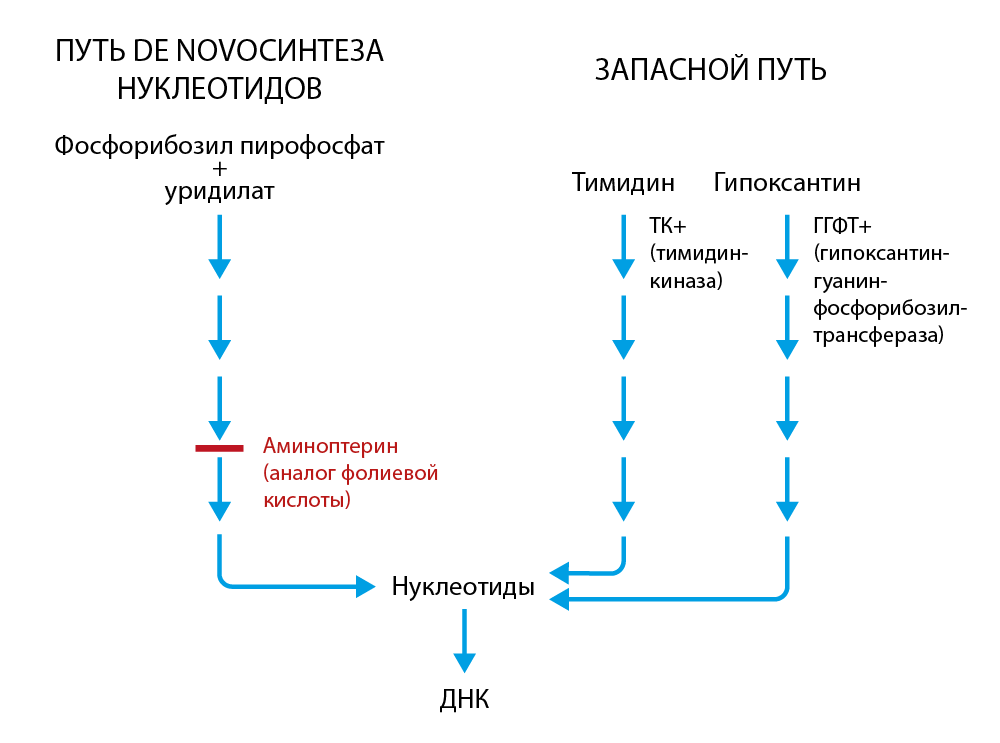
Рисунок 6 | Два различных пути синтеза нуклеотидов в клетках млекопитающих. Линии миеломы, используемые для получения гибридом, несут в себе две мутации:
1) неспособность производить свои антитела;
2) неактивная ГГФТ.
Далее путем многократной клональной селекции получили линию клеток, производящих антитела против эритроцитов овцы — SP-1/7. В оригинальном опыте продуктивность линии замеряли очень просто — в агар, на который высаживали клетки, добавляли эритроциты овцы и учитывали радиус гемолиза вокруг колоний клонов. В том же эксперименте была получена линия SP-2/3-3, давшая, в свою очередь, начало линии SP-2/0 — одной из стандартных линий-продуцентов моноклональных антител.
Дальше начались уже гораздо более интересные вещи — на сцену вышли хомячки, а именно линия яичников китайского хомяка, СНО (chinese hamster ovaries). История этой линии довольно драматична [3] (был бы я Ноланом, то снял бы по ней фильм). Осенью 1948 года, во время гражданской войны в Китае, войска Мао Цзедуна перешли в наступление. В это время доктор Ху выслал из Пекина в Нанкин, где располагались войска гоминьдана, посылку с 10 самками и самцами китайского хомячка. Посылка предназначалась инфекционисту Роберту Уотсону, который планировал передать хомячков в Нью-Йоркский виварий для размножения и использования в исследованиях малярии. В декабре 1948 года Уотсон смог вывезти хомячков последним рейсом Pan-American Airlines из Шанхая. После взятия всего материкового Китая войсками Мао, доктор Ху сгинул в лагерях перевоспитания, а Уотсон был заочно осужден за «создание биологического оружия, переносимого хомяками».
.
Рисунок 7 | Клетки линии CHO (в суспензии)
Сами же хомяки были переданы в США Виктору Швенткеру для разведения. После основания «колонии» животные стали рассылаться в научно-исследовательские институты. Одним из получателей такой посылки был Теодор Пук, изучавший методики культивирования животных клеток. Он был озадачен вопросом получения стабильной не-раковой (HeLa в то время уже была известна) линии, способной неограниченно размножаться в лабораторных условиях, и этой линией стала СНО — как выяснилось, клетки яичника хомячка способны неограниченно делиться в культуре.
Некоторое время, начиная со второй половины 50-х годов, эта линия использовалась в качестве модельного организма в молекулярно-генетических исследованиях — ее даже прозвали «E. Coli от млекопитающих». Но потом случилось страшное — она утратила дигидрофолатредуктазу! Линия, названная СНО-К1, таким образом стала пригодной для использования в селекции с помощью НАТ-метода. А учитывая простоту трансфекции и общую стабильность линии (это вам не раковая линия, которая так и норовит вытворить какой-нибудь биологический пируэт), стал возможен отказ от гибридомного метода вообще: первые дочерние линии-продуценты трансфецировались достаточно просто, вектор содержал функциональный ген дигидрофолатредуктазы и нужного белкового продукта. Уже потом додумались до цитотоксической селекции пуромицином: векторы содержали гены резистентности к пуромицину — токсичному для клеток животных антибиотику — и белкового продукта.
Вообще, в биотехнологии СНО как линия-продуцент пришла не сразу, а путем проб и ошибок — в 1970-х компания Genetech задумала наладить производство тканевого активатора плазминогена (тромболитика) в E.Coli, но полученные штаммы были малопродуктивны, и молекулы белка были неправильно свернуты — бактерия не могла повторить те же посттрансляционные модификации, которые происходят с белками в клетках млекопитающих. Кроме того, у бактерий отсутствует такой важный процесс как гликозилирование — они неспособны прикреплять к белкам остатки углеводов, что тоже, как выяснилось, необходимо для правильного функционирования большинства белковых продуктов. Окончательно Genetech разочаровались в E. Coli после провала при попытке воссоздать капсидные белки вируса гепатита В для производства вакцин — трансфицированные штаммы просто переставали расти.
.
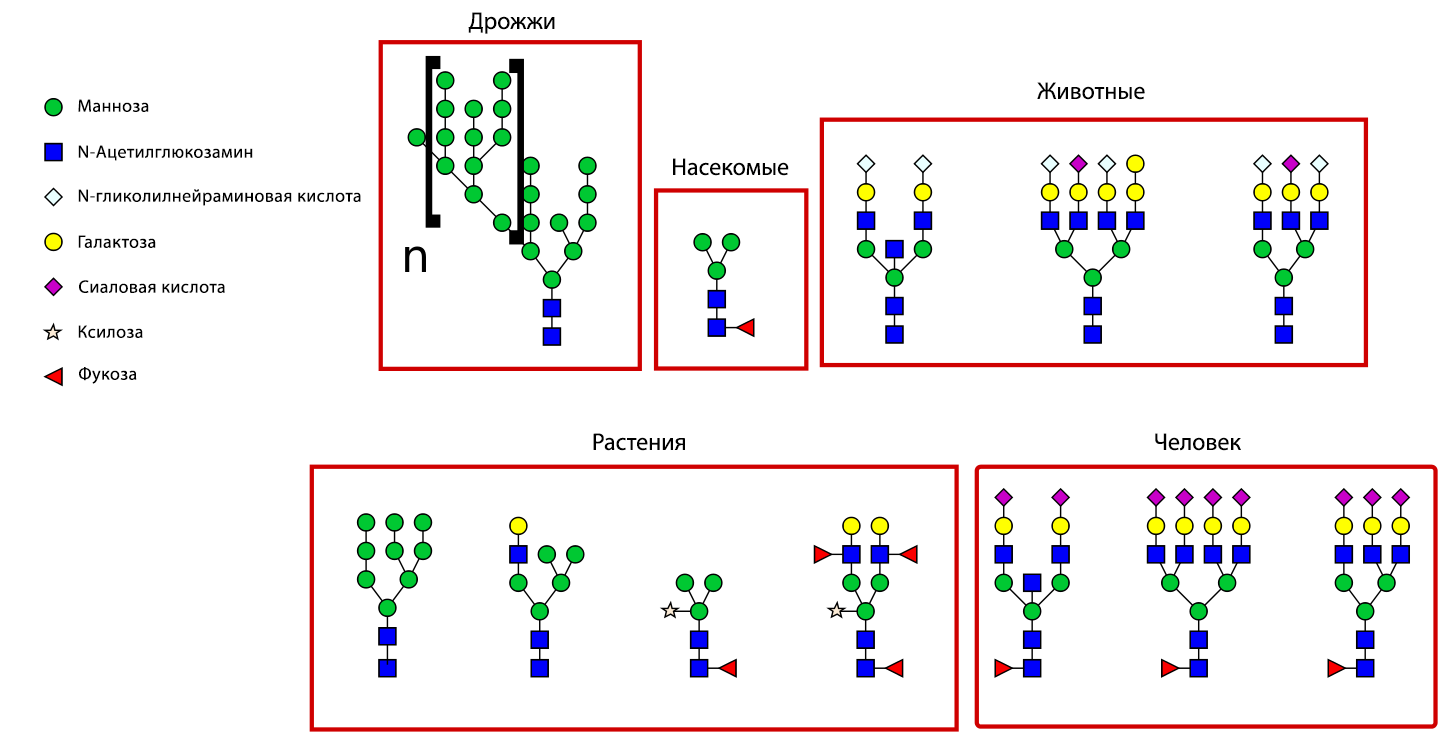
Рисунок 8 | Распространенные «профили гликозилирования» белков у разных организмов
В 1980 году биологи Аксель, Сильверштейн и Винглер запатентовали технологию трансфекции, применимую к линии СНО и до сих пор используемую для получения промышленных линий-продуцентов. На начало XXI века они получили более 700 миллионов (!) долларов патентных отчислений от различных компаний. Столько же могли получить и Кауфман с Шарпом, опубликовавшие более подробную методику получения рекомбинантных белков в СНО, но их завлаб был альтруистом и отказался от подачи патента.
В 1986 году FDA одобрила первое терапевтическое антитело — Muromonab-CD3. Антитело, полученное в СНО, связывалось с CD3 на поверхности Т-клеток и предназначалось для лечения реакций отторжения при трансплантации органов. Это антитело применялось лишь в течение ограниченного количества времени из-за своих тяжелых побочных реакций со стороны иммунной системы пациента: это антитело по структуре константных (видоспецифичных) регионов было мышиным, поэтому оно вызывало образование антител второго порядка, так как было чужеродным белком (так называемый HAMA — human anti-mouse antibody — response). Кроме того, выше уже упоминался такой процесс как гликозилирование — правильные последовательность и набор остатков углеводов также являются видоспецифичными явлениями, и любые отклонения от них могут вызывать реакцию иммунной системы. В настоящее время, благодаря методам молекулярной генетики, стало возможно получать антитела с полностью человеческим видоспецифичным регионом, а набор методов под названием «гликоинженерия» делает профиль гликозилирования антител максимально приближенным к человеческому.
Что же мы имеем в итоге? Почти «волшебную пулю» Эрлиха — молекулу лекарства, которая связывается только с одной единственной мишенью в организме и имеет минимум побочных эффектов.
.

Таблица 1 | История введения моноклональных антител в клиническую практику (с дополнениями) [4]
Но и этого недостаточно. В большинстве своем антитела лишь лишают раковую (то есть сошедшую с ума иммунную) клетку способности воспринимать биохимические сигналы путем блокирования мембранных рецепторов (например, трастузумаб, избирательно связывающийся с рецептором ErbB-2 и блокирующий действие факторов роста на раковую клетку) или связывания с самими факторами роста (бевацизумаб, связывающий VEGF, и таким образом блокирующий процесс ангиогенеза в опухоли). Конечно, одного лишь блокирования каких-либо белков или рецепторов мало, и существует такое явление, как антителозависимая клеточная цитотоксичность (ADCC), когда сам факт присутствия на поверхности раковой клетки связавшихся антител вызывает активацию NK-клеток, которые убивают эту клетку. С точки зрения биохимии, большинство антител — это лишь ингибиторы определенных ферментов, сигнальных факторов и рецепторов с очень высокой избирательностью.
.
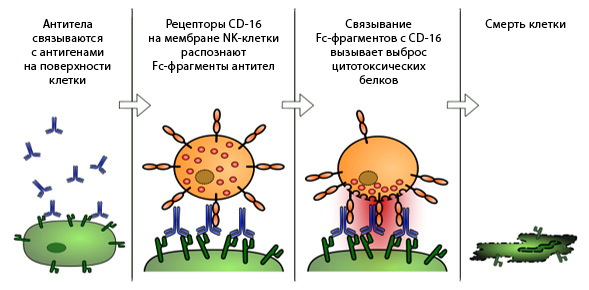
Рисунок 9 | Антитело-зависимая клеточная цитотоксичность
Для повышения эффективности терапевтических антител был придуман совершенно новый класс препаратов — конъюгат антитело-препарат (antibody-drug conjugate, ADC).
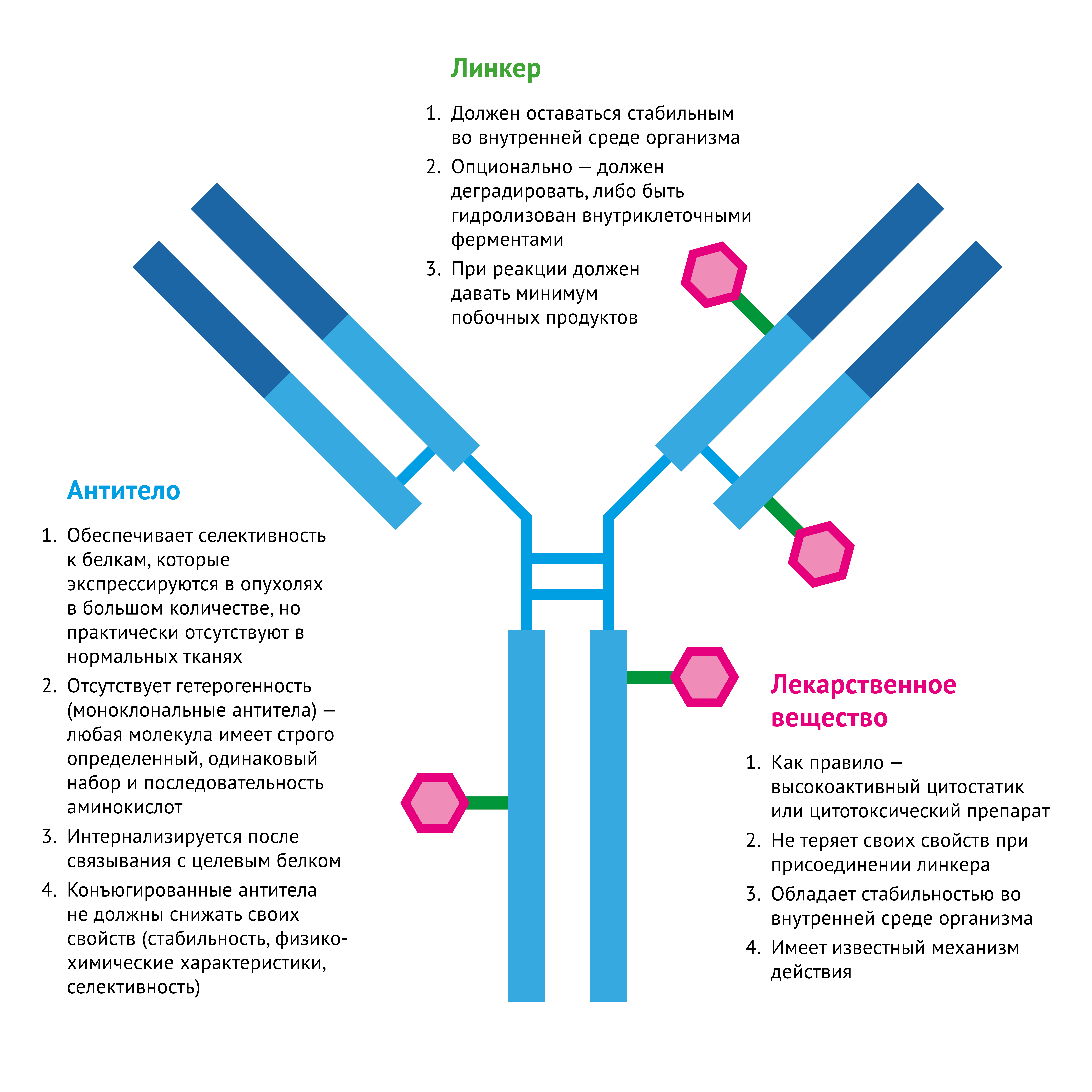
Рисунок 10 | Общее строение, необходимые свойства и характеристики конъюгатов лекарств с антителами
История этого класса препаратов антител началась задолго до развития методик лабораторного и промышленного получения моноклональных антител. В 1957 году Матэ смог «пришить» с помощью реакции диазосочетания молекулу цитостатика метотрексата к сумме антител против клеток линии L1210.
.
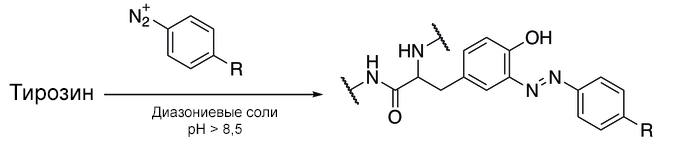
Рисунок 11 | Реакция диазосочетания, используемая при конъюгации антител
Вплоть до 70-ых годов по данной теме встречались лишь единичные публикации — в первую очередь это было обусловлено недоступностью технологии промышленного получения и очистки антител. В 1975 году ученые из института Вейцмана в Израиле совершили прорыв в методиках конъюгации низкомолекулярных лекарственных веществ с антителами. В своих опытах с даунорубицином (тоже цитостатик) и антителами к BSA (бычьему сывороточному альбумину), которые в те времена уже стали относительно широко доступны для лабораторий, они разработали и изучили множество реакций для ковалентного связывания таких разнородных молекул и продемонстрировали цитотоксических эффект получившихся комплексов. Наибольшую эффективность продемонстрировал так называемый перийодатный метод, ставший классическим. В 1985 году Витетта и Ур впервые вводят понятие «иммунотоксина», беря для примера конъюгаты с дифтерийным токсином. Однако первый ADC получил одобрение для клинического применения лишь в 2000 году — гемтозумаб-озогамицин. Этот макромолекулярный комплекс состоит из антитела к CD33, поверхностному белку незрелых миелоцитов, и цитотоксического антибиотика озогамицина, вызывающего разрывы в ДНК. Препарат применялся для лечения острого миелоидного лейкоза, однако был выведен из обращения из-за тяжелых побочных эффектов, перевешивающих его эффективность. Из ADC, которые сейчас применяются в клинической практике, можно привести в качестве примера трастузумаб-эмтанзин — конъюгат антитела к HER2 с цитостатиком мертанзином.
Интересно, что к использованию предлагались и более жесткие вещи — в знаменитой монографии Хермансона «Bioconjugate techniques» [5] приводятся методики получения конъюгатов, состоящих из активной (каталитической) субъединицы рицина. The trick is — рицин состоит из двух субъединиц: А — каталитическая часть — собственно инактивирует рибосомы, и В — «лектиновая» часть, которая связывается с остатками сахаров на поверхности клетки и запускает процесс эндоцитоза.
.
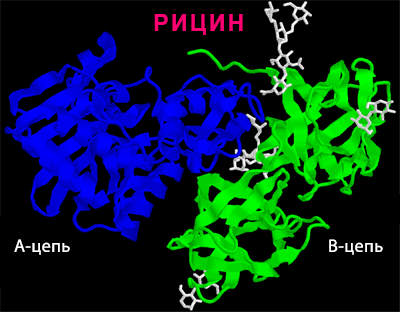
Рисунок 12 | Изображение молекулы рицина
Пришивая только каталитическую субъединицу к антителу можно получить цитотоксический эффект избирательно на клетках, несущих тот или иной поверхностный маркер. При этом, даже если и произойдет спонтанная деконъюгация активной субъединицы от молекулы антитела, это не нанесет вреда организму (в отличие от каких-либо низкомолекулярных цитостатиков) ввиду того, что сама по себе эта субъединица не способна проникнуть внутрь клеток. Хозяюшкам на заметку — сам Хермансон в своей хрестоматии предупреждает об опасности работы с рицином и абрином пересказывая историю отравления Георгия Маркова в Лондоне, что является более наглядной картиной, чем сухие значения LD50. Более того, в той же главе автор как бы намекает: «Коллеги! Вам это не нужно! Берите гелонин — он сам по себе не способен проникнуть внутрь клетки!».
Таким образом, терапевтические антитела являются лишь инструментом, ингибирующим тот или иной фермент или убивающими ту или иную популяцию клеток, несущую на себе маркерный антиген. Если же для лечения требуется индукция какого-либо белка (повышение его экспрессии), то перспективным направлением является таргетная доставка малых регуляторых РНК в клетки. Об этом, наверное, тоже стоит написать, но попозже.
Источники:
- Hooper J. A. The history and evolution of immunoglobulin products and their clinical indications //LymphoSign Journal. – 2015. – Т. 2. – №. 4. – С. 181-194.
- Köhler G., Milstein C. Continuous cultures of fused cells secreting antibody of predefined specificity //nature. – 1975. – Т. 256. – №. 5517. – С. 495.
- «A Brief History of CHO Cells»
- Infographic: A History of Approved Therapeutic Antibodies | labiotech.eu
- Hermanson G. T. Bioconjugate techniques. – Academic press, 2013.
- Yuki N., Hartung H. P. Guillain–Barré syndrome //New England Journal of Medicine. – 2012. – Т. 366. – №. 24. – С. 2294-2304.
- Hughes R. A. C. et al. Intravenous immune globulin (10% caprylate-chromatography purified) for the treatment of chronic inflammatory demyelinating polyradiculoneuropathy (ICE study): a randomised placebo-controlled trial //The Lancet Neurology. – 2008. – Т. 7. – №. 2. – С. 136-144.
