Вирус Зика: конец пандемии?

Вирус Зика достаточно долгое время считался относительно безобидным, пока в 2015 году не произошла вспышка заболевания в Бразилии, после чего вирус «победным маршем» прошелся по нескольким десяткам стран. Очень быстро ситуация приобрела характер пандемии. У многих зараженных нет клинических проявлений, однако у некоторых развивается неврологическая симптоматика (нередко синдром Гийена-Барре), а особенно вирус опасен для беременных — проникновение вируса через плаценту может привести к антенатальной гибели плода или микроцефалии.
Был предпринят ряд мер, сдерживающих дальнейшее распространение вируса. И хотя специфического лечения все еще нет, эпидемическая ситуация постепенно налаживается. Что мы узнали о вирусе за это время?
Эпидемиология
Вирус Зика (ВЗ) — РНК-содержащий вирус с положительным геномом, из семейства Flaviviridae, который впервые был обнаружен в 1947 году в лесах Зика в Уганде (выделен у приматов, годом позже — у комаров). Заражение человека носило спорадический характер, при этом клиническая картина носила характер неспецифической лихорадки — что-то вроде обычной простуды.
Но вирус каким-то образом смог мигрировать в Азию и приспособиться к специфическим переносчикам — комарам рода Aedes (Ae. aegypti и Ае. albopictus). Так было выделено две линии вируса Зака: африканская и азиатская.
В 2007 году произошло первое масштабное заражение на островах Яп. Врачи описывали заболевание, схожее с лихорадкой денге. Позднее оказалось, что практически 75 % населения было заражено вирусом. В 2013 произошла вспышка в Полинезии, после чего вирус стал быстро распространяться практически во всем Южном полушарии, захватывая Южно-Американский континент, Карибские острова, после чего вирус — азиатская линия — вернулся в Африку [1].
.
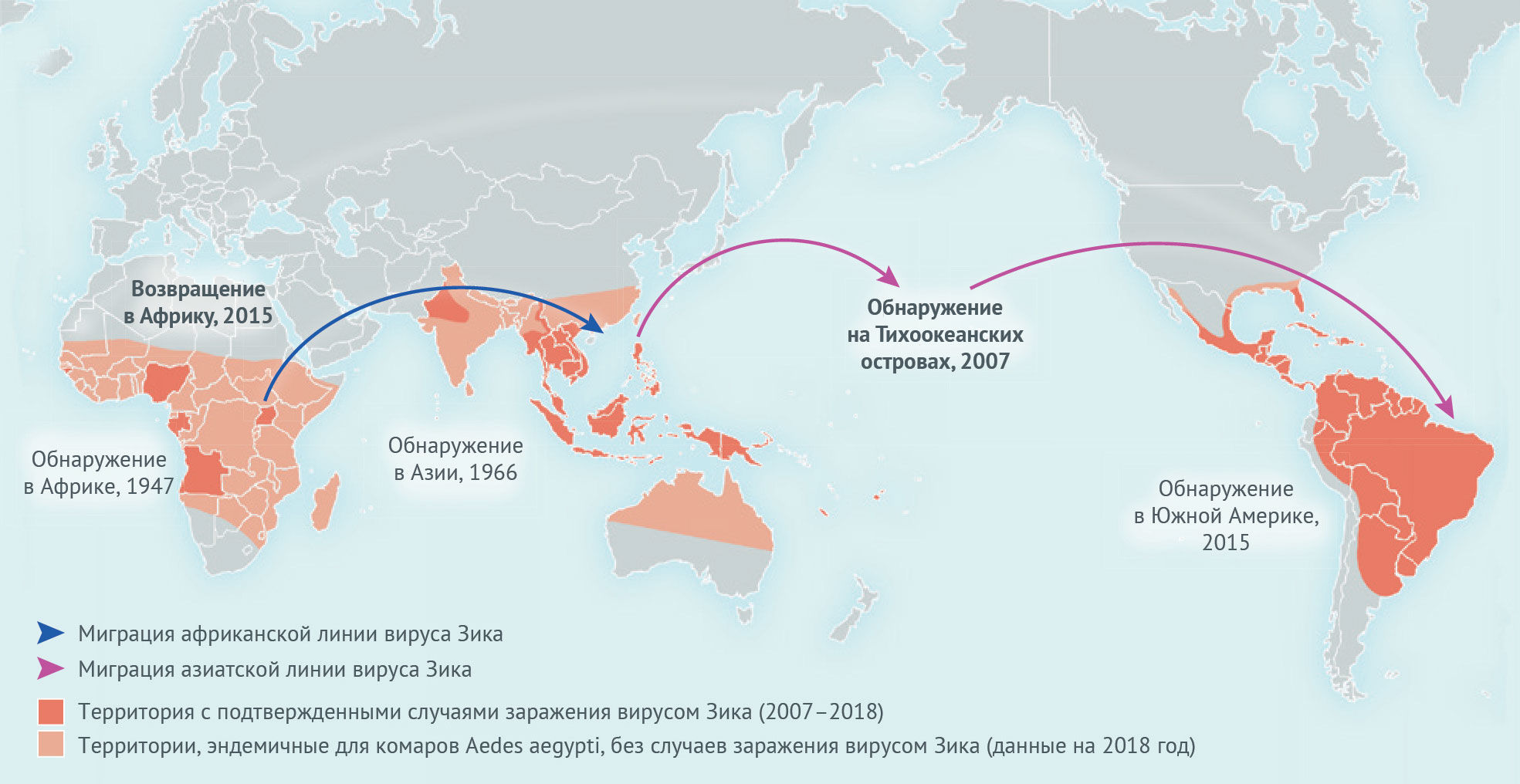
Рисунок 1 | Миграция вируса Зика [1]
Что касается Европы — первый случай был описан в 2013 году у пациента, который возвращался в Германию из Таиланда [2]. Более сложная ситуация возникла несколько позднее, когда в Бразилии начался чемпионат мира по футболу. Известны случаи пациентов, заболевших после посещения этого мероприятия и принесших вирус к себе на родину [3]. И все же такой эпидемической катастрофы, как в Бразилии и Африке, в Европе и северной части Азии не наблюдалось. Вероятно, все дело в более холодном климате: комары Aedes очень теплолюбивы.
Несмотря на это, многие европейцы оказались серопозитивными в отношении вируса Зика. Осложняется ситуация возможностью передачи возбудителя половым путем и вследствие переливания крови [4]. Считается, что примерно 1 % пациентов США и Европы заразились вирусом вследствие полового контакта [1]. В целом среди европейского населения известно несколько тысяч пациентов с вирусом Зика (большинство из них путешествовали в Южную Америку или Африку) [2].
Конечно, это не идет ни в какое сравнение с сотнями тысяч зараженных на эндемичных территориях [1].
Клиника и осложнения
Инфекция, вызванная вирусом Зика (называемая не вполне корректно лихорадкой Зика), протекает бессимптомно от 50 до 80 % случаев. В иных случаях после инкубационного периода 3–14 дней возникает экзантема, лихорадка (37,5–38,5°С), артралгия, миалгия, возможен конъюнктивит. Сопровождается все это головной болью, может возникнуть отек и припухлость суставов. Длится заболевание около недели, проходит самостоятельно, пациенты в госпитализации не нуждаются. Осложнения редки, но если они все же появляются, то зачастую бывают фатальными [1, 5].
У детей клиническая картина в основном такая же, как и у взрослых пациентов. Иногда возникают дополнительные симптомы со стороны ЖКТ — боль, анорексия, тошнота, диарея/обстипация [6].
Большую опасность представляют возможные осложнения, и синдром Гийена-Барре (СГБ) — одно из них. Частота его составляет 2–3 случая на 10000 пациентов. Возникает заболевание через 5–10 дней после перенесенной инфекции. Острая воспалительная демиелинизирующая полинейропатия, острая моторная аксональная нейропатия, синдром Миллера — Фишера (клинические формы СГБ) являются частыми неврологическими проявлениями инфекции Зика [7].
Считается, что прогноз в данном случае менее благоприятный в сравнении с СГБ, не связанном с вирусом Зика. Также инфекция может вызывать некоторые другие аутоиммунные заболевания (например, тромбоцитопеническую пурпуру), но подобный феномен носит спорадический характер [1].
Наиболее серьезной является конгенитальная, т. е. врожденная, форма инфекции Зика (англ. congenital Zika syndrome). Под этим термином понимают заражение плода или новорожденного. Вирус Зика способен приводить к серьезным аномалиям развития, среди которых: микроцефалия, структурные аномалии головного мозга (атрофия коры, гипоплазия мозжечка, вентрикуломегалия), микро- и анофтальмия, эквиноварусная деформация стопы, артрогрипоз, нарушение глотательной функции и др [1].
.
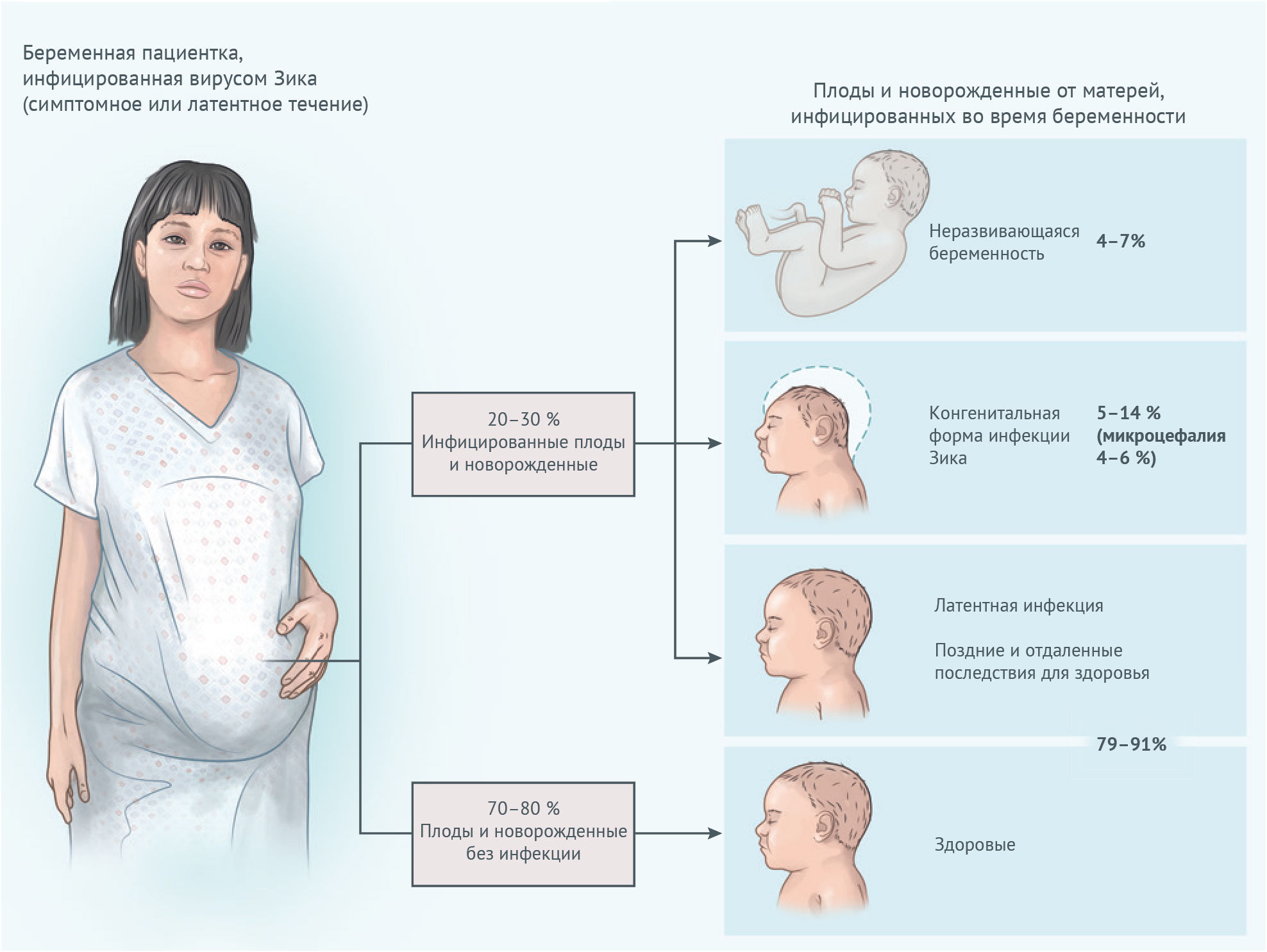
Рисунок 2 | Исходы для плода при попадании вируса в организм матери [1]
В отличие от других конгенитальных инфекций, вирус Зика поражает в основном нервную систему, причем спектр этих поражений насчитывает не один десяток аномалий [7]. Имеется довольно высокий риск неразвивающейся беременности или смерти новорожденного в первую неделю жизни при вертикальном пути передачи (от матери плоду) [6].
Новорожденные, заразившиеся вирусом от матерей, имеют риск развития конгенитального синдрома от 5 до 14 %. Если говорить обо всех неблагоприятных последствиях, то данный риск отдельными исследователями оценивается гораздо выше — более 40 %. От 4 до 7 % новорожденных, зараженных вирусом Зика, погибает [1].
Диагностика и лечение
Клиника — неспецифична, а потому наиболее достоверными методами диагностики являются ПЦР и серодиагностика. Однако оба этих метода не могут быть достаточно достоверными. Если ПЦР отрицательный, то все же нельзя наверняка исключить инфекцию Зика. А если мы обнаружим РНК вируса — это вовсе не означает наличие инфекции (мы все-таки не можем поставить знак равенства между вирусом и его нуклеиновой кислотой).
Серодиагностика осложняется наличием ложноположительных результатов, поскольку множество людей так или иначе контактировали с Flaviviridae. Скрининг IgM вируса Зика возможен лишь со 2 по 12 недели после начала болезни.
Вспомогательными (но ни в коем случае не основными) методами исследования могут быть УЗИ/МРТ/КТ и амниоцентез (у беременных пациенток) для оценки возможного инфицирования плода [1].
Этиологического лечения на данный момент не существует. Собственно, как и патогенетического. Никаких специфических препаратов нет [1]. Даже при беременности, когда опасность неблагоприятных последствий наиболее высока, можно предложить разве что симптоматическую терапию — отдых, обильное питье, противовоспалительные и жаропонижающие средства [8].
Наиболее перспективным в данном случае является разработка вакцин (пожалуй, вакцины — единственный способ борьбы с вирусами, за редким исключением). В настоящее время несколько различных вакцин проходят клинические испытания, некоторые из них успешно завершили I и даже IIa фазы. Можно надеяться, что достаточно скоро появится эффективный способ лечения инфекции Зика [9].
Конец пандемии?
Инфекцию сложно диагностировать, она быстро распространяется и может вызвать ужасные последствия для пациентов, специфического лечения нет — тогда о каком прогрессе мы говорим?
Несмотря на то, что «общественное здравоохранение оказалось не готовым противостоять вирусу Зика», своевременные действия ВОЗ и прочих организаций действительно привели к остановке распространения инфекции. За последние 3 года были установлены эффекты, вызываемые вирусом, разработаны диагностические тесты (пусть не самые надежные), разработаны вакцины, а в базах данных научных статей можно найти более 6000 публикаций по этой теме [1].
Ограничить распространение вируса помог ряд мер. В частности, очень эффективна практика отложения беременности до более благоприятной эпидемической ситуации — так, в Бразилии это позволило существенно снизить риск врожденных пороков [1].
Также существенно снизить распространение вируса помогла борьба с переносчиками — комарами Aedes. Для предотвращения передачи возбудителя половым контактом все так же хороши барьерные контрацептивы. Кроме того, для лиц, проживающих в странах с высоким риском инфицирования (например, в Южной Америке), были разработаны индивидуальные рекомендации [10].
Все это так или иначе привело к тому, что опасность дальнейшего распространения вируса постепенно стихает. Конечно, пока рано бить в победные барабаны, и все же отдельные исследователи считают, что пандемии уже пришел конец [1].
Остается лишь извлечь определенные выводы из всего этого и порадоваться, что нас данная пандемия практически не коснулась.
Источники:
- D. Musso, A. I. Ko, and D. Baud, ‘Zika Virus Infection — After the Pandemic’, N. Engl. J. Med., vol. 381, no. 15, pp. 1444–1457, 2019.
- S. Zannoli et al., Chikungunya Virus and Zika Virus in Europe. Elsevier Inc., 2018.
- L. Zammarchi et al., ‘Zika virus infection in a traveller returning to europe from Brazil, march 2015’, Eurosurveillance, vol. 20, no. 23, pp. 2014–2016, 2015.
- H. Mehlhorn, ‘Zika Virus Epidemics: Only a Sudden Outbreak?’, Springer Int. Oublishing AG, vol. 6, pp. 159–162, 2018.
- E. C. M. José Cerbino-Neto et al., ‘Clinical Manifectations of Zika Virus Infection. Rio de Janeiro, Brazil, 2015’, Emerg. Infect. Dis., vol. 22, no. 7, pp. 2015–2017, 2016.
- M. V. da Silva Pone et al., ‘Zika virus infection in children: epidemiology and clinical manifestations’, Child’s Nerv. Syst., vol. 34, no. 1, pp. 63–71, 2018.
- F. Krauer et al., ‘Zika Virus Infection as a Cause of Congenital Brain Abnormalities and Guillain–Barré Syndrome: Systematic Review’, PLoS Med., vol. 14, no. 1, pp. 1–27, 2017.
- E. E. Petersen et al., ‘Interim guidelines for pregnant women during a Zika virus outbreak — United states, 2016’, Morb. Mortal. Wkly. Rep., vol. 65, no. 2, pp. 30–33, 2016.
- M. S. Diamond, J. E. Ledgerwood, and T. C. Pierson, ‘Zika Virus Vaccine Development: Progress in the Face of New Challenges’, Annu. Rev. Med., vol. 70, no. 1, pp. 121–135, 2019.
- Word Health Organization, ‘Protecting the health and safety of workers in emergency vector control of Aedes mosquitoes. Interim guidance for vector control and health workers’, Word Heal. Organ., p. 11, 2016.
