Острый панкреатит

Острый панкреатит (ОП) — это первоначально асептическое воспаление поджелудочной железы, при котором возможно поражение окружающих тканей, отдаленных органов и систем.
В настоящее время распространенность острого панкреатита составляет 34 случая на 100000 населения, смертность от данного заболевания составляет 1,16 на 100000 населения ежегодно. Кроме того, в 20 % случаев развиваются повторные приступы острого панкреатита, которые могут приводить к развитию диабета и/или хронического панкреатита [1].
Этиология
Среди этиологических причин выделяют следующие [2]:
- нарушение оттока панкреатического секрета в связи с билиарной гипертензией (40 %);
- длительный прием алкоголя (30 %);
- гиперглицеринемия (2–5 %);
- прочие (аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепато-панкреато-дуоденальной области).
Патогенез
Пусковым механизмом при билиарном ОП являются желчные камни и сладж-синдром желчного пузыря в области ампулы фатерова сосочка, что приводит к повышению давления во внутрипанкреатических протоках, сопровождающееся накоплением богатой ферментами жидкости в межуточной ткани железы. Поскольку липаза — один из немногих ферментов, секретируемых в активной форме, происходит повреждение клеток [3].
Длительный прием этил-содержащих продуктов приводит к гиперактивации холецистокинина, чем обуславливается преждевременное активирование зимогенов ферментов. Кроме того, алкоголь усиливает повреждающий эффект при помощи активации транскрипционных факторов, ядерного фактора kB (NF-κB) и активирующего белка-1(A-1). Это приводит к образованию токсичных метаболитов — ацетальдегида и этиловых эфиров жирных кислот. Что, в свою очередь, вызывает оксидативный стресс и нарушение работы паренхимы поджелудочной железы [4].
Для объяснения ОП, обусловленного гиперглицеринемией, существует две теории. Согласно первой, избыток триглицеридов транспортируется в виде богатых триглицеридами липопротеинов (хиломикронов), которые гидролизуются в сосудистом русле поджелудочной железы. Это высвобождает высокое количество свободных жирных кислот, которое альбумины связать не в состоянии, что влечет к образованию несвязанных жирных кислот, которые повреждают тромбоциты, эндотелиоциты и ацинарные клетки. Все это приводит к ацидозу, усиливающему токсичность свободных жирных кислот и обуславливающему активацию трипсиногена.
По второй, повышенное количество хиломикронов вызывает увеличение вязкости плазмы, сопровождающееся нарушением микроциркуляции, которое вызывает ишемию и, как следствие, ацидоз и повреждение клеток. Вполне вероятно, обе эти теории дополняют друг друга (рис. 1) [5].
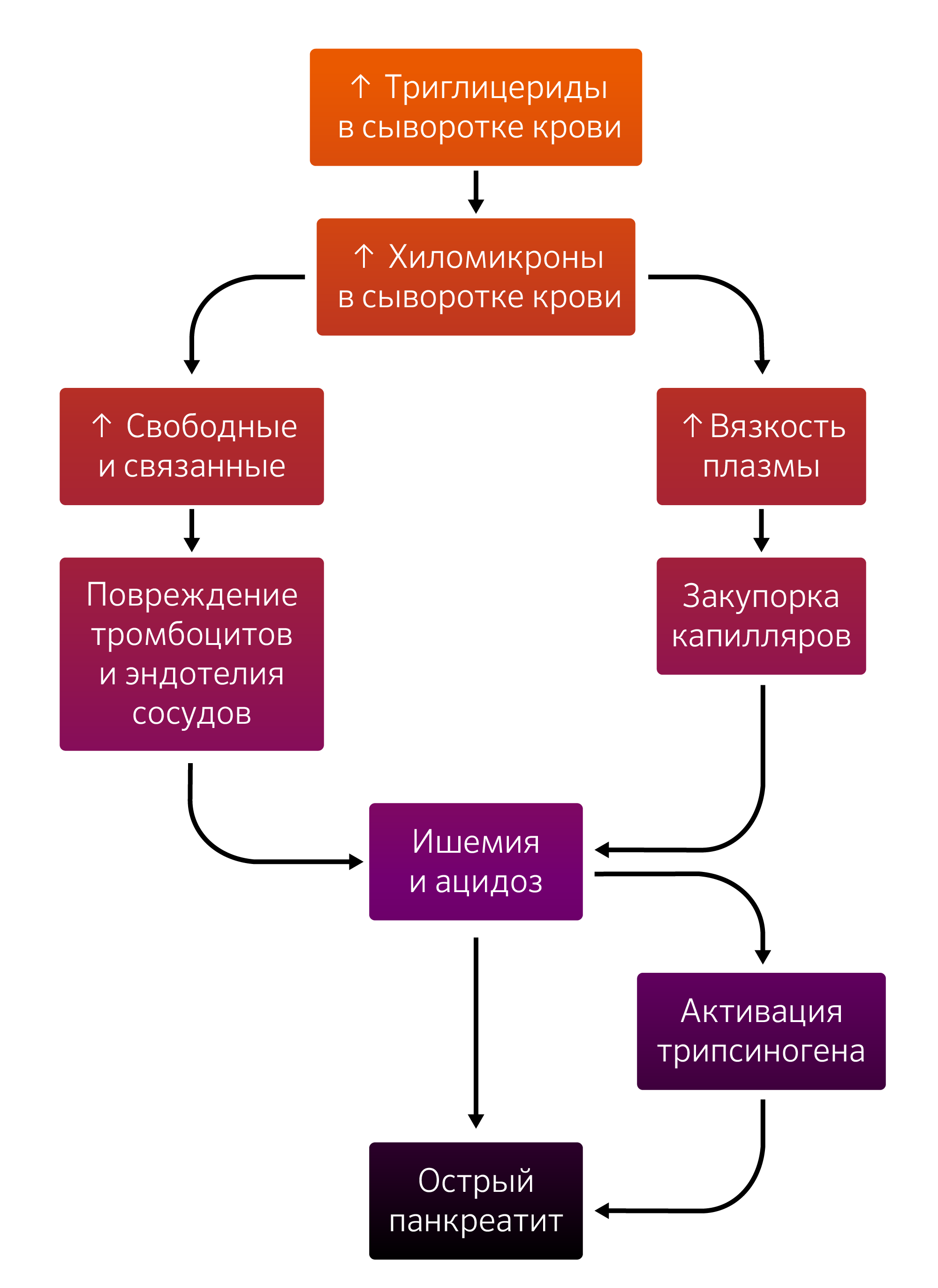
Рисунок 1 | Возможные патофизиологические механизмы гиперглицеридного панкреатита
Естественно, пусковых механизмов, как и этиологических причин — множество. Однако зацикливаться на них не стоит, так как патогенез ведущих причин не до конца изучен, а редко встречаемые формы зачастую представлены голой теорией. К тому же поодиночке они зачастую не работают: алкоголь спазмирует сфинктер Одди, что вызывает внутрипротоковую гипертензию; длительный прием алкоголя приводит к вторичной гиперглицеринемии; а ожирение является фактором риска развития желчнокаменной болезни. И, самое главное, независимо от триггера, все пути сходятся в одной точке — активации трипсиногена [4].
Однако, прежде чем продолжить, сделаем некоторое отступление, чтобы раскрыть защитные механизмы клеток поджелудочной железы, так как внутриклеточная активация ферментов происходит и в физиологическом состоянии, а нарушение данных механизмов обуславливает значительную часть идиопатических ОП. Внутриклеточная активация состоит из [4]:
- панкреатического секреторного ингибитора трипсина (PSTI или SPINK1), который связывает и инактивирует около 20 % активированного фермента;
- аутолиза преждевременно активированного трипсина аутофагосомами;
- мезотрипсина и фермента Y, которые инактивируют и лизируют трипсин;
- неспецифических антипротеаз, таких как альфа-1 антитрипсин и альфа-2-макроглобулины, которые присутствуют в интерстиции поджелудочной железы.
Теперь вернемся к патогенезу. В результате воздействия повреждающих факторов происходит нарушение работы клеток, что обуславливает начальный этап ОП, который разделяется на 3 составные части:
- внутриклеточная активация пищеварительных ферментов;
- нарушение микроциркуляции;
- появление воспаления.
Внутриклеточная активация ферментов
Как уже говорилось ранее, центральную позицию занимает активация трипсиногена. На данный момент основную роль отводят катепсину B — белку цистеиновой протеазы, который находится в лизосомах человека. В норме комплекс Гольджи не допускает слияния вакуолей с пищеварительными ферментами и лизосомами, однако при патологическом состоянии сортировка нарушается и происходит их слияние. Катепсин B активирует трипсиноген внутри вакуоли. Она не способна выстоять против агрессивного содержимого и разрывается. В матриксе клетки появляется большое количество активированного трипсина, с которым защитные механизмы справиться не в состоянии. Активированный трипсин приводит к образованию все нового трипсина из трипсиногена, а также к «включению» других панкреатических ферментов, таких как фосфолипаза, химотрипсин и эластаза, и нарушению регуляции прочих ферментных каскадов, включая комплемента, калликреин-кининовый и фибринолиза.
Нарушение микроциркуляции
Естественным продолжением данного действа является гибель клетки и попадание агрессивных ферментов в межклеточное пространство. Панкреатические ферменты повреждают соседние клетки и эндотелиоциты, что приводит к спазмированнию сосудов и стазу крови в капиллярах. Развивается ишемия, которая повышает проницаемость сосудов и обусловливает отек железы, после чего наступает интерстициальный отечный панкреатит.
Воспаление
На все это буйство реагирует иммунная система. К очагу повреждения мигрируют гранулоциты и макрофаги. Они начинают выделять провоспалительные вещества:
- цитокины (фактор некроза опухоли, интерлейкины 1, 6 и 8);
- метаболиты арахидоновой кислоты (простагландины, активирующий тромбоциты фактор и лейкотриены);
- протеолитические и липолитические ферменты;
- активные метаболиты кислорода, которые перегружают и без того не справляющуюся антиоксидантную систему.
В итоге, значительное количество повреждающих факторов — активированные энзимы, нарушение кровоснабжения, синтез провоспалительных медиаторов и избыток оксидов — приводит к обширной гибели ткани поджелудочной железы и наступает некротизирующий панкреатит, развивающийся в 20 % случаев.
На этом заканчивается начальный этап ОП, который схематично выглядит следующим образом (рис. 2). Естественно, это модель, в реальности патологические изменения происходит не одновременно, состояние органа у каждого пациента индивидуально.
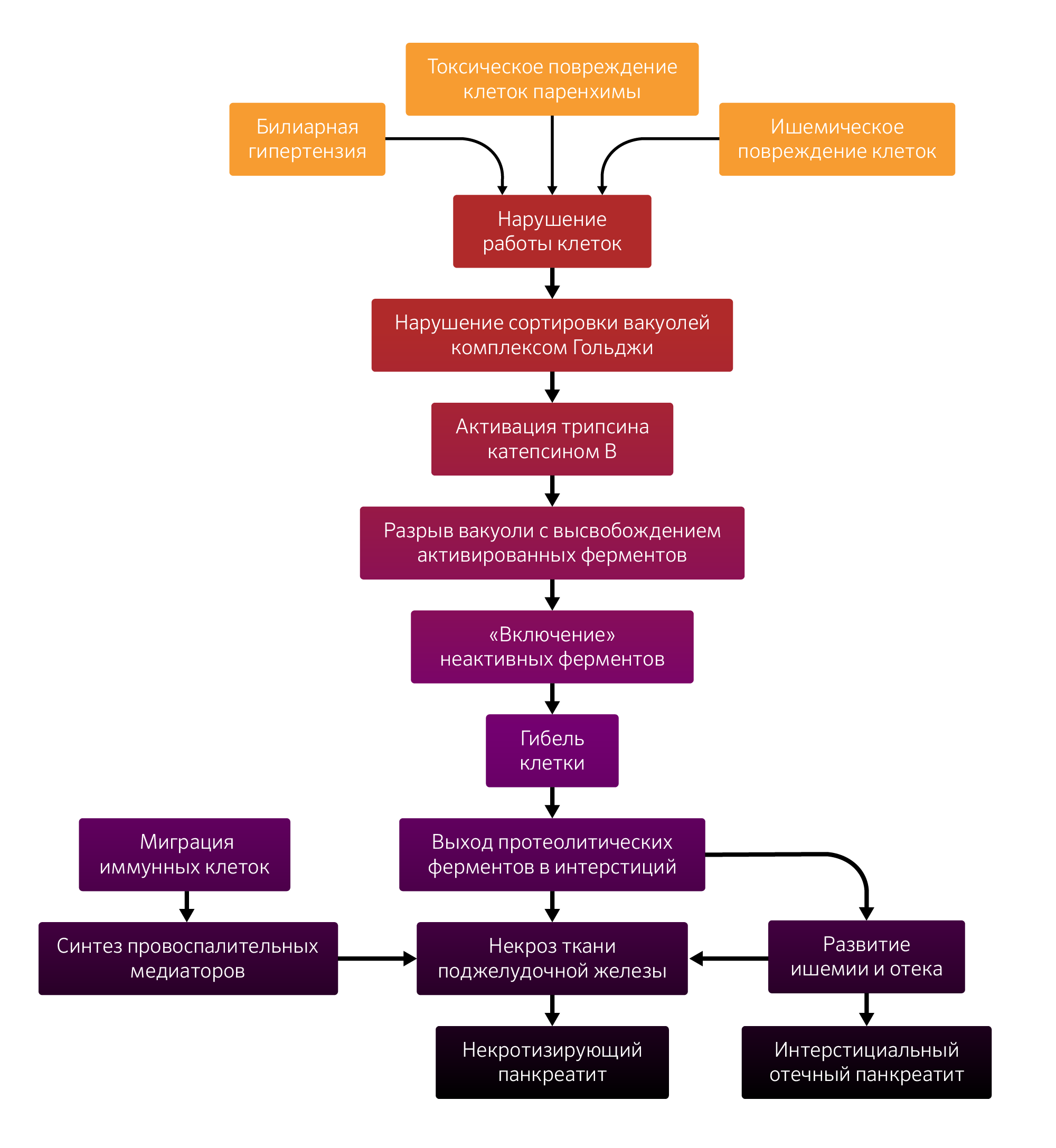
Рисунок 2 | Схема патогенеза ОП
При легкой степени ОП все может закончиться и на начальном этапе, однако при развитии некротизирующего панкреатита начинаются системные изменения в организме, которые клинически разделяются на две фазы. I фаза — ранняя, в свою очередь подразделяется на два периода.
IА фаза — первая неделя — на организм воздействуют агрессивные протеолитические ферменты и большое количество медиаторов воспаления, попадающие в системный кровоток, а также гиповолемия, на фоне многократной рвоты, отека и выпота в серозные полости.
В целом это приводит к метаболическому сдвигу в виде гипокальциемии, гиперлипидемии, гипергликемии/гипогликемии и диабетическому кетоацидозу, к ДВС–синдрому и системному воспалительному ответу.
По системам:
- поражение легких обусловливается разрушением сурфактанта фосфолипазой А на фоне ДВС–синдрома, что приводит к респираторному дистресс-синдрому;
- поражение сердца происходит в результате метаболического сдвига, гиповолемии и других факторов, угнетающих миокард, что приводит к падению артериального давления вплоть до шока;
- гиповолемия и падение артериального давления угнетает работу почек вплоть до острой почечной недостаточности;
- в свою очередь, печень, стараясь вернуть содержимое системного кровотока к гемостатическому идеалу, не справляется с непосильной работой и срывается в печеночную недостаточность.
Отдельно здесь стоит развитие абдоминального компартмент-синдрома. Воздействие протеолитических ферментов, провоспалительных цитокинов на фоне метаболических сдвигов и ДВС–синдрома на клетки серозной оболочки приводит к активному транссудированию жидкости во внутренние пространства организма. Развившийся асцит, а также выраженный отек парапанкреатической клетчатки приводят к повышению внутрибрюшного давления, что обуславливает развитие абдоминального компартмент-синдрома, являющегося ургентным хирургическим состоянием, обуславливающим развитие полиорганной недостаточности [6].
Так проходит IА фаза некротического панкреатита, в котором содержится первый пик летальности ОП, связанный с органной или полиорганной недостаточностью.
IB фаза — как правило вторая неделя — связана с восстановлением гемостаза и ответом организма на сформировавшиеся очаги некроза в органе и околоорганной клетчатке.
Затем наступает II фаза — поздняя фаза, фаза секвестрации. Очаги некроза подвергаются расплавлению с образованием псевдокист и свищей, если в зоне некроза находилась протоковая система железы. Так происходит если к секвестрам не присоединяется инфекция.
Дело в том, что первая фаза не проходит бесследно для желудочно–кишечного тракта. Гиповолемия, падение артериального давления и раскрытие артериовенозных шунтов в кишечнике, происходящее в ответ на падение артериального давления, приводит к ишемии стенок кишечника. Это снижает ее барьерную функцию и обуславливает возможность транслокации бактерий из просвета желудочно-кишечного тракта в брыжеечные лимфатические узлы и более отдаленные участки [7]. Обсемененность близких к поджелудочной железе тканей обуславливает столь частое инфицирование — 20–40 % [8]. Именно инфекционный процесс обуславливает второй пик смертности, связанный с развитием инфекционного процесса. После его купирования наступает выздоровление.
Клиника
ОП чаще всего начинается остро на фоне обильного приема пищи и/или алкоголя или после приступа острой печеночной колики — болью, тошнотой и многократной рвотой.
Боль носит продолжительный (более 30–60 мин), выраженный, опоясывающий характер, располагается в эпигастрии без четкой локализации, усугубляется при положении лежа на спине и иррадиирует в нее у 50 % пациентов [9].
Физикальные проявления зависят от тяжести заболевания. При осмотре выявляются вздутие живота, гиперемия лица, «мраморность» или цианоз кожи живота и периферических частей тела. В очень редких случаях при тяжелом панкреатите могут наблюдаться пятна Каллена (рис. 3), расположенные параумбиликально, или пятна Грея–Турнера, расположенные на левой боковой стенке живота.
.
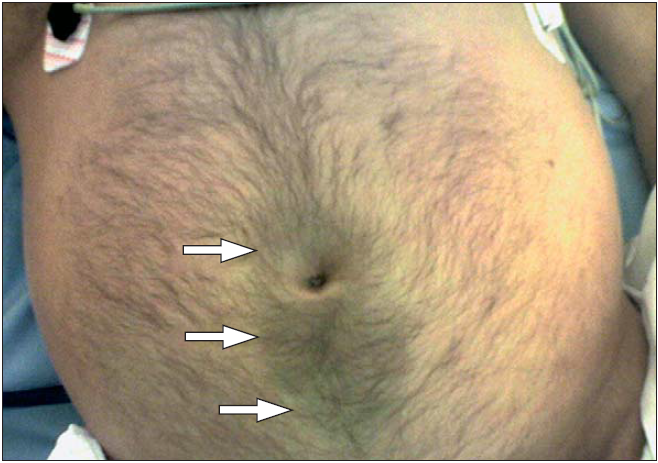
Рисунок 3 | Пятна Каллена
Пальпаторные проявления варьируют от болезненности до выраженной мышечной защиты и перитонеальных синдромов. Здесь может помочь симптом Губергрица — болезненность, возникающая при надавливании в точке, лежащей на 6 см выше пупка, на линии, соединяющей его с левой подмышечной впадиной. Симптом Джанелидзе — уменьшение боли при углубленной пальпации надчревной области характерно для инфаркта миокарда, а усиление боли — для острого панкреатита. И симптом Мейо–Робсона — болезненность при пальпации левого реберно-позвоночного угла (проекция хвоста поджелудочной железы). Перкуторно/аускультативно выявляются признаки пареза кишечника[10].
Диагностика
Согласно Атлантской классификации, чтобы поставить диагноз ОП, требуется наличие двух из следующих трех признаков [11]:
- характерная абдоминальная боль (острая, персистирующая, выраженная эпигастральная боль, часто с иррадиацией в спину);
- показатели сывороточной липазы (амилазы) по крайней мере в 3 раза выше верхней границы нормы;
- характерные признаки ОП при КТ с контрастным усилением либо, реже, магнитно-резонансной томографии (МРТ) или трансабдоминальном УЗИ.
Постоянным признаком является характерный болевой синдром. По-другому дело обстоит с двумя другими критериями.
Липаза и амилаза появляются в результате гибели клеток. Причем амилаза нарастает быстрее, достигая значимых показателей в течение пары-тройки часов. Но она же быстро возвращается к нормальным цифрам, в течение 3–5 дней, что делает ее неактуальной при позднем обращении. К тому же в 19 % случаев ОП уровень амилазы может оставаться в норме в начальном периоде, а также быть высоким при состояниях, не связанных с ОП: макроамилазия, заболевания слюнных желез, у пациентов со сниженной клубочковой фильтрацией, не панкреатическими воспалительными заболеваниями органов брюшной полости: острый аппендицит, холецистит, острая кишечная непроходимость, язвенная болезнь, гинекологические заболевания [12]. Увеличение показателей липазы же начинается от 4 до 8 ч и достигает максимума в 24 ч, а возвращается к норме в течение 8–14 дней. Ей также свойственен подъем при не панкреатических патологиях: заболевания почек, острый аппендицит, холецистит, кишечная непроходимость и прочее [13].
В свою очередь КТ может не выявить изменений на начальном этапе, а газы в раздутом кишечнике могут маскировать очаговые гипоэхогенные зоны внутри поджелудочной железы [12]. А вот совместное применение лабораторных и инструментальных методов диагностики обеспечивает правильную постановку диагноза у 81–95 % пациентов [14].
После постановки диагноза нужно определить степень тяжести. Она подразделяется на легкую, среднюю и тяжелую.
Легкая характеризуется отсутствием признаков местных и общих осложнений. Она же и соответствует морфологической форме интерстициального отечного панкреатита.
Средняя степень ставится при признаках органной недостаточности, которая проходит в течение 48 ч, при наличии или отсутствии местных осложнений.
Признаки недостаточности:
- дыхательная система: Pao2 / FiO2 ≤ 300;
- сердечно-сосудистая система: систолическое артериальное давление < 90 мм рт. ст. (без инотропной поддержки), несмотря на инфузию жидкость, и/или рН < 7,3;
- почки: креатинин в крови ≥ 170 ммоль / л.
Местные осложнения:
- острое перипанкреатическое скопление жидкости;
- панкреатическая псевдокиста;
- быстро возникшая зона некроза;
- нарушение эвакуации из желудка, тромбоз селезеночной и воротной вен и некроз ободочной кишки.
Тяжелая ставится при стойких признаках органной недостаточности (более 48).
Средняя и тяжелая степень соответствует некротизирующему панкреатиту, который в свою очередь разделяется на [15]:
- панкреатический паренхиматозный некроз;
- перипанкреатический некроз;
- панкреатический паренхиматозный некроз в сочетании с перипанкреатическим некрозом.
Для определения морфологической формы ОП и выявления местных осложнений необходима лучевая диагностика, о которой мы расскажем подробнее.
Визуализация при ОП обычно необходима, когда клиническая ситуация неясна. При помощи лучевых методов исследования можно определить основную причину ОП, оценить осложнения и тяжесть заболевания, наблюдать динамику развития заболевания. Но важно понимать, что визуализация рекомендуются не всегда.
Когда прибегать к лучевым методам исследования [21]:
- УЗИ брюшной полости — для выявления и оценки камней желчного пузыря. Исследование необходимо выполнять пациентам, у которых впервые возникли подобные жалобы и нет выявленной патологии;
- в острой ситуации, если клиническая картина и уровни амилазы и липазы являются неоднозначными, следует провести КТ с контрастированием;
- также при значительном ухудшении состояния пациента (резкое падение уровня гемоглобина и гематокрита, тахикардии, гипотензии, резком изменении температуры или лейкоцитозе) рекомендуется КТ с контрастированием.
Отсроченная КТ с введением контраста (> 7–21 дней после появления симптомов) очень эффективна в оценке тяжести и дальнейшей тактике ведения больного.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — при билиарном панкреатите в пределах первых 24 ч, а у пациентов с острым холангитом — срочная ЭРХПГ (< 24 ч).
Когда от лучевых методов стоит воздержаться:
- при яркой (и явной) клинике острого панкреатита;
- КТ в первые 72 ч не может достоверно установить тяжесть течения ОП. Потому визуализация не должна проводиться для прогнозирования тяжести ОП на ранних стадиях заболевания;
- рутинную КТ для первичной оценки проводить не следует, так как подавляющее большинство осложнений можно заподозрить по клиническим и биохимическим признакам;
- МР–холангиография и ЭРХПГ, как правило, не показана пациентам с легкой формой билиарного панкреатита без клинических признаков непроходимости общего желчного протока[21].
В случае идиопатического ОП, необходимо исключить билиарную этиологию с помощью двух ультразвуковых исследований брюшной полости, а при необходимости — с помощью РХПГ и/или эндоУЗИ. Все это проводится для того, чтобы предотвратить рецидив панкреатита.
Тактика
Медицинская помощь при ОП зависит от этапа ее оказания.
1. Догоспитальный этап. Основная задача — доставить больного в стационар. До момента медицинской эвакуации больного правило «голод, холод и покой» — актуальнее всего. Стоит сказать, что первый пункт, голод, не лечебная манипуляция, а необходимая мера догоспитального этапа: голодание нужно для облегчения инструментальной диагностики в условиях стационара.
Если вы — работник скорой помощи, необходимо обеспечить периферический венозный доступ и начать инфузионную терапию.
2. Госпитальный этап. Основная задача — определиться с тактикой ведения и излечить больного.
Все начинается с определения степени тяжести. Больной с ОП легкой степени тяжести может лечиться на хирургическом отделении, а среднетяжелые пациенты проходят лечение в условиях отделения реанимации и интенсивной терапии.
Для оценки степени тяжести ОП и прогноза развития заболевания в Европе используется множество различных шкал: Ranson, BISAP, APACHE–II и другие. При значениях шкал Ranson ≥ 3, BISAP ≥ 2, APACHE–II ≥ 8, можно ставить ОП тяжелой степени тяжести [16].
Таблица 1 | Шкала для оценки тяжести ОП Ranson

Таблица 2 | Шкала BISAP (Bedside index of severity of acute pancreatitis)

Шкалой BISAP можно воспользоваться в случае, когда больной ОП уже наблюдается по этому заболеванию. BISAP поможет контролировать лечение и, в случае необходимости, перевести больного в ОРИТ.
Российские клинические рекомендации общества хирургов (РОХ) рекомендуют применять в практике оценочную шкалу, которая была разработана в НИИ скорой помощи имени И.И. Джанелидзе:
Таблица 3 | Шкала экспресс-оценки тяжести ОП НИИ СМП им. И.И. Джанелидзе

Лечение
Лечение острого панкреатита можно рассматривать с позиции общего и частного. Сначала обсудим общие моменты.
Использование антибиотиков
Недавние исследования показали, что антибиотикопрофилактика больных с ОП не снижает показатели смертности. Потому рутинная антибиотикопрофилактика больше не показана всем пациентам с острым панкреатитом [17].
Антибактериальная терапия рекомендуются для лечения инфицированного тяжелого острого панкреатита. Однако диагностика инфицирования может быть затруднена из-за клинической картины, которая может быть схожа с другими инфекционными осложнениями или с воспалительной реакцией, вызванной ОП. В таком случае, для прогнозирования риска развития инфицированного панкреонекроза может помочь измерение уровня прокальцитонина в сыворотке крови.
Для лечения пациентов с инфицированным некрозом следует применять антибиотики, спектр действия которых включает как аэробные, так и анаэробные микроорганизмы.
Рутинное профилактическое применение противогрибковых препаратов не рекомендуется пациентам с инфицированным острым панкреонекрозом, хотя Candida spp. встречаются у больных с инфицированным панкреонекрозом и указывают на пациентов с более высоким риском летальности.
Как мы уже говорили ранее, в патогенезе ОП происходит обсеменация тканей желудочно-кишечного тракта путем транслокации бактерий из просвета кишечника, что обуславливает инфицирование микрофлорой именно пищеварительного тракта (E. coli, Bacteroides, Enterobacter, Klebsiella, S. faecalis, S. epidermidis и S. aureus) что обуславливает высокую эффективность карбапенемов, особенно имипенема/циластатина. Кроме того могут быть эффективными хинолоны, метронидазол и цефалоспорины в высоких дозах.
Мониторинг
При возникновении органной дисфункции необходим постоянный мониторинг жизненно важных показателей в отделении интенсивной терапии. Стойкие нарушения функции органов, несмотря на адекватную инфузионную терапию, нуждаются в особой поддержке, которая, как правило, проводится только в условиях ОРИТ.
Инфузионная терапия и анальгезия
Изотонические кристаллоиды являются предпочтительной жидкостью. Объем должен быть скорректирован с учетом возраста, веса пациента и ранее существовавших почечных и/или сердечных заболеваний. Гематокрит, азот мочевины, креатинин и лактат являются лабораторными маркерами волемии и адекватной перфузии тканей и должны контролироваться. Лактат Рингера может быть связан с противовоспалительным эффектом, но доказательства превосходства лактата Рингера по сравнению с изотоническим физиологическим раствором, основанные на рандомизированных исследованиях, выглядят неубедительными.
В качестве анальгетиков рекомендуется использовать нестероидные противовоспалительные препараты (НПВП). Однако от них необходимо отказаться при наличии у больного острого поражения почек (ОПП).
Эпидуральная анальгезия должна быть альтернативой или агонистом с внутривенной анальгезией. Контролируемая пациентом анальгезия (patient-controlled anaesthesia, PCA) должна быть интегрирована в стратегию лечения больного.
Дилаудид предпочтительнее морфина или фентанила у неинтубированного пациента.
ЭРХПГ
ЭРХПГ показана больным острым билиарным панкреатитом и холангитом, в т.ч. с обструкцией общего желчного протока. Но ЭРХПГ у пациентов с прогнозируемым тяжелым острым билиарным панкреатитом без холангита или обструкции общего желчного протока в настоящее время не рекомендуется [15,16].
Хирургическое лечение
Показания к хирургическому вмешательству:
- инфицированный панкреонекроз;
- компартмент-синдром;
- острое продолжающееся кровотечение;
- ишемия кишечника;
- острый деструктивный холецистит в сочетании с острым панкреатитом;
- кишечный свищ, распространяющийся в перипанкреатическое пространство и др. осложнения.
Хирургическая тактика. При инфицированном панкреонекрозе чрескожное дренирование гнойных очагов в качестве первой линии лечения в — условиях пошагового лечения (step-up approach) — отодвигает хирургическое лечение до более благоприятного времени или даже приводит к полному разрешению инфекции у 25–60 % пациентов. Потому чрескожное дренирование рекомендуется в качестве первой линии лечения [19].
Малоинвазивные хирургические техники, такие как трансгастральная эндоскопическая некрэктомия или видеоассистированная ретроперитонеальная хирургическая обработка (VARD), приводят к уменьшению послеоперационной органной недостаточности, но требуют большего количества вмешательств.
В отдельных случаях со стенозирующим некрозом и у пациентов с отключенным панкреатическим протоком однократная хирургическая трансгастральная некрэктомия является предпочтительным вариантом [18-20].
Ведение больного с «открытым животом» (open abdomen, OA). У пациентов с тяжелым острым панкреатитом, не реагирующих на консервативное лечение, хирургическая декомпрессия и ведение больного с открытой брюшной полостью эффективны при лечении абдоминального компартмент-синдрома [18].
Необходимо регулярно измерять внутрибрюшное давление[6]. ОА стоит избегать, если могут быть использованы другие подходы для смягчения или лечения тяжелой внутрибрюшной гипертензии при тяжелом ОП. ОА не обязательна после некрэктомии при тяжелом ОП. Не рекомендуется проводить раннюю некрэктомию, если врач вынужден провести ранний ОА из-за абдоминального компартмент-синдрома или висцеральной ишемии (1A).
Управление открытой брюшной полостью и ее закрытие. Рекомендуется применение систем отрицательного давления — вакуумных систем (VAС терапия). Брюшную полость рекомендуется закрывать в случае отсутствия лечебно-диагностических показаний [16,20].
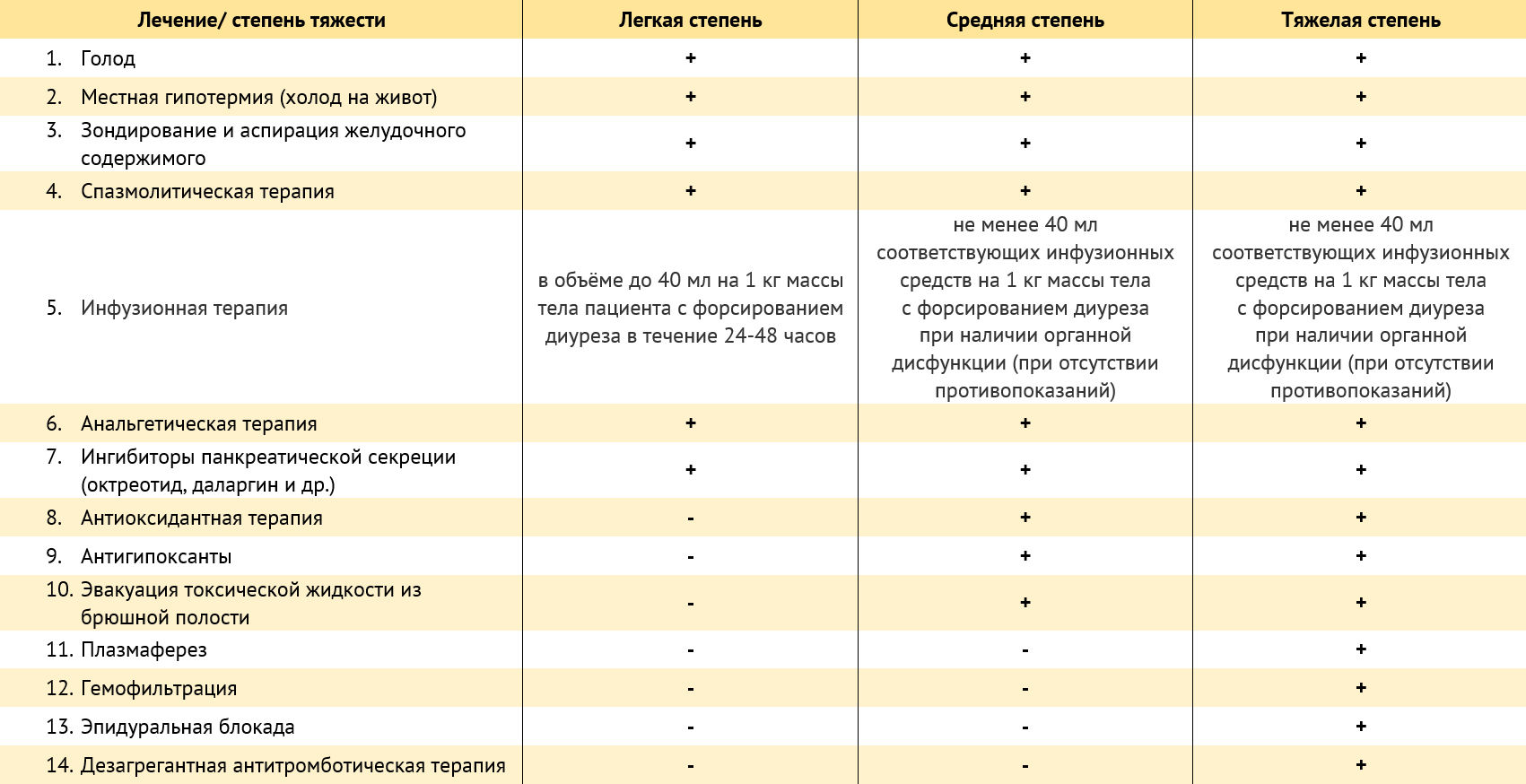
Теперь же стоит поговорить о частном подходе. В тех же любимых клинических рекомендациях РОХ есть подробные протоколы оказания помощи в зависимости от фазы и степени тяжести заболевания[22]. Чтобы не искать нужное в массиве текста, составили таблицу.
Таблица 4 | Рекомендации Российского общества хирургов по ведению больных с острым панкреатитом
Отдельно в этих же рекомендациях говорится о лечении в IB и II фазах:
- в IB фазе лечение перипанкреатического инфильтрата должно быть консервативным. Оперативное вмешательство — только при наличии осложнений, требующих хирургического пособия;
- во II фазе лечение псевдокист зависит от их размера: если псевдокисты < 5 см, они лечатся консервативно с последующим консервативным наблюдением, если > 5 см — хирургическое лечение при отсутствии осложнений. Возможные осложнения: кровотечение в полость кисты, инфицирование, перфорация кисты с развитием перитонита, сдавление соседних органов.
Нужно понимать, что приведенная тактика лечения целиком и полностью базируется на отечественных рекомендациях. И имеется ряд дополнений на сегодняшний момент.
Во-первых, прием ингибиторов ферментов, спазмолитиков и анальгетиков не показали своей эффективности в лечении ОП.
Во-вторых, голод не является тем спасительным оберегом, как утверждалось ранее. Наоборот, прием пищи улучшает кровоснабжение желудочно-кишечного тракта, что предупреждает транслокацию бактерий из просвета кишечника, поэтому кормить стоит начать как можно раньше.
В-третьих, при лечении ОП с явно выраженной гиперлипидемией необходимо применять лечебные воздействия, направленные на нормализацию показателей липидограммы. Для это подойдет проведение афереза, направленного на удаление хиломикронов, введение нефракционированного гепарина и фибратов.
Заключение
Вопросы тактики и рационального подхода к лечению острого панкреатита обсуждаются по сей день. То, что еще пять лет казалось очевидной истиной, сейчас отвергается, и наоборот — казавшееся (относительно) бредом, находит всю бóльшую рациональность на практике. Научный подход и методы доказательной медицины, в конечном счете, помогут добраться до истины и разобраться со всеми спорными вопросами. Как относительно острого панкреатита, так и всей медицины в целом.
Источники:
- Petrov M. S., Yadav D. Global epidemiology and holistic prevention of pancreatitis //Nature Reviews Gastroenterology & Hepatology. – 2019. – Т. 16. – №. 3. – С. 175–184.
- Varley S. et al. Review of Current Evidence in the etiopathogenesis, epidemiology, diagnosis and management of acute pancreatitis. – 2019.
- Кумар В., Аббас А.К., Фаусто Н., Астер Дж. К. Основы патологии заболеваний по Роббинсу и Котрану. Том 2. М.: Логосфера, 2016. 1446 с.
- Swaroop S. Pathogenesis of acute pancreatitis — 2019.
- de Pretis N., Amodio A., Frulloni L. Hypertriglyceridemic pancreatitis: epidemiology, pathophysiology and clinical management //United European gastroenterology journal. – 2018. – Т. 6. – №. 5. – С. 649–655.
- Kirkpatrick A. W., Roberts D. J., Coccolini F. Intra–Abdominal Hypertension, Abdominal Compartment Syndrome and the Open Abdomen: Looking Beyond the Obvious to New Understandings in Pathophysiology, Harm–Reduction and Systemic Therapies //Intensive Care for Emergency Surgeons. – Springer, Cham, 2019. – С. 237–261.
- Kazantsev GB, Hecht DW, Rao R, et al. Plasmid labeling confirms bacterial translocation in pancreatitis. Am J Surg 1994; 167:201.
- Werge M, Novovic S, Schmidt PN, Gluud LL. Infection increases mortality in necrotizing pancreatitis: a systematic review and meta–analysis. Pancreatology. 2016;16:698–707.
- Mergener K, Baillie J. Acute pancreatitis. BMJ. 1998;316 (7124): 44–8.
- Кузин М. и др. Хирургические болезни. – Медицина, 2005.
- Banks PA, Bollen TL, Dervenis C, et al. Classification of acute pancreatitis — 2012: revision of the Atlanta classification and definitions by international consensus. Gut 2013;62:102–11.
- Frossard JL,Michael LS, Catherine MP Acute pancreatitis.Lancet 2008; 371: 143–52
- Leppäniemi A. et al. 2019 WSES guidelines for the management of severe acute pancreatitis //World Journal of Emergency Surgery. – 2019. – Т. 14. – №. 1. – С. 27.
- Mitchell R. M. S., Byrne M. F., Baillie J. Pancreatitis //The Lancet. – 2003. – Т. 361. – №. 9367. – С. 1447–1455.
- Greenberg J. A. et al. Clinical practice guideline: management of acute pancreatitis //Canadian Journal of Surgery. – 2016. – Т. 59. – №. 2. – С. 128.
- Crockett S. D. et al. American Gastroenterological Association Institute guideline on initial management of acute pancreatitis //Gastroenterology. – 2018. – Т. 154. – №. 4. – С. 1096–1101.
- Dellinger, E.P.; Tellado, J.M.; Soto, N.E.; Ashley, S.W.; Barie, P.S.; Dugernier, T.; Imrie, C.W.; Johnson, C.D.; Knaebel, H.P.; Laterre, P.F., et al. Early antibiotic treatment for severe acute necrotizing pancreatitis: a randomized, double–blind, placebo–controlled study. Ann Surg 2007, 245, 674–683.
- Diaz JJ Jr, Cullinane DC, Khwaja KA, Tyson GH, Ott M, Jerome R, et al. Eastern Association for the Surgery of trauma. J Trauma Acute Care Surg. 2013;75:376–86.
- Rodriguez JR, Razo AO, Targarona J, Thayer SP, Rattner DW, Warshaw AL, et al. Debridement and closed packing for sterile or infected necrotizing pancreatitis. Ann Surg. 2008;247:294–9.
- Dua MM, Jensen CW, Friedland S, Worth PJ, Poultsides GA, Norton JA, et al. Isolated pancreatic tail remnants after transgastric necrosectomy can be observed. J Surg Res. 2018;231:109–15.
- Rocha, A. P. C., Schawkat, K., & Mortele, K. J. (2019). Imaging guidelines for acute pancreatitis: when and when not to image. Abdominal Radiology.
- Рекомендации российского общества хирургов по острому панкреатиту
