SnapShot: COVID-19
В декабре 2019 года в городе Ухань (Китай) было зарегистрировано несколько случаев пневмонии неизвестного происхождения. Ее возбудитель был охарактеризован как новый коронавирус, первоначально назван 2019-nCoV и позже переименован в SARS-CoV-2 (коронавирус тяжелого острого респираторного синдрома-2) (Zhou et al., 2020b). Это респираторное заболевание — коронавирусная болезнь 2019 года (COVID-19), быстро распространилось в результате передачи от человека к человеку и вызвало крупные вспышки по всему миру со значительной заболеваемостью и смертностью. ВОЗ признала COVID-19 пандемией 11 марта 2020 года, а также подчеркнула важность систем здравоохранения и мировой экономики, поскольку правительства балансируют между профилактикой, клинической помощью и социально-экономическими проблемами.
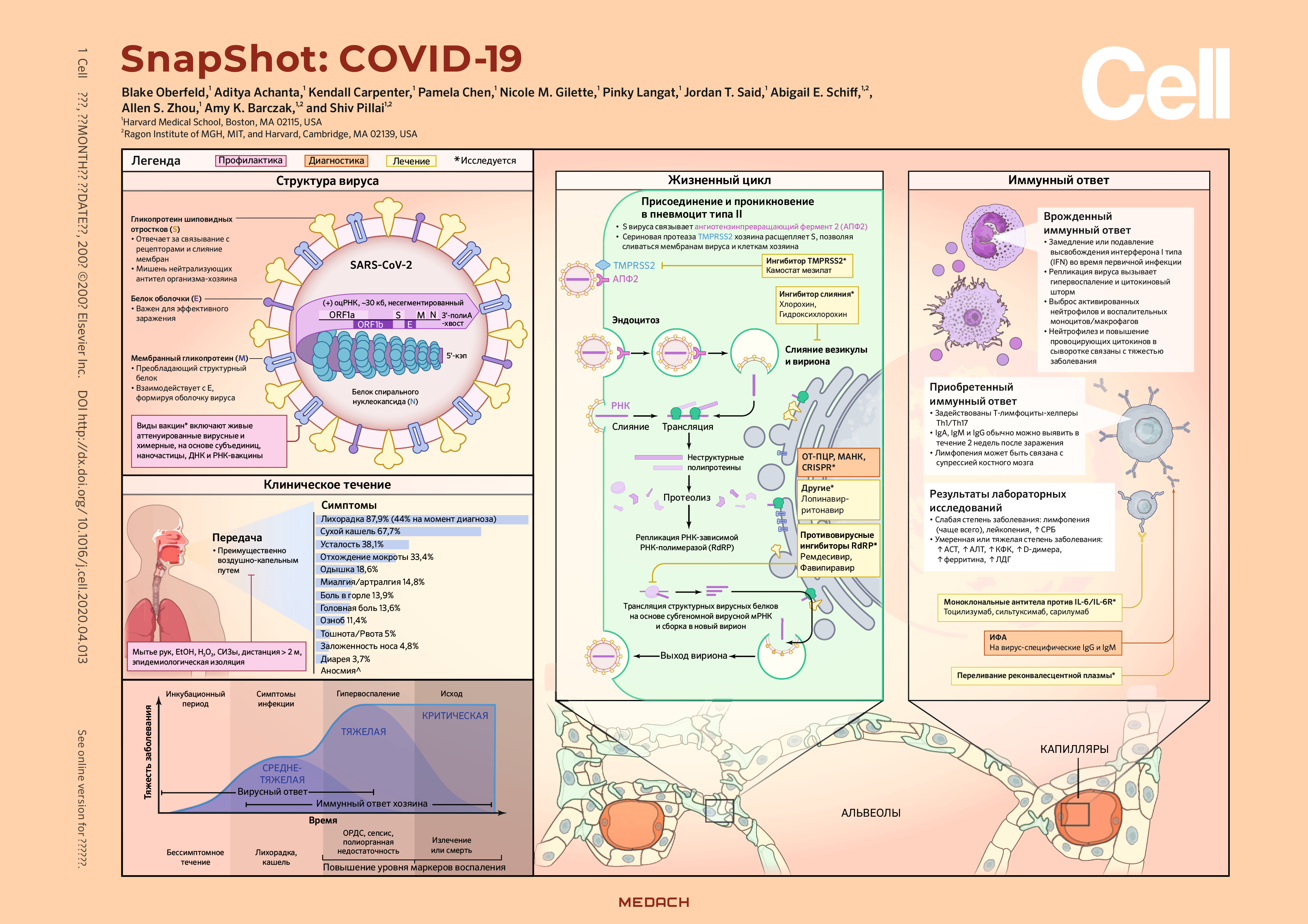
Вирусология и иммунология
Вирус SARS-CoV-2, относящийся к семейству Coronaviridae и роду бета-коронавирусов, является седьмым коронавирусом, способным инфицировать человека. Коронавирусы представляют собой окутанные оболочкой вирусы, содержащие одноцепочечную (+) РНК; их хозяева — млекопитающие и птицы. К коронавирусам человека относят 229E, NL63, OC43 и HKU1, связанные с легкими сезонными заболеваниями, а также вирусы, ответственные за прошлые вспышки тяжелого острого респираторного синдрома (SARS) и ближневосточного респираторного синдрома (MERS). По результатам генетических анализов предполагается, что естественным резервуаром коронавирусов являются летучие мыши, а другие животные послужили потенциальными промежуточными хозяевами в ходе возникновения SARS-CoV-2 (Andersen et al., 2020).
Геном вируса SARS-CoV-2 размером 30 тысяч пар оснований кодирует протеазы и РНК-зависимую РНК-полимеразу (RdRp), а также несколько структурных белков. Вирион SARS-CoV-2 состоит из спирального капсида, образованного нуклеокапсидными белками (N), связанными с геномной РНК вируса, и оболочки, которая, в свою очередь, состоит из белков мембраны (M) и оболочки (E), а также покрыта тримерными белками, формирующими шиповидные отростки (S) (Zhou et al., 2020b). Белок S связывается с ферментом АПФ2 на плазматической мембране пневмоцитов II типа и эпителиальных клеток кишечника. После связывания белок S расщепляется сериновой протеазой хозяина TMPRSS2, что облегчает проникновение вируса (Hoffmann et al., 2020).
Исходя из нашего понимания SARS и MERS, а также их сходства с COVID-19, можно говорить, что в легких случаях иммунный ответ, вероятно, характеризуется устойчивым противовирусным ответом с выбросом интерферона I типа и ответом CD4+Th1 и CD8+T-клеток, что приводит к выведению вируса из организма. В тяжелых случаях, вероятно, имеет место первоначальная задержка противовирусного ответа и последующее усиление продукции воспалительных цитокинов с притоком в легкие моноцитов и нейтрофилов, что приводит к синдрому цитокинового шторма. Эти цитокины, включая интерлейкин (IL)-1, IL-6, IL-12 и TNF-ɑ, приводят к повышению проницаемости сосудов и могут способствовать развитию дыхательной недостаточности (Prompetchara et al., 2020). Еще одним признаком тяжелого заболевания является лимфопения, которая может быть обусловлена прямым инфицированием лимфоцитов или подавлением костного мозга антивирусным ответом. Нейтрализующие антитела IgM и IgG к SARS-CoV-2 можно выявить в течение 2 недель после заражения; до сих пор неизвестно, защищены ли переболевшие от повторного заражения (Wölfel et al., 2020; Prompetchara et al., 2020).
Передача инфекции и клиническое течение
Считается, что SARS-CoV-2 распространяется главным образом воздушно-капельно и через фомиты (любые предметы или субстанции, содержащие патоген), хотя изучается возможность фекально-оральной передачи (Wölfel et al., 2020). Вирус может распространяться на большие расстояния в аэрозольном состоянии. Клиническое течение инфекции COVID-19 вариабельно, что затрудняет как выявление больных, так и их так и сортировку. Примечательно, что описана как бессимптомная, так и досимптомная передача инфекции. Для тех, у кого симптомы все же проявляются, время от заражения до появления симптомов, т. е. инкубационный период, в среднем составляет 4–5 дней (Li et al., 2020). Чаще всего встречаются такие симптомы как кашель, лихорадка и усталость. У меньшинства пациентов приблизительно через 5–10 дней после появления симптомов течение заболевания ухудшается и приводит к таким осложнениям, как острый респираторный дистресс-синдром (ОРДС) и полиорганная недостаточность (Zhou et al., 2020a). Более высокий риск развития этих тяжелых осложнений и смерти имеют пациенты старше 60 лет и пациенты с сопутствующими заболеваниями, включая сердечно-сосудистые заболевания, респираторные заболевания и рак. Для сравнения, у детей клиническое течение заболевания более мягкое (CDC, 2020).
Диагностика и лечение
Золотым стандартом диагностики COVID-19 остается полимеразная цепная реакция с обратной транскрипцией, которая проводится на образцах из дыхательных путей. Для облегчения быстрого тестирования на месте оказания медицинской помощи и решения проблемы глобального дефицита тестов на стадии разработки находятся иммуноферментные методы анализа, изотермические тесты на амплификацию нуклеиновых кислот и диагностические тесты на основе CRISPR (Pang et al., 2020). У пациентов с установленным диагнозом часто выявляется лимфопения, повышение уровня маркеров воспаления, включая С-реактивный белок, и повышение уровня маркеров активации каскада свертывания крови, включая D-димер; более высокая вирусная нагрузка и повышенный уровень воспалительных маркеров коррелируют с тяжестью заболевания. Компьютерная томография (КТ) грудной клетки у пациентов с симптомами обладает достаточной чувствительностью для выявления заболевания, но не является специфичной (CDC, 2020).
В настоящее время тактика ведения COVID-19 сосредоточена на контроле инфекции, поддерживающем уходе, включающем при необходимости вентиляционную поддержку, а также на лечении последствий и осложнений. При подозрении на COVID-19 с бессимптомным или легким течением пациенту рекомендуется самоизолироваться на 2 недели, при необходимости принимать парацетамол, пить достаточно воды и следить за ухудшением симптомов. Пациентов с более тяжелым течением заболевания госпитализируют для лечения гипоксии, дыхательной недостаточности, ОРДС и септического шока.
Экспериментальная терапия и разработка вакцин
В настоящее время проводятся многочисленные клинические испытания для определения потенциальной роли противовирусных агентов и специфических иммуномодуляторов. Исследуемые противовирусные средства включают ингибиторы созревания эндосом (гидроксихлорохин), ингибиторы вирусной РНК-зависимой РНК-полимеразы (ремдесивир, фавипиравир) и ингибиторы синтеза и созревания вирусных белков (лопинавир/ритонавир); исследуемые иммуномодуляторы включают интерферон-β и блокаторы IL-6 или рецепторов IL-6 (тоцилизумаб, силтуксимаб, сарилумаб) (McCreary and Pogue, 2020). Пассивная иммунизация с использованием реконвалесцентной плазмы и активные стратегии иммунизации, включающие вакцины на основе живого аттенуированного вируса, химерного вируса, вирусных субъединиц, наночастиц, РНК и ДНК находятся в стадии разработки и тестирования. Поскольку данная область смотрит в будущее терапии COVID-19, следует учитывать время лечения, так как некоторые виды терапии могут показать большую эффективность на разных стадиях заболевания.
