Дифференциальная диагностика пневмонии COVID-19 с ОРДС и высокогорным отеком легких

COVID-19 — острое респираторное заболевание, вызываемое капельным коронавирусом SARS-CoV-2. Уже к 1 мая 2020 года пандемия привела к инфицированию ~ 3,3 миллиона человек, к смерти более 235 000 человек и остановке глобальной торговли (по состоянию на 11 мая, более 4,1 миллионов подтвержденных случаев и 283 387 летальных исходов — прим. ред). В то время как 80 % людей с COVID-19 болеют легкой формой заболевания, летальность колеблется в пределах 2–7 %. Состояние пациентов с пневмонией, обусловленной COVID-19, может ухудшаться из-за гипоксемической дыхательной недостаточности (ГДН). Данные вскрытий свидетельствуют о наличии у таких больных признаков воспаления, диффузного альвеолярного повреждения (ДАП), накопления альвеолярной жидкости и гиалиновых мембранах, характерных для классического ОРДС. Понимание причин гипоксемии COVID-19 осложняется скудностью данных гемодинамики и аутопсии. Однако, общее состояние пациентов с COVID-19 является нетипичным с т.з. течения классического ОРДС в том смысле, что на фоне сохранного легочного комплаенса* (податливость, растяжимость респираторной системы) отмечается зачастую глубокая гипоксемия, ассоциированная с большим легочным шунтом**.
* прим. редактора - под комплаенсом респираторной системы подразумевается растяжимость/податливость не только самих легких, но и грудной клетки.
** прим. редактора - под легочным шунтом понимается резкое несоответствие V/Q (V/Q = ∞), при котором вентилируются те участки легких, в которых не происходит газообмен (например, 1 зона по West, соответствующая верхушкам легких).
Данные показатели свидетельствуют о нарушении работы гомеостатической O2-сенсорной системы (HOSS) в организме, которая включает в себя легочное кровообращение, сонный гломус, адреномедуллярные клетки и нейроэпителиальные тела. HOSS оптимизирует поглощение кислорода и его системную доставку. Гипоксическая легочная вазоконстрикция (ГЛВ, рефлекс Эйлера-Лильестранда) — это легочная гомеостатическая реакция на дыхательную гипоксию при легочных заболеваниях, таких как пневмония. Суть рефлекса Эйлера-Лильестранда заключается в спазме легочных артериол плохо вентилируемых альвеол с целью оптимизации вентиляционно-перфузионных взаимоотношений (V/Q). Сонный гломус, чувствуя гипоксию, усиливает респираторный драйв***. Гипоксемия при COVID-19 по-разному связана с ОРДС, механизмом ГЛВ и физиологией HAPE (ВООЛ) (рис. 1). Мы предполагаем, что лучшим объяснением этому является глубокое нарушение функций сонного гломуса и механизма ГЛВ иногда в сочетании с вирусно-индуцированным ОРДС.
*** прим.редактора — респираторный драйв — это способность дыхательного центра инициировать вдохи адекватные по частоте, глубине и ритму в соответствии с функциональной задачей.
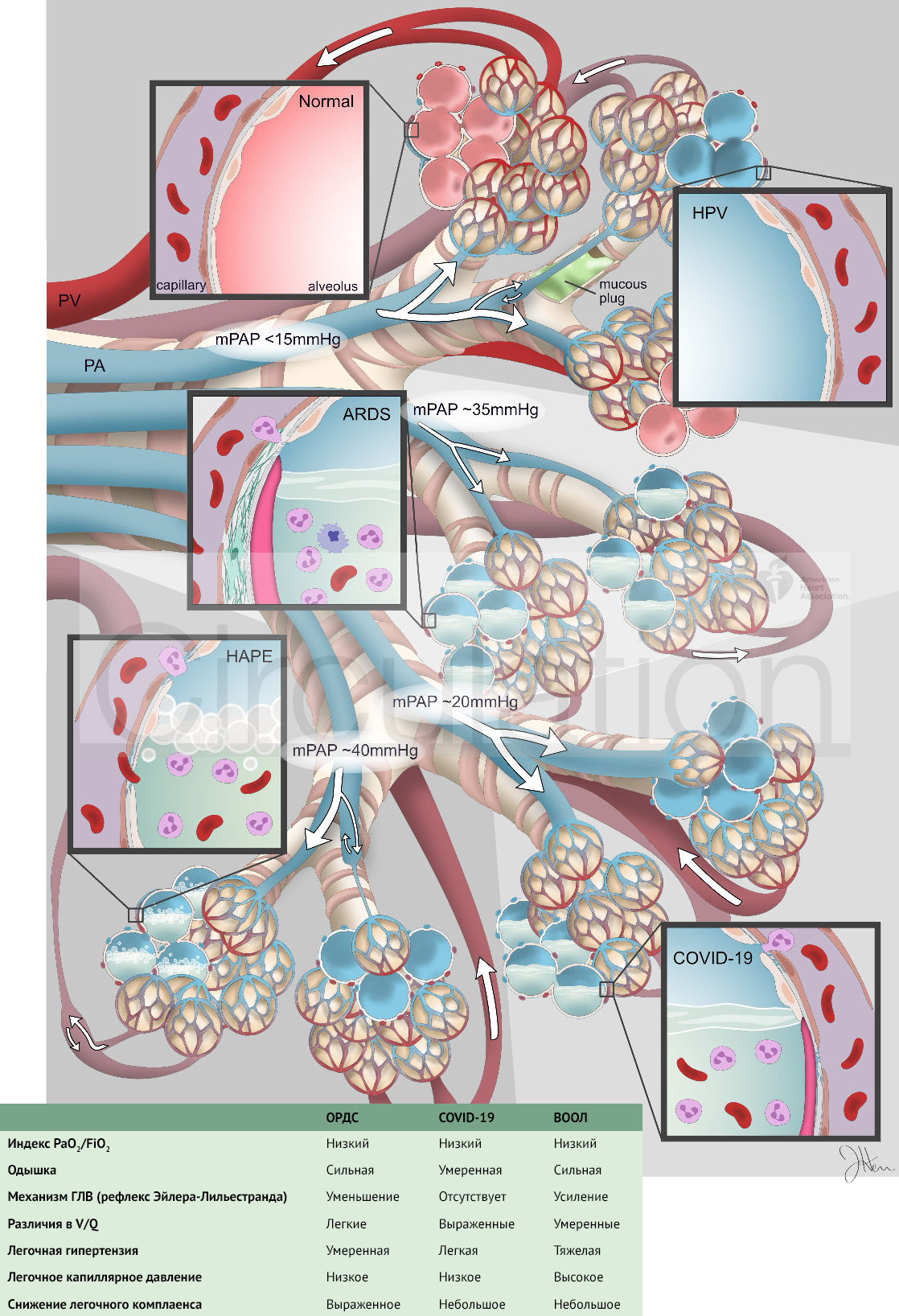
Рисунок 1
Инициация ГЛВ происходит путем регуляции работы кислород-чувствительных K+-каналов и потенциал-зависимых Са2+-каналов через ОВР с участием гена NDUFS2, в ответ на изменение уровня активных форм кислорода (в частности, перекиси водорода) в определенных участках митохондрий гладкомышечных клеток легочных артерий (PASMC). ГЛВ может ингибироваться как медикаментозно, например, системными вазодилататорами, в частности блокаторами кальциевых каналов, так и при различных заболеваниях (сепсис, эндотоксемия). Аналогичный митохондриальному механизму, O2-чувствительный механизм располагается и в сонном гломусе. Снижение его функции будет нарушать респираторный драйв и уменьшать одышку. Инфекция, вызванная вирусом SARS-CoV-2, в клетках человека изменяет экспрессию многих белков. Интересно, что 36 % всех увеличившихся белков и 19 % всех уменьшившихся белков в зараженных SARS-CoV-2 клетках являются митохондриальными белками. К ним относятся медиаторы апоптоза (индуцирующий апоптоз фактор (AIF) и цитохром С), а также белки, участвующие в аэробном метаболизме (имеют отношение к О2-чувствительному механизму). Эти данные являются приблизительными и недоказанными, однако они обеспечивают биологическую «правдоподобность» того, что SARS-CoV-2 может вмешиваться в процесс митохондриальной чувствительности к О2 и вызывать митохондриально-индуцированные поражения. Некоторые особенности пневмонии COVID-19 отличают ее от типичного ОРДС. Во-первых, несмотря на глубокую гипоксемию, которую завуалированно называют «тихой гипоксемией», у пациентов часто наблюдается легкая/умеренная одышка. В своей работе Guan et al. сообщили об одышке только у 18,7 % из 1099 госпитализированных больных с пневмонией COVID-19, несмотря на сопутствующие этому низкие показатели индекса Горовица (PaO2/FiO2), аномальные КТ-снимки (86 %) и высокие потребности в дополнительном кислороде (41 %). Во-вторых, в отличие от классического ОРДС, для пневмонии COVID-19 характерно сохранение высокого легочного комплаенса****.
**** прим. редактора — высокий комплаенс характерен для L-типа COVID-19 пневмонии (согласно публикации Luciano Gattinoni).
В-третьих, глубокая гипоксемия связана с выраженным легочным шунтом. В-четвертых, пользы от вентиляции в прон-позиции на животе у таких больных больше, чем при классическом ОРДС. Степень выраженности ГЛВ различна и зависит от отношения V/Q. Вентиляция в прон-позиции минимизирует различия и позволяет рефлекс Эйлера перенаправлять кровоток в дорсальные/каудальные области легких. Таким образом, особенности клинической картины COVID-19 пневмонии могут быть объяснены нарушением в работе молекулярных/клеточных кислород-чувствительных механизмов, в т.ч. сонного гломуса, или утратой рефлекса Эйлера (рисунок 1), хотя для доказательства этого тезиса потребуется комплексная гемодинамическая оценка, в том числе катетеризация правых отделов сердца. Нарушение работы механизма ГЛВ может быть также осложнено высокой вентиляцией мертвого пространства или легочными микроэмболами.
С целью попытки объяснения отека и гипоксемии при пневмонии, вызванной COVID-19, была предложена концепция, основанная на физиологии ВООЛ. ВООЛ обусловлен чрезмерной активацией механизма ГЛВ, приводящей к большей неравномерности кровотока, и легочной веноконстрикцией (рис. 1). Эти механизмы увеличивают давление в ЛА и легочных капиллярах, вызывая гидростатическое повреждение капилляров и альвеолярную утечку крови и белка. Мы полагаем, что в случае с COVID-19, рефлекс Эйлера работает некорректно, давление в ЛА остается низким, а альвеолярные инфильтраты возникают в результате вирусного воспаления.
Fried et al. описали следующий клинический случай: «В приемное отделение поступила 64-летняя женщина, у которой в течение 2-х последних дней наблюдалась одышка и непродуктивный кашель. В анамнезе: неишемическая кардиомиопатия, фибрилляция предсердий, ГБ, СД. При первичном осмотре: АД — 153/120 мм рт. ст., SpO2 — 88%, Ps — 100 уд/мин, t — 36.6 °C. Рентгенологическая картина соответствовала картине сопутствующей застойной кардиомиопатии. Тест на COVID-19 — положительный. На фоне коррекции явлений ХСН фуросемидом и нитроглицерином произошло ухудшение респираторного статуса с последующим переводом пациентки на ИВЛ».
Мы предполагаем, что нитроглицерин уменьшил ее и без того ослабленный механизм ГЛВ, ухудшив вентиляционно-перфузионные отношения, что и привело к декомпенсации. При проведении измерения давления в ЛА было выявлено минимальное его повышение (45/20 мм рт. ст.). Подобные цифры могут свидетельствовать о том, что произошла дизрегуляция рефлекса Эйлера-Лильестранда что больше соответствует COVID-19, нежели ВООЛ, при котором давление в ЛА достигает высоких значений (рис. 1). ОРДС часто сопровождается легочной гипертензией, однако причинами, провоцирующими ее развитие, являются микротромбозы и эндогенные вазоконстрикторы, в то время как механизм ГЛВ практически выключен из регуляции. В то время как ВООЛ и ОРДС являются некардиогенными формами отека легких, причины, приводящие к отеку, различаются.
При ВООЛ причиной отека является гемодинамическая перегрузка малого круга, связанная с повышением давления в легочных сосудах (рис. 1), при ОРДС же причиной отека является воспаление и альвеолярная эпителиальная дисфункция. При тяжелом течении пневмонии, вызванной COVID-19, имеются признаки классического ОРДС, однако отличительной чертой коронавирусной пневмонии является выключение рефлекса Эйлера-Лильестранда (вирус-индуцированное повреждение митохондрий, влияние эндотоксина/провоспалительных факторов на ГЛВ). Различия в работе рефлекса Эйлера-Лильестранда при ВООЛ и COVID-19 имеют важное терапевтическое значение. Гипотеза, основанная на физиологии ВООЛ, сопровождалась предложением по ингибированию механизма ГЛВ с помощью ацетазоламида, блокаторов кальциевых каналов или ингибиторов ФДЭ-5. Мы предсказываем, что данные препараты усугубят гипоксемию при пневмонии, вызванной COVID-19.
По нашим наблюдениям, каждый шестой пациент с COVID-19 имел сопутствующую артериальную гипертензию. Отказ от применения системных вазодилататоров, особенно блокаторов кальциевых каналов, поможет сохранить рефлекс Эйлера-Лильестранда. С целью исследования механизма ГЛВ при COVID-19, мы предлагаем использовать такие способы как: катетеризация правой половины сердца/эхокардиография. В случае подтверждения дизрегуляции механизма ГЛВ, возможно, стоит изучить несколько препаратов с целью активации данного рефлекса, в том числе введение альмитрина (повышающего ГЛВ и активизирующего каротидный гломус) и/или ингибирования эндогенных сосудорасширяющих путей, таких как ЦОГ-путь (индометацин или меклофенама) или оксид азота (NO).
