Хирург поликлиники. Эпикондилит

Амбулаторно-поликлиническая практика предполагает необходимость обладать большим объемом знаний. Порой кажется, что здесь информационный багаж в разы больше коллег из стационара. Это не ущемление стационарных врачей, скорее констатация факта, вытекающего из нескольких ключевых положений:
- ограничение по времени;
- ограничение по доступности и своевременности лабораторно-инструментальной диагностики;
- большой поток пациентов различных направлений одного профиля или разных профилей;
- отсутствие консультации узконаправленных специалистов по требованию в амбулаторных условиях.
В связи с этим тот же хирург поликлинического звена должен разбираться, как в нозологиях своего уровня, так и в заболеваниях «стационарных». Так как у большинства ординаторов и специалистов, которые обучались по специальности «Общая хирургия», нет подобных знаний, решили рассказать о том, с чем сталкиваются поликлинические хирурги и как они справляются.
Первой достаточно частой нозологией амбулаторного хирургического профиля, о которой мы сегодня поговорим, является эпикондилит. Что это такое и как с этим справляться — читайте дальше.
Эпикондилит
Эпикондилит — это тип заболевания опорно-двигательного аппарата, при котором воспаляется надмыщелок плечевой кости. Учитывая, что надмыщелков два, собственно сам эпикондилит подразделяется на:
- медиальный, или «локоть гольфиста»;
- латеральный, или «локоть теннисиста».
Исходя из классификации выше, разберем оба этих варианта.
Медиальный эпикондилит
Медиальный эпикондилит относится к хроническому тендинозу сгибателей и пронаторов запястья, которые прикрепляются к медиальному надмыщелку. Медиальный эпикондилит чаще всего возникает из-за повторяющихся пронации предплечья или сгибания запястья.
Хотя это называется эпикондилитом, более подходящим описанием, особенно в хронических условиях, будет эпикондилез или эпикондилалгия. Современная литература показывает, что основным процессом, по-видимому, является дегенерация и образование грануляционной ткани, которое упоминается как ангиофибробластная гиперплазия или тендиноз без окончательного воспалительного процесса. Однако следует отметить, что нет четких доказательств того, что на ранних стадиях заболевания нет воспалительного компонента.
Медиальный эпикондилит в первую очередь вызван повторяющимся напряжением, связанным с частыми захватами с нагрузкой, пронацией предплечья и/или сгибанием запястья. В спортивном мире его можно увидеть у спортсменов-метателей (бейсбольных питчеров, метателей копья), игроков в гольф, теннисистов, боулеров, скалолазов, лучников и тяжелоатлетов, однако чаще всего это происходит у гольфистов. Интенсивные вальгусные силы во время поздних фаз взвода и ускорения броска или поздних фаз удара в гольф непосредственно перед и во время контакта с мячом или землей способствуют распространению явления медиального эпикондилита среди спортсменов.
Хотя заболевание часто ассоциируется со спортсменами, оно также распространено среди населения в целом: обычно наблюдается у плотников, коммунальных рабочих, мясников и работников предприятий общественного питания. Медиальный эпикондилит часто вызывается плохой механикой тела, неправильной техникой и/или неадекватным оборудованием или инструментами.
Факторы риска развития медиального эпикондилита включают курение, диабет, ожирение и задачи, требующие повторяющегося сгибания запястья или пронации предплечья в течение как минимум двух часов в день.
Пациенты при медиальном эпикондилите обычно жалуются на боль в медиальном отделе локтя, которая усиливается от действий, в частности от захвата, метания и сгибания/пронации предплечья. После придания покоя конечности симптомы обычно проходят. Боль чаще всего развивается постепенно, но может быть острой в начале из-за травмы. Иногда пациенты испытывают иррадиирующую боль в предплечье или запястье. Пациенты могут жаловаться на усиление боли после утреннего пробуждения и нередко указывают на сопутствующее онемение в области локтевого нерва из-за его анатомического расположения кзади от медиального надмыщелка внутри локтевого канала.
В зависимости от остроты появления боли при осмотре локтя могут быть признаки отека или эритемы, хотя в большинстве хронических случаев медиального эпикондилита видимые признаки при осмотре ограничены. Болезненность при пальпации обычно наиболее заметна на расстоянии 5–10 мм от медиального надмыщелка в месте прикрепления сгибателя-пронатора. Боль обычно усиливается при сгибании и пронации запястья с сопротивлением, при этом пронация запястья с сопротивлением является наиболее характерным симптомом при обследовании.
Учитывая достаточно характерную симптоматику, диагноз может быть установлен клинически на основании анамнеза и физикального обследования, поэтому дальнейшее диагностическое обследование не всегда необходимо. Однако в условиях, когда клиническая картина не является однозначной, визуализация может помочь подтвердить предполагаемый диагноз медиального эпикондилита, а также исключить альтернативную этиологию.
На простых рентгенограммах можно увидеть кальцификацию сухожилий сгибателей-пронаторов или тракционные остеофиты. Магнитно-резонансная томография (МРТ) обычно считается золотым стандартом диагностики медиального эпикондилита. Результаты МРТ, характерные для медиального эпикондилита, — утолщенное влагалище сухожилия общего сгибателя с повышенной интенсивностью сигнала. МРТ также может помочь исключить другие внутрисуставные патологии или патологии мягких тканей.
Ультразвуковое исследование (УЗИ) имеет чувствительность и специфичность 95,2 и 92 %, соответственно, для диагностики медиального эпикондилита. Наиболее частыми находками при УЗИ являются очаговые гипоэхогенные изменения сухожилия общего сгибателя, утолщение сухожилия, частичные или полные разрывы, неоваскуляризация с использованием допплера и корковые нарушения в медиальном надмыщелке. Ультразвук также позволяет проводить исследования динамической визуализации, которые могут добавить дополнительные преимущества в отношении оценки подвывиха локтевого нерва и нестабильности локтевых коллатеральных связок при вальгусном стрессе.
У пациентов, обследование которых предполагает наличие локтевого неврита или нейропатии, электромиография и исследования нервной проводимости могут быть полезными дополнительными диагностическими инструментами.
Безоперационное лечение является основой лечения медиального эпикондилита.
Первоначальное облегчение боли достигается с помощью ограничения физических нагрузок и приема нестероидных противовоспалительных средств (НПВС). При использовании НПВС предпочтительны препараты местного действия, но если используются пероральные НПВС, следует использовать курс от 10 до 14 дней, чтобы ограничить возможные побочные эффекты/осложнения.
Некоторым пациентам помогает фиксация, которая выполняется с помощью противодействующего ортеза. Ночная повязка на запястье также может предотвратить стресс, вызванный положением во сне. Альтернативой традиционной фиксации является наложение кинезиологической ленты. Хотя исследования исходов при медиальном эпикондилите ограничены, было замечено преимущество использования кинезиологической ленты при латеральном эпикондилите.
Пациентам с медиальным эпикондилитом следует активно заниматься ЛФК. Первая цель — установить полный безболезненный диапазон движений. Затем следуют растяжка и прогрессивные изометрические упражнения. По мере того, как состояние пациента продолжает улучшаться, к программе добавляются упражнения с сопротивлением. Общая цель — увеличить мышечную силу, превышающую силу до травмы. Как только пациент может выполнять повторяющиеся упражнения без дискомфорта, он снова возвращается к занятиям спортом.
Было показано, что инъекции кортикостероидов помогают облегчить симптомы в краткосрочной перспективе (до шести недель после инъекции), но не было никакой разницы по сравнению с контролем в долгосрочной перспективе (через 3 и 12 месяцев после инъекции). Пролотерапия, инъекции богатой тромбоцитами плазмы (PRP), аутокрови и ботулотоксина также могут быть полезны при лечении эпикондилита. Однако большинство исследований было сосредоточено на лечении латерального эпикондилита, и необходимы дальнейшие исследования для определения общей эффективности.
NB! Следует проявлять осторожность при любой инъекции в случае медиального эпикондилита, учитывая близость целевого участка к локтевому и медиальному передне-плечевому кожным нервам. Рекомендуется по возможности использовать ультразвуковую навигацию при проведении процедуры.
Операция обычно не требуется. Однако, если в течение 6–12 месяцев не наблюдается пользы от вышеуказанного консервативного лечения, можно рассмотреть возможность хирургического лечения. Учитывая близость к локтевому нерву, предпочтительна открытая хирургическая техника. Оперативное лечение включает в себя санацию дегенерированного сухожилия, высвобождение сухожилия сгибателя на медиальном надмыщелке и кортикальное сверление надмыщелка для увеличения кровоснабжения. Если есть сопутствующая локтевая нейропатия, транспозиция также выполняется во время операции. После операции в первую неделю рекомендуют покой и наложение шин, чтобы уменьшить боль и отек. Терапию начинают через 7–10 дней после операции, чтобы увеличить объем пассивных движений. Через 3–4 недели после операции вводятся легкие изометрические упражнения. Программа прогрессивного укрепления обычно начинается от 6 до 12 недель. Примерно через 3–6 месяцев пациенты постепенно возвращаются к занятиям спортом.
Латеральный эпикондилит
Боковой эпикондилит или теннисный локоть — распространенное заболевание, которым по оценкам страдают от 1 до 3% взрослых [1]. Боковой эпикондилит — это заболевание, которое связано с чрезмерной перегрузкой сухожилий, соединенных с латеральным надмыщелком, и повторяющимися движениями. Принято считать, что диагноз латерального эпикондилита является клиническим, и большинство пациентов должны лечиться в рамках первичной медико-санитарной помощи с направлением к узким специалистам только в определенных обстоятельствах.
Как и при медиальном эпикондилите, большое значение в диагностике латерального эпикондилита играют клиническая картина и результаты объективного обследования.
Внешний вид области латерального надмыщелка обычно ничем не примечателен, пальпация латерального надмыщелка вызывает точечную болезненность. Активные и пассивные движения локтя, запястья и пальцев могут быть ничем не примечательными. Однако провокационные тесты, включая разгибание запястья с сопротивлением при полностью разогнутом локте и сопротивление разгибанию пальцев, приводят к болевым ощущениям. Может быть отмечено снижение силы захвата на пораженной стороне, но важно выполнить полное неврологическое обследование конечности, чтобы помочь дифференцировать эпикондилит от синдромов защемления нерва.
Существуют также специальные тесты для выявления латерального эпикондилита. Наиболее чувствительные и специфические из них: тест Милля (рис. 1) и тест Модсли (рис. 2).
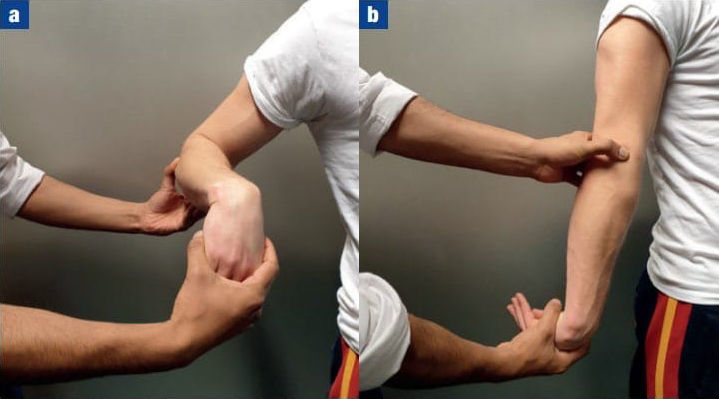
Рисунок 1 | Тест Милля, а) в начальном положении; b) в конечном положении
Тест Милля: пациента, удерживающего запястье слегка вытянутым и согнутым в локте при преобразовании предплечья, просят выполнить супинационное движение, преодолевая сопротивление врача. При попытке преодолеть сопротивление появляется боль в области латерального надмыщелка.
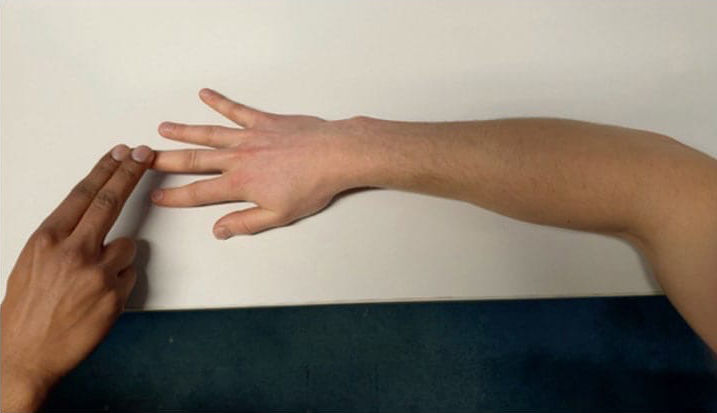
Рисунок 2 | Тест Модсли
Тест Модсли: экзаменатор сопротивляется разгибанию третьего пальца руки, локоть пациента согнут на 90 °, а предплечье в положении пронации. При попытке преодолеть сопротивление появляется боль в области латерального надмыщелка.
Лечение латерального эпикондилита производится в поликлиническом звене, однако, в некоторых случаях может быть необходима консультация ортопеда (при появлении одного или нескольких из критериев ниже):
- диагностическая неопределенность;
- тяжелое функциональное нарушение;
- сохранение симптомов, несмотря на 6–12 месяцев лечения.
Относительно методов визуализации и инструментальной диагностики все идентично медиальному эпикондилиту, потому этот момент дублировать не будем.
Основные методы лечения латерального эпикондилита: покой, НПВС, инъекции кортикостероидов, физиотерапия и фиксация. Из них отдых и избегание деятельности, которая может вызвать обострение симптомов, часто являются методами лечения первой линии, несмотря на небольшое количество клинических доказательств их эффективности [2].
Показания для инъекций кортикостероидов ограничены. Рандомизированное контролируемое исследование Bisset et al (2006) пришло к выводу, что инъекции кортикостероидов не дают значительного преимущества по сравнению с отдыхом в течение 52-недельного периода [3]. Они также обнаружили, что у пациентов, получавших инъекции кортикостероидов, частота рецидивов была намного выше, чем у пациентов, получавших физиотерапию (72 против 8 %), хотя иногда это может быть полезно в краткосрочной перспективе.
Также было показано, что инъекции не имеют эффекта и даже задерживают выздоровление у некоторых пациентов [4], поэтому не рекомендуется использовать инъекции стероидов в качестве терапии первой линии в первичной медико-санитарной помощи. Физиотерапия и реабилитация являются основными методами лечения при хроническом боковом эпикондилите и превосходят консервативное лечение только через шесть недель. Хотя стандартного режима не существует, объем ЛФК и физиотерапии для пациента с эпикондилитом, скорее всего, будет включать упражнения на растяжку и укрепление, концентрическую и эксцентрическую тренировку мышц, ультразвуковую терапию; также эффективен и массаж.
Еще одним вариантом лечения бокового эпикондилита являются инъекции обогащенной тромбоцитами плазмы. Собственная кровь пациента центрифугируется для извлечения плазмы, которая содержит факторы роста, способствующие заживлению, и эта извлеченная плазма затем повторно вводится в сухожилие пациента. На сегодняшний день исследования дали многообещающие результаты для плазмы, богатой тромбоцитами, но доказательства ограничены, и необходимо больше данных.
Подавляющее большинство пациентов с латеральным эпикондилитом можно лечить с помощью описанных выше вариантов. Однако, если симптомы сохраняются, несмотря на оптимальное лечение, выдается направление на хирургическое вмешательство (освобождение, восстановление или повторное прикрепление сухожилия, сверление надмыщелка) или альтернативные методы лечения, такие как экстракорпоральная ударно-волновая терапия, лазерная терапия, иглоукалывание или инъекции ботулотоксина.
Это лишь первая статья из цикла статей по поликлиническим нозологиям, потому ждите разбор других заболевания амбулаторного звена в ближайшее время.
Список литературы:
- Altchek DW, Camp CL, Conti MS, Degen RM, Dines JS, Werner BC. Epidemiology and disease burden of lateral epicondylitis in the USA: analysis of 85,318 patients. HSS Jrnl. 2018.
- Nimgade A, Sullivan M, Goldman R. Physiotherapy, steroid injections, or rest for lateral epicondylosis? What the evidence suggests. Pain Pract. 2005.
- Bisset L, Beller E, Jull G, Brooks P, Darnell R, Vicenzino B. Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial. BMJ. 2006.
- Coombes BK, Bisset L, Brooks P, Khan A, Vicenzino B. Effect of corticosteroid injection, physiotherapy, or both on clinical outcomes in patients with unilateral lateral epicondylalgia: a randomized controlled trial. JAMA. 2013.
