Подборка актуальных исследований по кардиологии. Выпуск 1
Как часто эмболия легочной артерии приводит к развитию синкопальных состояний?
Во всех учебниках по терапии написано, что характерным симптомом эмболии легочной артерии является обморок (синкопе). Однако именно этот вопрос вызывает жаркие дискуссии, по причине чего недавно был проведен анализ реестров пациентов из неотложных отделений США, Италии, Канады и Дании. Во всех центрах, принявших участие в исследовании, которое проводилось с 2000 по 2016 год, около 1,6 миллионов человек имели в анамнезе эпизод синкопального состояния, что и послужило причиной их обращения в больницу. По результатам исследования только лишь в 0,55 % случаев причиной синкопе пациента действительно являлась эмболия легочной артерии (95 % доверительный интервал (ДИ), 0,50–0,61 %).
В 2016 году в известном журнале NEJM было опубликовано исследование (PESIT), в котором также определялось количество случаев эмболии легочной артерии, симптомом которой являлось синкопальное состояние. Тогда оказалось, что по этой причине оказались госпитализированы 17 % пациентов из анализируемой группы. Авторы настоящего исследования предполагают, что такая разница может быть обусловлена различиями в методике проведения эксперимента. В рамках исследования PESIT ученые учитывали лишь госпитализированных в стационар пациентов с высоким риском развития эмболии.
По результатам исследования авторы сделали вывод, что в ходе дифференциальной диагностики заболевания, вызвавшего синкопе, в первую очередь необходимо исключить возможность неотложного состояния — эмболии легочной артерии, но при этом из-за ее низкой распространенности в данной группе пациентов (< 1 % всех пациентов с синкопе в анамнезе) следует избегать гипердиагностики и назначения неадекватной терапии.

Название исследования: Prevalence of Pulmonary Embolism in Patients With Syncope.
Авторы: Costantino et al.
Дата публикации: 29 января 2017 года.
Ссылка на исследование: http://dx.doi.org/10.1001/jamainternmed.2017.8175.
Стоит добавить, что новые клинические рекомендации по синкопе будут представлены на ежегодном конгрессе Европейской Ассоциации Кардиологов 18–20 марта в Барселоне. Самыми ожидаемыми докладами является представление исследования AXAFA-AFNET, в рамках которого исследовалось влияние апиксабана во время катетерной абляции, а также исследования MORE-CRT MPP, в котором сравнивается эффективность сердечной ресинхронизирующей терапии и технологии Multipoint-Pacing. Ученые также собираются представить доклад об исследовании BRUISE CONTROL о непрерывной терапии НОАК во время имплантации сердечных имплантатов.
Вирус гриппа провоцирует развитие инфаркта миокарда
Атеросклероз является воспалительным заболеванием артерий — это доказывают результаты многих клинических и экспериментальных исследований. Действительно, чаще всего отрыв атеросклеротических бляшек происходит именно после перенесенной инфекции. Ученые уже давно предполагали наличие связи между гриппозными инфекциями и возникновением острой ишемии миокарда, но лишь недавно было опубликовано соответствующее исследование — случай-контроль, в рамках которого были проанализированы данные 364 пациентов с инфарктом миокарда.
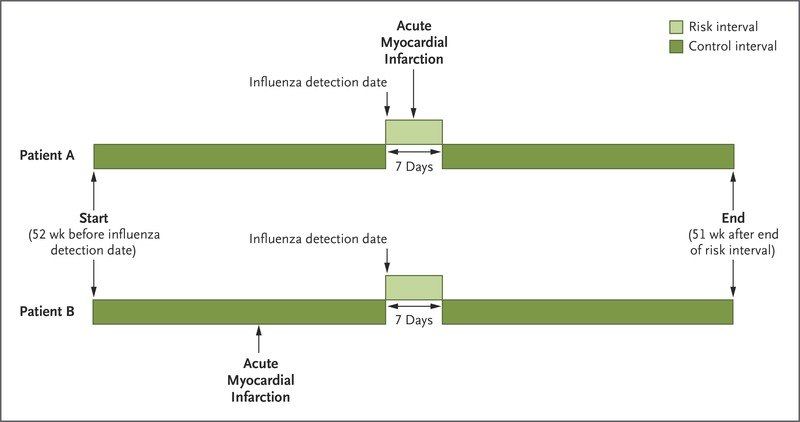
Ученых интересовало наличие лабораторно-химических маркеров присутствия вируса гриппа у этих пациентов. Все инфаркты при этом происходили в течение года после обнаружения маркеров вируса гриппа. В течение 7 дней после взятия пробы отделяемого дыхательных путей для скрининга инфекций происходило в 6 раз больше случаев инфаркта миокарда, чем в остальной период, особенно если возбудителем являлся вирус гриппа А (в 5,2 раза больше случаев инфаркта) и вирус гриппа В (в 10,1 раз больше случаев инфаркта). Это исследование особенно важно для группы пациентов, подверженных риску развития инфаркта миокарда, и еще раз подчеркивает важность вакцинации от вируса гриппа, а также необходимой госпитализации таких пациентов.
Название исследования: Acute Myocardial Infarction after Laboratory-Confirmed Influenza Infection.
Авторы: Kwong et al.
Дата публикации: 25 января 2018 года.
Ссылка на исследование: http://www.nejm.org/doi/10.1056/NEJMoa1702090.
Дифференциальная диагностика острого аортального синдрома
Острый аортальный синдром (ОАС) включает в себя такие патологии, как диссекция аорты, интрамуральная гематома аорты, прободающая язва аорты и разрыв аорты. Все эти неотложные состояния чаще всего сопровождаются неспецифическими симптомами, что только усложняет их диагностику.
В рамках интернационального мультицентрического исследования ADvlSED ученые проанализировали данные 1850 неотложных пациентов с подозрением на острый аортальный синдром, симптомы которого были оценены по шкале ADD-RS (Aortic Dissection Detection Risk Score), включающей в себя определение D-димеров в плазме крови. В рамках этой оценки особое внимание уделялось трем ключевым признакам, каждый из которых оценивается в один балл. Таким образом, сумма баллов может быть от 0 до 3 (Rogers с соавт., Circulation, 2011 г.). Тест на наличие D-димеров считался отрицательным при их концентрации < 500 нг/мл.
Пациенты с риском по шкале ADD-RS ≤ 1 и отрицательным анализом на D-димеры были меньше остальных подвержены риску развития ОАС (лишь у 3 из 924 пациентов действительно наблюдался АОС). Среди 113 пациентов с ADD-RS > 1 и отрицательным тестом на D-димеры АОС развился у 5-ти человек. Для данной группы пациентов рекомендуется использование дополнительных методов диагностики для визуализации (КТ- или МРТ-ангиография и/или ЭхоКГ). При положительном тесте на D-димеры даже при ADD-RS ≤ 1 у 105 из таких 585 пациентов наблюдался АОС.
Таким образом ученым удалось сделать вывод о пригодности оценки по шкале ADD-RS ≤ 1 и отрицательным тестом на D-димеры в качестве диагностического инструмента для анализа состояния пациентов с низким риском развития ОАС.
Название исследования: Diagnostic Accuracy of the Aortic Dissection Detection Risk Score plus D-Dimere for acute aortic syndrom.
Авторы: Nazerian et al.
Дата публикации: 13 октября 2017 года.
Ссылка на исследование: http://dx.doi.org/10.1161/CIRCULATIONAHA.117.029457.
Радиочастотная абляция в лечении мерцательной аритмии
Радиочастотная абляция (РЧА) оказывается эффективной в более 50 % случаев лечения мерцательной аритмии — к такому выводу пришла европейская ассоциация EHRA (European Heart Rhythm Association). В опубликованном анализе данных 3630 пациентов из Европы, Ближнего Востока и Северной Африки в 74 % случаев применение этого метода лечения не вызывало осложнений. При наблюдении за этой группой пациентов в течение от 3 до 12 месяцев после операции рецидива предсердной аритмии не происходило.
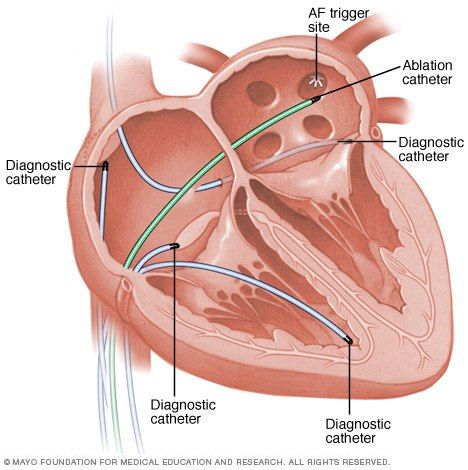
Обычно после проведения абляции пациентам, находящимся в группе риска развития ишемии головного мозга, назначают более двух антикоагулянтных препаратов. Однако в новом исследовании EHRA ученые заметили, что каждому четвертому пациенту из группы риска такая терапия не проводилась, а в трети всех случаев такая терапия проводилась, но это увеличивало риск развития кровотечений. Только в 60 % случаев пациенты после операции наблюдались у кардиолога, что обычно указано в рекомендациях. Также в течение нескольких суток после РЧА должна проводиться запись ЭКГ — это необходимо, чтобы убедиться в отсутствии рецидивов аритмии. Главный автор исследования, Dr. Elena Arbelo из испанского Национального Центра по исследованию сердечно-сосудистых заболеваний в Барселоне утверждает, что такое пренебрежение актуальными рекомендациями может приводить к серьезным последствиям (см. ниже).
Название исследования: Contemporary management of patients undergoing atrial fibrillation ablation: in-hospital and 1-year follow-up findings from the ESC-EHRA atrial fibrillation ablation long-term registry.
Авторы: Arbelo E, et al.
Дата публикации: 29 января 2017 года.
Ссылка на исследование: https://doi.org/10.1093/eurheartj/ehw564.
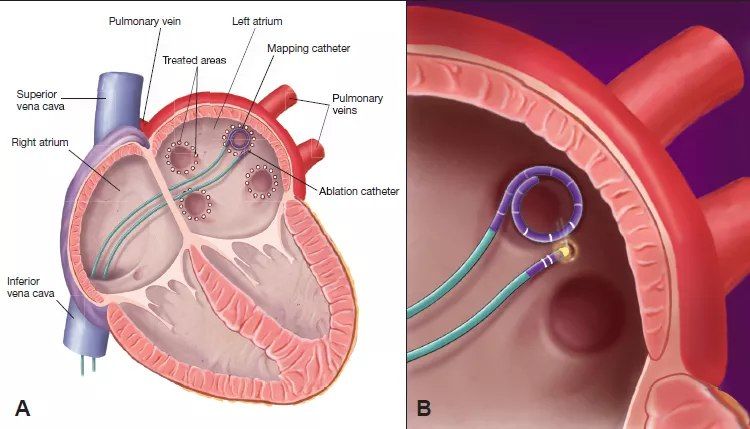
Ранее на 66-ой ежегодной научной сессии Американской коллегии кардиологов были представлены данные ретроспективного исследования пациентов, которым также проводилась РЧА. Всего были проанализированы данные 400 пациентов с персистирующей мерцательной аритмией. В 172 случаях после проведения РЧА рецидивы не наблюдались, однако у 161 пациента персистирующая мерцательная аритмия стала пароксизмальной. Более 200 пациентов принимали антикоагулянтные препараты в течение трех лет после абляции, в 174 случаев во время последнего наблюдения в рамках исследования ученые отмечали отказ пациентов от приема лекарственных средств. Главный автор исследования, David Callans из университета Пенсильвании, отмечает, что при отсутствии рецидивов мерцательной аритмии возможна отмена приема антикоагулянтных препаратов, однако этому должно предшествовать регулярное наблюдение у врача и ежедневный контроль пульса со стороны пациента. Отмена препаратов рекомендуется в первую очередь с целью предотвращения развития сильных кровотечений. Результаты исследования показывают, что в настоящее время для изучения этого вопроса рекомендуется проведение новых крупных РКИ, так как на данный момент все еще отсутствует доказательная база и рекомендации для отдельных групп пациентов — https://goo.gl/SqsxJr.
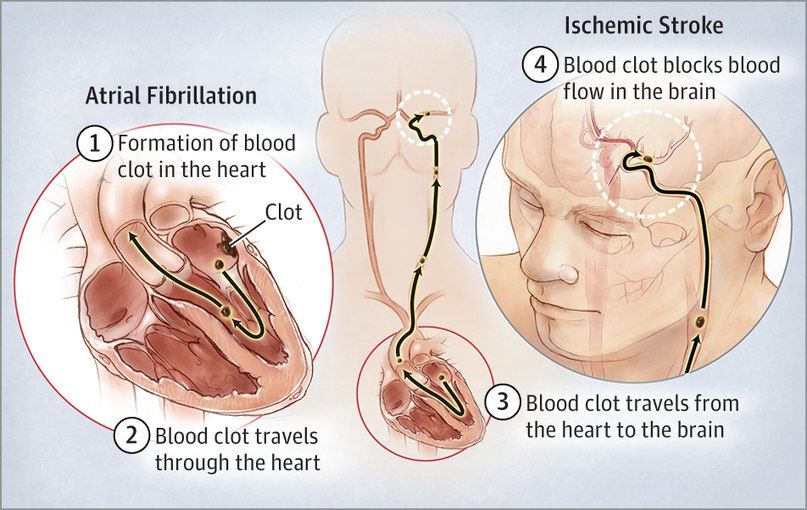
Другое исследование 2017 года, опубликованное в JAMA, напротив, показало, что в группе пациентов, подверженных риску развития инсульта, антикоагулянтные препараты назначаются все реже. В рамках данного исследования были проанализированы данные 94 474 пациентов с мерцательной аритмией, госпитализированных по причине острой ишемии головного мозга. 85 % пациентов на момент госпитализации не принимали антикоагулянтных препаратов, а в 30 % случаев им также не проводилась и антитромботическая профилактика. Только лишь 7,6 % пациентов регулярно принимали варфарин, а 8,8 % — НОАК. В 40 % случаев проводилась монотерапия ингибиторами агрегации тромбоцитов. Терапевтическая антикоагуляция была ассоциирована с меньшим риском развития инсульта средней и высокой степени тяжести и более низким уровнем смертности в результате инсульта. Наличие у пациента мерцательной аритмии повышает риск развития инсульта в 4–5 раз и является причиной 10–15 % всех ишемических инсультов.
Название исследования: Association of Preceding Antithrombotic Treatment With Acute Ischemic Stroke Severity and In-Hospital Outcomes Among Patients With Atrial Fibrillation.
Авторы: Xian Y, et al.
Дата публикации: 14 марта 2017 года.
Ссылка на исследование: https://doi.org/10.1001/jama.2017.1371.
Мерцательная аритмия, антикоагулянтная терапия и деменция
В терапии пациентов с мерцательной аритмией и высоким риском развития инсульта и системной эмболии часто применяют антикоагулянтные препараты. Самым распространенным осложнением их приема является развитие кровотечений. Проведенные в прошлом исследования показали, что у пациентов с мерцательной аритмией также высок риск развития деменции. До сих пор неясным оставался вопрос, приводит ли прием антикоагулянтов к нарушению когнитивных функций (из-за микрокровотечений в паренхиму мозговых тканей), или же, наоборот, предотвращает их (из-за снижения количества ишемических микроэмболизаций сосудов). Шведское исследование, в котором участвовало 444 106 пациентов с мерцательной аритмией, показало, что риск развития деменции снижался на 29 % при приеме антикоагулянтных препаратов с момента начала исследования, и на 48 % — при их продолжительном приеме. При этом ученым не удалось обнаружить разницу в приеме варфарина или НОАК. При этом стоит отметить, что использование варфарина оказалось ассоциировано с меньшим колебанием INR.
Название исследования: Less dementia with oral anticoagulation in atrial fibrillation.
Авторы: Friberg et al.
Дата публикации: 7 февраля 2018 года.
Ссылка на исследование: https://doi.org/10.1093/eurheartj/ehx579.
Ангиотензин II при шоке
La Jolla Pharmaceutical Company в конце 2017 года анонсировала новый препарат для повышения давления при септическом и других видах шока. Согласно пресс-релизу FDA, его можно будет купить в США уже в марте 2018 года. Применяющиеся в настоящее время вазопрессорные препараты имеют множество недостатков и подвергаются постоянной критике, что дало ученым идею о необходимости разработки новых препаратов. В результате исследования ATHOS-3 была доказана эффективность ангиотензина II при шоковых состояниях. В 80,7 % случаев причиной шока являлся сепсис. В рамках данного исследования ученые провели анализ данных 321 пациента (медиана возраста — 64 года, 61 % — мужчины). Все пациенты на момент начала наблюдения находились в вазодилататорном шоке, а их состояние не улучшилось после введения классических сосудосуживающих препаратов в дозировке более чем 0,2 мкг/кг в минуту (норадреналин). В дополнение к стандартной терапии более чем половина пациентов (163 человека) получила дозу нового препарата. В первую очередь ученых интересовал уровень артериального давления спустя 3 часа после введения препарата. Повышением давления считался его подъем до 75 мм рт. ст. и выше или увеличение среднего АД на 10 мм рт. ст. Вторично ученые оценивали состояние внутренних органов по шкале SOFA (Sequential Organ Failure Assessment) в течение 48 часов после начала наблюдения.
Повышение давления в группе, получавшей ангиотензин II, наблюдалось в 69,9% случаев по сравнению с плацебо-группой, в которой давление повысилось только у 23,4% испытуемых (OШ = 7,95). Оценка по шкале SOFA также была более высокой в группе ангиотензина II (–1,75), чем в группе плацебо (–1,28).
Название исследования: ATHOS-3: Angiotensin II may increase BP in patients with vasodilatory shock.
Авторы: Khanna A, et al.
Дата публикации: 31 мая 2017 года.
Ссылка на исследование: https://doi.org/10.1056/NEJMoa1704154.
НОАК после инфаркта миокарда с подъемом сегмента ST (STEMI)
В рамках вторичной профилактики ОКС с целью предупреждения тромбоза чаще всего назначают антиагреганты и прямые оральные антикоагулянты. По результатам нового мета-анализа, эффект терапии прямыми оральными антикоагулянтами (НОАК) напрямую зависит от вида инфаркта.
Данный мета-анализ включает в себя шесть исследований препаратов апиксабан, ривароксабан и дабигатран. В общей сложности в них приняло участие почти 30 000 пациентов, поступивших в стационар с ОКС (14 580 c STEMI и 15 036 c NSTEMI), средний возраст которых составил 63 года. В целом прием двойной терапии снижал риск развития осложнений (ОШ: 0,85) по сравнению с группой, принимавшей только лишь антиагреганты. Однако такая терапия повышает риск развития кровотечений (ОШ: 3,17). Особенно этому оказались подвержены пациенты со STEMI (ОШ: 3,45), для сравнения — данные пациентов с NSTEMI (ОШ: 2,19). Однако при прогнозировании статистически значимая выгода отмечалась только для пациентов с STEMI (ОШ: 0,76), чего нельзя сказать о пациентах с NSTEMI (ОШ: 0,92; 95 % ДИ, 0,78–1,09; P = 0,36). Таким образом, данный мета-анализ заставляет задуматься о пересмотре рекомендаций по назначению терапии после инфаркта миокарда в зависимости от его типа. Двойная терапия улучшает прогноз после инфаркта миокарда с подъемом сегмента ST, но, хоть риск развития ишемических патологий и снижается, увеличивается вероятность развития кровотечений. У пациентов с NSTEMI дополнительный прием ДОАК чаще приводит к сильным кровотечениям, снижая риск развития ишемии лишь незначительно.
Название исследования: Direct Oral Anticoagulants in Addition to Antiplatelet Therapy for Secondary Prevention After Acute Coronary Syndromes.
Авторы: Chiarito M, et al.
Дата публикации: 7 февраля 2018 года.
Ссылка на исследование: https://doi.org/10.1001/jamacardio.2017.5306.
Миф о «хорошем» холестерине
На курсах биохимии всем нам рассказывали о гипотезе «хорошего» холестерина, транспорт которого проводится с помощью ЛПВП. Многие РКИ уже доказали влияние полиморфизма гена, отвечающего за уровень ЛПВП в плазме крови, на число заболеваний со стороны ССС. Однако при анализе данных различных исследований часто встречались пациенты, которые, несмотря на высокий уровень ЛПВП, были подвержены развитию ССЗ. Ученых насторожила нелинейная взаимосвязь между уровнем заболеваемости и концентрацией ЛПВП в плазме крови. Кривая скорее оказалась U-образной (наиболее высокий уровень риска развития ССЗ — при очень высоком и очень низком уровне ЛПВП). Такая взаимосвязь прослеживалась в отдельных группах пациентов, что и послужило толчком для проведения исследований Health Survey for England и Scottish Health Survey, в рамках которых ученые проанализировали данные 37 059 пациентов в возрасте 57,7 ± 11,9 лет. И эта гипотеза подтвердилась: высокая смертность оказалось ассоциирована с очень низким и очень высоким уровнем ЛПВП-холестерина. Удивительным оказался тот факт, что высокая смертность при высоком уровне ЛПВП не была следствием ССЗ. Эти исследования в очередной раз доказали, что цель первичной и вторичной профилактики ССЗ состоит именно в снижении уровня ЛПНП, а высокий уровень ЛПВП при высоком уровне ЛПНП не является причиной отказа от терапии для снижения общего холестерина.
Название исследования: High-Density Lipoprotein Cholesterol and Mortality. Too Much of a Good Thing?
Авторы: Hamar et al.
Дата публикации: 11 января 2018 года.
Ссылка на исследование: https://doi.org/10.1161/ATVBAHA.117.310587.
Послеоперационный инсульт при открытом овальном окне
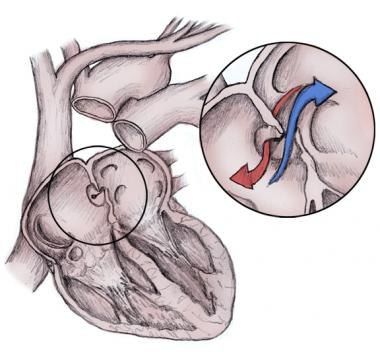
У 25 % всех людей наблюдается персистирующее овальное окно во время приема Вальсавы, через которое кровь из правого предсердия попадает в левое предсердие. Недавно опубликованное исследование показало, что перкутанное закрытие овального окна помогает избежать повторного послеоперационного инсульта вследствие эмболии. Обычно персистирующее овальное окно не приводит к гемодинамическим нарушениям. В настоящем исследовании приняли участие 150 000 пациентов, из которых у 1 % (1540 человек) наблюдалось открытое овальное окно. В этой группе риск развития инсульта в течение месяца после хирургического вмешательства был в 2,8 раза больше, чем у остальных. В этой группе пациентов наблюдалась также большая площадь инфаркта и более частое развитие неврологических дефицитов вследствие самого инсульта. Однако в исследовании ученые не учли, что только лишь часть пациентов была перед хирургическим вмешательством кардиологически обследована с помощью трансэзофагеальной ЭКГ. Возможно эта группа пациентов в целом была менее здоровой, что и привело к более тяжелому течению послеоперационного периода. Поэтому авторы рекомендуют проведение новых РКИ с целью выяснить прямую взаимосвязь между персистирующим овальным окном и риском развития пре- и послеоперационного инсульта. Эти данные могут в дальнейшем помочь в составлении рекомендаций касательно антикоагулянтной терапии в данной группе риска.
Название исследования: Association of preoperatively diagnosed patent foramen ovale with perioperative ischemic stroke.
Авторы: Ng et al.
Дата публикации: 6 февраля 2018 года.
Ссылка на исследование: http://doi.org/10.1001/jama.2017.21899.
Спорт и сердечная недостаточность: никогда не поздно начать
Среди всех заболеваний ССС сердечная недостаточность (СН) занимает особое положение из-за постоянно увеличивающихся экономических затрат на ее лечение. Уже доказано, что регулярные занятия спортом снижают риск развития СН. До сих пор не было известно, имеет ли смысл начинать заниматься спортом представителям старшего поколения. В настоящем проспективном исследовании ARIC (Atherosclerosis Risk in Communities) приняло участие 11 351 пробандов без имеющихся сердечно-сосудистых заболеваний. Ученые рекомендовали участникам интенсивные занятия спортом более 75 минут в неделю или же тренировки с умеренной нагрузкой более 150 минут в неделю. С помощью регрессии Кокса ученые провели анализ активности пробандов с течением времени. Спустя 6 лет после старта эксперимента 42 % 60-летних участников все еще продолжали соблюдать врачебные рекомендации. В течение 19 лет наблюдений ученые в целом зафиксировали 1750 случаев возникновения осложнений со стороны ССС, из которых 1693 привели к госпитализации пациентов и 57 — к смерти по причине сердечной недостаточности. Среди тех, кто в течение 6 лет соблюдал рекомендации врача, риск развития сердечной недостаточности был минимален. Он также снизился и для тех, кто на момент начала эксперимента особо спортом не занимался, но все шесть лет соблюдал рекомендации. Бег в течение 30 минут 4 раза в неделю помог снизить риск развития сердечной недостаточности на 11 %. В случае усиленной нагрузки, такой как, например, езда на велосипеде в течение 30 минут 4 раза в неделю, риск снизился на 21 %. Несмотря на знание о том, что соблюдение полученных рекомендаций значительно снижает риск развития СН, лишь менее чем половина участников продолжала их придерживаться.

Название исследования: Six-Year Changes in Physical Activity and the Risk of Incident Heart Failure: The Atherosclerosis Risk in Communities (ARIC) Study.
Авторы: Florido et al.
Дата публикации: 31 января 2018 года.
Ссылка на исследование: https://doi.org/10.1161/CIRCULATIONAHA.117.030226.
PCSK9-ингибиторы: новая надежда
Скоро на съезде американской коллегии кардиологов в Орландо будут представлены долгожданные результаты исследования ODYSSEY. Исходя из гипотезы о позитивном влиянии снижения ЛПНП-С в плазме крови, ученые протестировали препарат алирокумаб, являющийся моноклональным антителом к PCSK9.
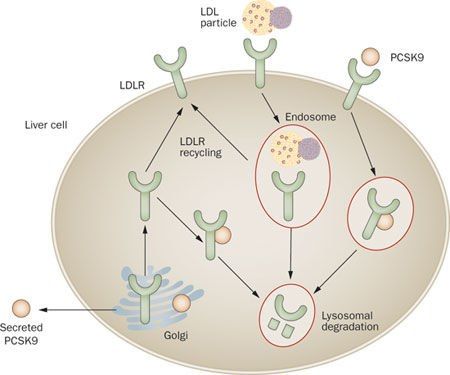
Его конкурентом в данной области считается эволокумаб, прошедший испытания в исследовании FOURIER. Результаты последнего вышли неоднозначными: количество осложнений, действительно, статистически значимо снизилось, но его применение оказалось экономически невыгодным. Оборот от продаж алирокумаба составил 195 млн. (из них 131 млн. долларов приходится на долю США), а эволокумаба — 319 млн. долларов (225 млн. долларов на долю США). В FOURIER приняли участие 27 564 пациента с различными заболеваниями ССС и концентрацией ЛПНП в плазме крови выше 70 мг/дл, уже принимающих статины. Концентрация ЛПНП-С в группе, принимавшей эволокумаб, снизилась на 60 % — с 92 до 30 мг/дл. Относительное снижение риска развития осложнений со стороны ССС по сравнению с плацебо-группой оказалось значительным и составило 15 % (абсолютное снижение — 1,5 %, с 11,3 до 9,8 %). При приеме эволокумаба ученые наблюдали снижение риска возникновения инфаркта (с 4,6 до 3,4 %) и инсульта (с 1,9 до 1,5 %). Однако ученые не смогли обнаружить разницу в смертности (общей и от сердечно-сосудистых заболеваний) между двумя группами. Кардиологическое сообщество тогда описало результаты данного исследования как сомнительные и незначительные, учитывая значительные затраты.
Методика проведения нового исследования ODYSSEY весьма похожа на FOURIER, но есть и отличия. Длительность FOURIER составила два года (количество участников — около 27 000 человек). Ученые предполагают, что такая длительность эксперимента не дала возможности сделать полноценные выводы о долгосрочном влиянии препарата. В рамках ODYSSEY ученые намерены обработать данные 18 000 пациентов, наблюдая их на протяжении уже трех лет, что дает этому исследованию преимущество. В отличие от FOURIER, в рамках ODYSSEY пациенты не принимали одинаковую дозу алирокумаба на протяжении всего времени наблюдения. Если концентрация ЛПНП-С в их крови так и не достигала отметки ниже 50 мг/дл, дозу увеличивали. Стоит отметить, что в исследовании ODYSSEY принимают участие только пациенты с высоким риском развития осложнений со стороны ССС, в то время как участники FOURIER уже проходили интенсивный курс терапии статинами.
За ходом конференции и результатами можно будет наблюдать по ссылке — https://accscientificsession.acc.org/.
Острый коронарный синдром и хроническая болезнь почек
Известно, что при хронической почечной недостаточности (ХПН) повышается риск развития сердечно-сосудистых заболеваний. В диагностике острого коронарного синдрома (ОКС) основным лабораторным параметром является тропонин, интерпретация значений которого может быть неоднозначной в случае снижения работы почек. В настоящем британском исследовании были обработаны данные 4726 пациентов, которые поступили в больницу с болями за градиной. Среди них были как пациенты с нормальной, так и с нарушенной работой почек (в данном случае такими считались пациенты со скоростью клубочковой фильтрации < 60 мл/мин/1,73 м²). Ученых интересовала интерпретация результатов анализа крови и точность диагностики инфаркта миокарда у больных с ХПН. Подробнее о лабораторной диагностика инфаркта миокарда можно прочитать в нашем материале здесь — https://goo.gl/xWhx64. Низкий уровень тропонина I <5 нг/л в результатах анализов настоящего исследования определялся в 17 % случаях у больных с почечной недостаточностью, в то время как у пациентов с нормальной работой почек - в 56 % случаях. Эти группы пациентов оказались в низкой группе риска.Только лишь в 0,3 % случаях несмотря на низкий уровень тропонина в плазме крови больных ХПБ причиной ОКС являлся инфаркт. Таким образом, можно сказать, что уровень тропонина I <5 нг/л является надежным маркером отсутствия инфаркта миокарда даже у пациентов с ХПБ. При дальнейшем анализе данных пациентов выяснилось, что специфичность теста у больных с ХПН оказалась ниже, чем у остальных (70 % и 95 % соответственно). Таким образом ученым удалось официально подтвердить уже давно известный клинический факт, что при анализе крови необходимо всегда учитывать и почечную функцию.

Название исследования: High sensitivity cardiac troponin and the risk stratification of patients with renal impairment presenting with suspected acute coronary syndrome
Авторы: Miller-Hodges et al.
Дата публикации: 30 января 2018 года.
Ссылка на исследование: https://dx.doi.org/10.1161/CIRCULATIONAHA.117.030320.