ASIT. Часть 1.
В лечении заболеваний с патологически измененным иммунным ответом (например, аллергических и аутоиммунных) преобладают методы, не решающие проблему полностью. Иммуносупрессивная терапия (гормоны или цитостатики) сопровождается значительными побочными эффектами. Симптоматическое лечение не влияет на сущность патологического процесса, просто облегчает его течение. Поэтому ведутся поиски более направленного воздействия на иммунную систему.
Антиген (аллерген) специфическая иммунотерапия (ASIT) — это совокупность методик, нацеленных на определенный антиген (аллерген), связанный с развитием патологии.
В чем суть этого метода лечения? В свойства иммунной системы, помимо формирования иммунных ответов на различные антигены, входит развитие иммунологической толерантности к определенным структурам, таких как аутоантигены или пищевые антигены, для предотвращения нежелательных иммунных реакций. ASIT использует это свойство для устранения прогрессирования аллергии или аутоиммунных заболеваний, развивая направленную иммунотолерантность к определенному антигену, не приводя к общей иммуносупрессии.
Как работает ASIT?
В нормальных условиях представление антигена с помощью антигенпрезентирующих клеток (АПК) для инициации иммунного ответа должно сопровождаться костимуляцией, т. е. наличием дополнительных активаторов (к примеру, молекул CD80/86 на АПК). Если таких нет или их небольшое количество, то Т-лимфоциты, распознающие антиген, переходят к анергии (состояние, обратное активации), апоптозу или дифференцируются в регуляторные клетки Treg. Таким образом поддерживается иммунологическая толерантность на аутоантигены, которых АПК представляют намного больше, чем чужеродных молекул, для предотвращения аутоиммунитета. Кроме того, существует популяция толерогенных АПК (к примеру, толерогенные дендритные клетки), которые представляют антигены, а также синтезируют противовоспалительные цитокины TGF-β и IL-10. Такое представление ведет к образованию CD25+Foxp3+Treg и других представителей группы регуляторных клеток — Tr1. Эти клетки также продуцируют TGF-β и IL-10, и имеют на своей поверхности иммуносупрессивные молекулы PD-1 и CTLA-4. Все вышеперечисленные иммунные факторы приводят к антигенспецифичной иммуносупрессии, ведь в Treg превращаются клетки, распознающие определенный антиген, и действуют они в отношении таких же антигенспецифичных Т-лимфоцитов.
Для терапии аллергических заболеваний имеет важное значение еще один механизм. Развитие аллергических реакций связано с ответом Т-хелперов 2 типа (Th2). Th2 посредством синтеза цитокинов (IL-4, IL-5, IL-9, IL-13) активируют В-лимфоциты и усиливают синтез IgE, что и дает начало аллергическому процессу. Другая группа лимфоцитов, Т-хелперы 1 типа (Th1) проявляют антагонизм в отношении Th2, снижая их численность с помощью синтеза IFN-γ. Также IFN-γ переключает синтез Ig на IgG тип, что приводит к снижению IgE. Из этого следует, что смещение баланса Th1/Th2 в сторону Th1 приводит к снижению аллергических реакций, что подтверждается на практике. АПК могут способствовать такому смещению, к примеру, за счет синтеза IL-12, что направляет дифференцировку T-лимфоцитов в Th1. Увеличение популяции антиген (аллерген) специфичных Th1 уменьшает популяцию Th2, в том числе и специфичных к аллергену (чувствительные к антигену T-лимфоциты переходят в Th1, а не в Th2). Такой антагонизм также используется в ASIT, что в сочетании с формированием определенных Treg, подавляющих чувствительные к аллергену Т-клетки, приводит к снижению аллергических ответов. Иными словами, суть ASIT состоит в специфическом воздействии на АПК, дабы наделить их свойствами формирования толерогенных популяций Т-клеток. Также возможно с помощью все тех же АПК повлиять на отношения между антагонистическими группами иммунных клеток, усиливая одну, чтобы ослабить другую.
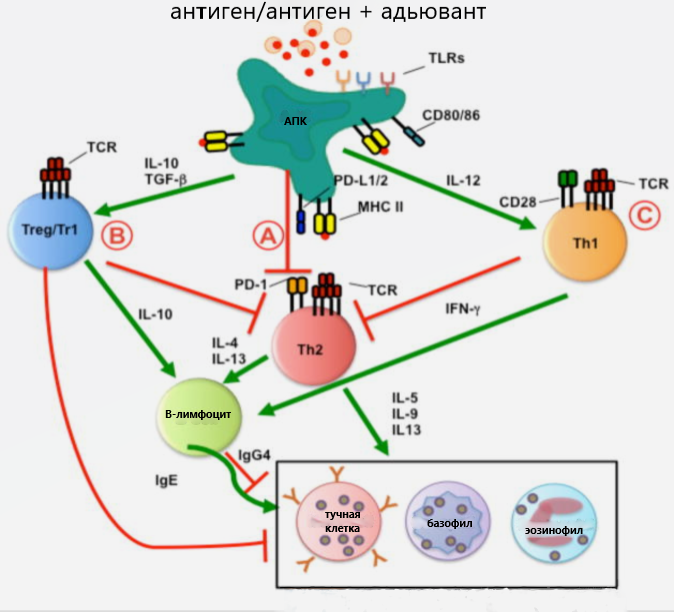
A. В отсутствие положительной костимуляции и/или при отрицательной костимуляции через PD-L1 / 2, аллергенспецифичные эффекторные клетки Th2 переходят к анергии или апоптозу. Также ASIT приводит к индукции и расширению клеток Treg, Tr1 и Th1 с помощью AПК, продуцирующих IL-10, TGF-β и IL-12, соответственно.
B. Treg подавляют эффекторные клетки, такие как тучные клетки, базофилы и эозинофилы как прямо, так и опосредованно посредством подавления Th2-клеток и индукции продуцирующих IgG4 B-клеток.
C. Th1 клетки продуцируют IFN-γ, который ингибирует дифференцировку Th2 клеток и индуцирует переключение В-клеток на синтез IgG, уменьшая IgE.
Методы ASIT
Для воздействия на АПК применяются различные методики. Самая простая — это введение антигена (аллергена) по определенным схемам в течении некоторого времени в возрастающих концентрациях. Данный метод используется для терапии различных аллергических состояний. Дозировка антигена и длительность проведения процедуры зависит от многих факторов: свойств самого аллергена, путей введения, наличия или отсутствия адъюванта. Подробнее различные методики, в том числе и находящиеся в стадии разработки, будут рассмотрены в следующей статье: «ASIT. Часть 2». Уже давно известно, что низкие дозы антигена могут вызывать развитие иммунотолерантности. Вероятно также, что повышающиеся со временем дозы антигена стимулируют выработку IL-12 дендритными клетками (главные АПК в организме человека), что приводит к увеличению Th1 и уменьшению Th2. Подкожное введение антигена — единственный метод ASIT, который одобрен FDA (food and drug administration) в настоящее время. Однако, такая методика не лишена недостатков: длительные курсы лечения (до 3 лет) и вероятные побочные эффекты в виде различных аллергических реакций (вплоть до анафилаксии). Другие методики ASIT призваны нивелировать эти недостатки.
Иная ситуация была продемонстрирована для терапии аутоиммунных заболеваний. На данной группе патологий схема введения постепенно увеличивающихся доз антигена демонстрировала минимальный клинический эффект. Вероятно, дисфункция иммунитета при аутоиммунных заболеваниях препятствует развитию толерантности, а переключение между Th1 и Th2 в данном случае не предоставляет супрессии аутоиммунитета, так как во многих случаях оба звена вовлечены в патологический процесс. Следовательно, необходимы более эффективные методы получения толерогенных АПК. Так зародилась антиген-адьювантная иммунотерапия, улучшенная методика ASIT. Суть ее заключается в следующем. Адъюванты — вещества, которые усиливают иммунный ответ. Однако индукция толерантности также является активным иммунным процессом, что можно обозначить как толерогенный иммунный ответ. Поэтому стали выделять адъюванты, усиливающие иммунотолерантность. Такие вещества при совместном введении с антигеном воздействуют на АПК, обеспечивая формирование толерогенного фенотипа антигенпредставляющих клеток. Более подробно о различных методиках комбинированной антиген-адъювантной ASIT будет изложено в третьей статье данного цикла: «ASIT. Часть 3».
Таким образом, ASIT является более направленным видом иммунотерапии, который не только непосредственно воздействует на патологические механизмы, но и восстанавливает нормальную деятельность иммунной системы за счет подавления исключительно патологически-реактивных клонов. Таргетная иммунотерапия в будущем позволит эффективнее лечить заболевания с нарушением деятельности иммунной системы.
В следующих частях будут рассмотрены различные методики ASIT, их преимущества, недостатки и перспективы развития.
Источники
- Smarr C. B., Bryce P. J., Miller S. D. Antigen-specific tolerance in immunotherapy of Th2-associated allergic diseases //Critical Reviews™ in Immunology. – 2013. – Т. 33. – №. 5.
- Northrup L. et al. Combining antigen and immunomodulators: Emerging trends in antigen-specific immunotherapy for autoimmunity //Advanced drug delivery reviews. – 2016. – Т. 98. – С. 86-98.
