Прогрессирующий супрануклеарный парез
Прогрессирующий супрануклеарный парез (ПСП) известен также под названиями прогрессирующий супрануклеарный парез взора (ПСПВ), синдром Стила-Ричардсона-Ольшевского.
ПСП относится к редким нейродегенеративным заболеваниям — примерно 6 из 100 000 человек имеют данное заболевание. Как правило, симптомы заболевания проявляются после 60 лет, но в редких случаях могут возникнуть и раньше.
ПСП был впервые описан в 1964 году на основе небольшой серии клинических случаев как быстро прогрессирующее нейродегенеративное заболевание, основными особенностями которого являются вертикальный супрануклеарный парез взора и гибель нервных клеток, в основном в стволе мозга. В настоящий момент благодаря интенсивным исследованиям понимание ПСП изменилось. Сейчас ПСП определяют как таупатию — агрегацию тау-протеина, ассоциированного с микротрубочками. Агрегация тау-протеина вызывает тау-иммунореактивные повреждения тканей базальных ганглиев, промежуточного мозга, ствола мозга и мозжечка, редко — неокортекса. Достоверная диагностика ПСП возможна при нейропатологическом исследовании.
Первоначально ПСП был классифицирован как Паркинсон-плюс синдром. Сейчас ПСП включают в заболевания, ассоциированные с фронтотемпоральной деменцией, на основе наличия тау-патологии и вовлеченности фронтальных отделов мозга.
ПСП является сложным клиническим синдромом. Первым проявлением в большинстве случаев является постуральная неустойчивость и падения, вскоре после первых симптомов у многих пациентов появляются поведенческие нарушения, брадикинезия, широкий спектр глазных моторных дефектов, лицевые спазмы, бессонница, спастическая/атаксическая дизартрия. Менее распространенные симптомы — психоз, депрессия, апраксия, дистония, тремор. Разнообразие симптомов обуславливает сложности при диагностике ПСП.
На основе анализа клинических и патологических черт выделяют три основных варианта ПСП:
- типичный (описан ниже);
- атипичный с преобладающими симптомами поражения корковых отделов мозга — фронтотемпоральная деменция, кортикобазальный синдром и апраксия речи;
- атипичный с преобладающими симптомами поражения подкорковых ядер (бледного шара (globus pallidus), подталамического ядра Льюиса (nucleus subthalamicus) и черной субстанции (substantia nigra)) — паркинсонизм (отвечающий на лечение леводопой), акинезия.
Диагностика
При клинической диагностике ПСП широко используются критерии, предложенные в 1996 году Американским Национальным институтом неврологических расстройств и инсульта (NINDS) и Сообществом ПСП (SPSP).
Диагностические критерии NINDS-SPSP
Выделяют три степени уверенности в заболевании (низкая, средняя, высокая).
I. Основные критерии включения

II. Дополнительные критерии включения
- симметричная акинезия или ригидность;
- аномальное положение шеи, особенно ретроколлис;
- слабый или отсутствие ответа на терапию леводопой;
- дисфагия и дизартрия с ранним началом;
- раннее начало когнитивных нарушений, в том числе апатия, нарушения абстрактного мышления, снижение беглости речи, синдром лобной доли.
III. Критерии исключения
- энцефалит в анамнезе;
- синдром чужой конечности, фокальная фронтальная или темпоропариетальная атрофия;
- галлюцинации, не связанные с дофаминергической терапией;
- деменция альцгеймеровского типа (амнезия, афазия, агнозия);
- выраженные симптомы поражения мозжечка или необъясненная гипотензия и расстройство мочеиспускания;
- ассиметричное проявление паркинсонизма, например, брадикинезия;
- нейровизуализационные данные, указывающие на структурные нарушения иной этиологии, например, инфаркт на уровне базальных ганглиев или ствола головоного мозга, атрофия.
В 2017 году Международное сообщество паркинсонизма и двигательных расстройств выпустило новые диагностические критерии ПСП (MDS-PSP), включающие разные фенотипы.
Критерии MDS-PSP основываются на оценке 4 групп симптомов: окуломоторная дисфункция [О], постуральная неустойчивость [П], акинезия [А], когнитивная дисфункция [К]. В каждой группе выделяют 3 типичных симптома, соответствующих степени вероятности ПСП (уверенности в диагнозе): 1 — высокая, 2 — средняя, 3 — низкая вероятность.
I. Основные критерии диагностики
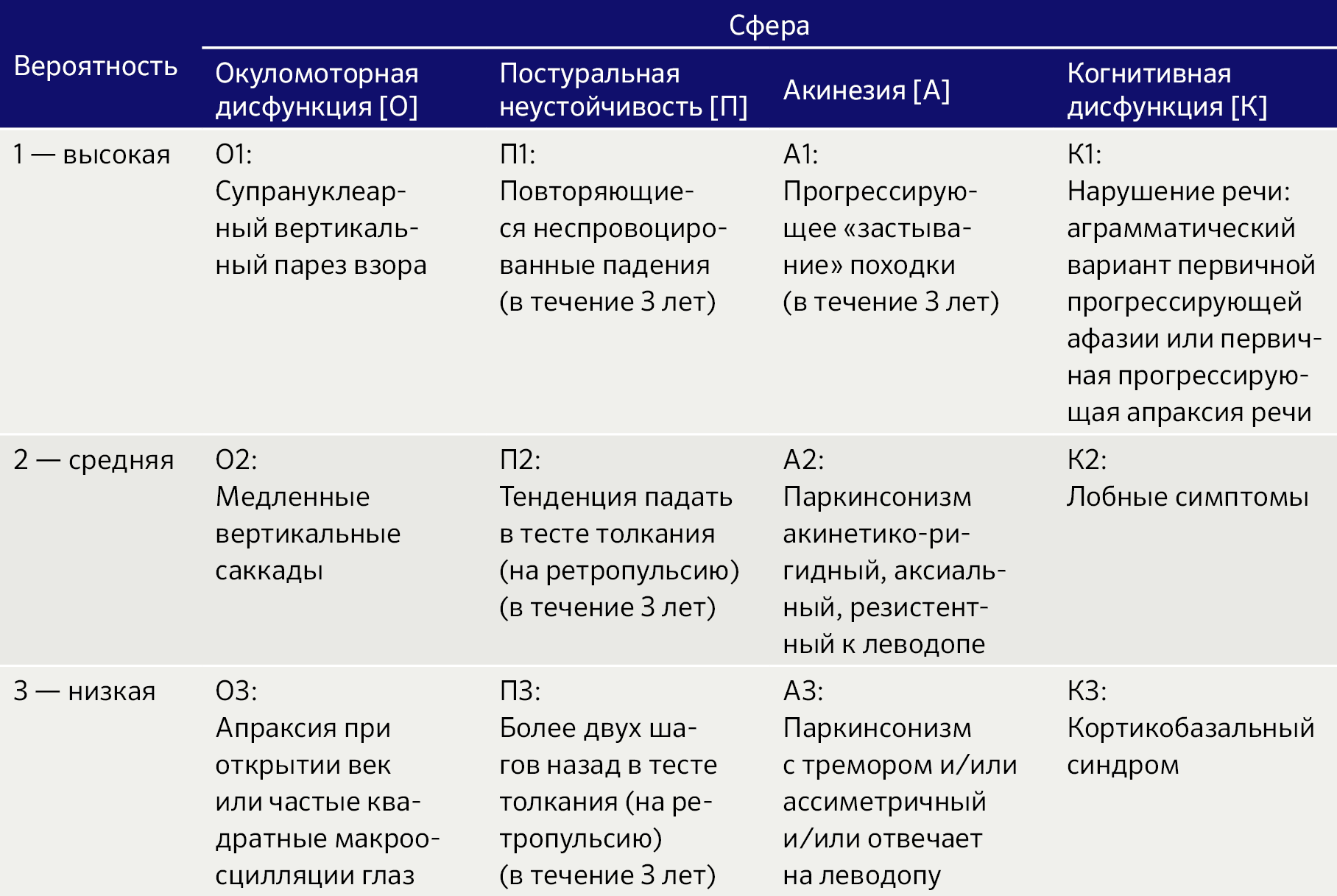
II. Дополнительные критерии диагностики
Клинические:
- резистентность к леводопе;
- гипокинезия, спастическая дизартрия;
- дисфагия;
- фотофобия.
Нейровизуализация:
- преимущественная атрофия среднего мозга или гипометаболизм;
- дегенерация постсинаптических дофаминергических нейронов в стриатуме.
III. Необходима дифференциальная диагностика со следующими состояниями:

Нейровизуализационные данные
Типичные знаки на структурной МРТ:
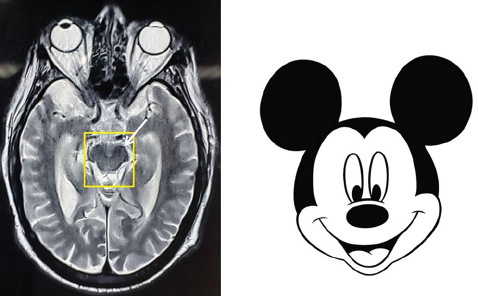
– «Микки Маус» на аксиальном Т2-взвешенном изображении (атрофия покрышки среднего мозга при относительной сохранности крыши среднего мозга (четверохолмия) и ножек мозга);
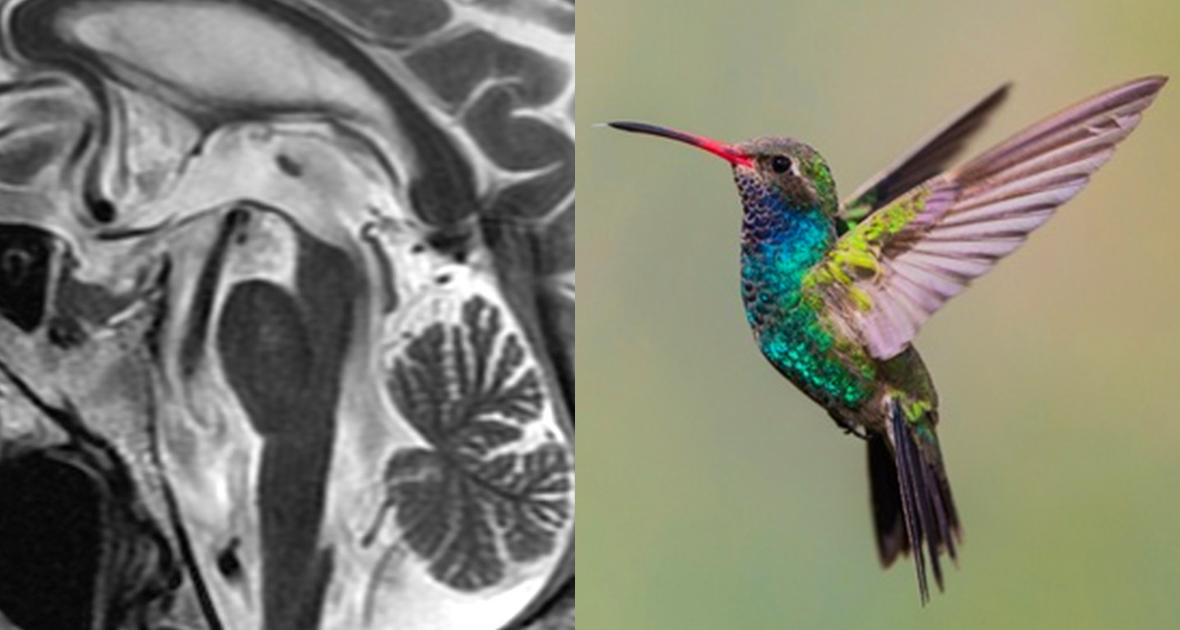
– «Колибри» / «пингвин» на сагиттальном Т2-взвешенном изображении (атрофия покрышки среднего мозга и расширение межножковой цистерны при сохранности моста мозга);
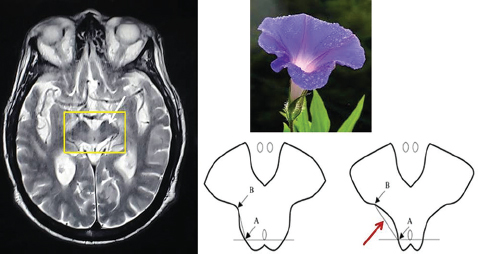
– «Вьюнок» («Утренняя слава», «Morning glory») на аксиальном Т2-взвешенном изображении (покрышка среднего мозга вогнута в латеральной части).
Лечение
На данный момент не существует эффективного лечения ПСП, однако доступны методы купирования симптомов заболевания. Антипаркинсонические препараты (ropinirole) имеют ограниченную эффективность. Улучшение симптомов постуральной неустойчивости в ответ на леводопу наблюдается у некоторых пациентов, однако эффект минимален и непродолжителен. Современные исследования препаратов для лечения ПСП сосредоточены на удалении аномального тау-протеина или предотвращении его накопления.
Для облегчения симптомов ПСП широко применяются немедикаментозные средства. Наиболее распространенноые — приспособления, помогающие ходить, или инвалидные кресла в тяжелых случаях. Эффективность глубокой стимуляции мозга и других хирургических процедур, показанных при болезни Паркинсона, не доказана.
Гастростомия показана при невозможности глотать самостоятельно или риске удушья.
Прогноз
Заболевание прогрессирует, вызывая существенную инвалидизацию в течение 3–5 лет с момента начала заболевания. Заболевание связано с рядом осложнений: пневмония, травмы головы, переломы. Наиболее распространенная причина смерти — пневмония. При учете медицинских потребностей пациента, продолжительность жизни составляет 10 и более лет с момента появления первых симптомов.
Источники
- Hoglinger G.U., et.al. (2017). Clinical Diagnosis of Progressive Supranuclear Palsy: The Movement Disorder Society Criteria. Mov Disord. 32(6): 853–864.
- Litvan I., et.al. (1996). Clinical research criteria for the diagnosis of progressive supranuclear palsy (Steele-Richardson-Olszewski syndrome): Report of the NINDS-SPSP International Workshop. Neurology, 47(1): 1–9.
- Jalal M.J., et.al. (2017). 'Humming bird sign', 'Mickey Mouse sign', and 'morning glory sign' in progressive supranuclear palsy. Menoufia Med. J., 30(1): 325–326.
