Клеточная терапия в гепатологии

Важным методом терапии терминальных стадий течения множества заболеваний печени все еще остается трансплантация органа или его части. Недостаточное количество донорского материала и специфика применения аллогенного компонента (вопросы иммунологической совместимости донора и реципиента) способствуют поиску новых способов заместительной клеточной терапии в гепатологии. Развитие биомедицины и биотехнологий позволяет моделировать различные микроструктуры и корректировать печеночную недостаточность у таких пациентов.
«Традиционная» трансплантация печени — это метод достижения так называемого долгосрочного терапевтического эффекта, который способен не только улучшить качество жизни больного, но и значительно продлить ее. Трудоемкость операции дополняется необходимостью иммуносупрессии, критически влияющей на состояние здоровья пациента [1].
Изолированные нативные гепатоциты были первым и наиболее очевидным кандидатом для использования в клеточной терапии. Но у них есть несколько ограничений, связанных как с природой клеток, так и с дефицитом их источника. Гепатоциты трудно культивируются in vitro, кроме того, они подвержены альтерации в ходе температурного воздействия, то есть их неудобно долго хранить и транспортировать [2]. Также данный метод не позволяет достичь длительного контроля печеночной недостаточности: трансплантированные донорские гепатоциты элиминируются из печени через 6–9 месяцев, а оптимальные схемы иммуносупрессии еще не разработаны. Однако наиболее важным ограничением их использования является трудность выделения достаточного количества метаболически активных «высококачественных» клеток. Функциональные характеристики гепатоцитов оценивают по активности цитохромов Р450 (cYP1A2, cYP2A6, cYP3A4, cYP2c9 и cYP2e1) и способности к синтезу мочевины. Пути трансплантации гепатоцитов: портальная вена (признан наилучшим способом), селезеночная вена или внутрибрюшинно. При введении в брюшную полость, поджелудочную железу либо непосредственно в паренхиму печени отмечена худшая выживаемость гепатоцитов [3].
Помимо методов экспансии гепатоцитов, исследуются возможности использования ксеногенных клеток и, как наиболее перспективное направление, способы дифференцировки гепатоцитоподобных клеток из стволовых клеток (ГПК), например, из индуцированных плюрипотентных стволовых клеток (ИПСК). Перепрограммирование клеток для производства аутологичных гепатоцитов позволяет обходить дефицит человеческой донорской печени, а также избегать аллогенного отторжения. На сегодняшний день трансформированные ГПК не являются достаточно зрелыми, они фенотипически и функционально более сходны с фетальными гепатоцитами, чем с гепатоцитами взрослого человека [4].
Возможности применения стволовых клеток также включают создание благоприятной среды для роста ГПК или даже нативных первичных гепатоцитов. Совместное культивирование с мезенхимальными стволовыми клетками (МСК) обеспечивает собственные гепатоциты человека прямой структурной и паракринной трофической поддержкой, что приводит к улучшению их жизнеспособности и функции [4].
Другой стратегией, которая может улучшить функциональность гепатоцитов, является культивирование клеток в трехмерном пространстве (3D). Для создания таких биоинженерных конструкций используются скаффолды — высокопористые трехмерные подложки. На скаффолд переносятся клетки, которые «прилипают» к нему, пролиферируют, и таким образом обеспечиваются соответствующие условия формирования живой ткани (внеклеточный матрикс структурных и функциональных сахаридов и белков). В такой системе состояние регулируется не только собственно материалом скаффолда, но также его внутренней архитектурой (диаметр пор, стенок, стоек и каналов) [1].
Скаффолд может быть построен из гидрогелей. Это трехмерные полимерные сети, набухающие, но при этом не растворяющиеся в водных растворах. Такие биоматериалы проницаемы для цитокинов и продуктов метаболизма, что особенно важно для культивирования клеток. Например, желатин метакрилоил (GelMA) и полиэтиленгликоль (PEG) используются при построении 3D внеклеточного матрикса, который обеспечивает каркас и пространственную архитектуру среды. В такой системе создается клеточная ниша, в которой сигналы межклеточного взаимодействия наиболее приближены к условиям in vivo. Это обеспечивает дифференцировку стволовых клеток и значительно более эффективное дальнейшее «созревание» гепатоцитов, чем традиционная статическая двухмерная клеточная культура [5].
Агрегация гепатоцитов в органоидоподобные структуры была протестирована на клеточных линиях первичных гепатоцитов и ГПК, полученных из стволовых клеток, как в монокультурах, так и совместно с МСК. Жизнеспособность, клеточная морфология и фенотипическая стабильность гепатоцитов были выше в совместных культурах [4,5].
Помимо тканевой инженерии печени, используются системы искусственной поддержки печени [6] и платформы «орган на чипе» [7]. Они обеспечивают экстракорпоральную поддержку и тестирование лекарственных средств с возможностью персонализации фармакотерапии. В отличие от громоздких устройств биоартифициальной печени, платформа «печень на чипе» представляет собой миниатюрную микрофизиологическую систему. Благодаря возможности точного контроля временного и пространственного распределения питательных веществ, цитокинов, ксенобиотических молекул, такая модель оптимальна для исследования различных аспектов гепатологии, в том числе изучения стволовых свойств клеток и их потенциала гепатоцитарной дифференцировки [8]. Таким образом, эти два типа устройств могут также оказать влияние на клинические и фундаментальные исследования регенерации печени.
Успехи биоинженерии создают фундамент для развития регенеративной медицины, что особенно актуально при патологии печени (рис. 1) [3]. Прежде чем эти терапевтические стратегии будут включены в клиническую практику, требуется решение ряда проблем. Прежде всего должен быть определен оптимальный тип клеток для каждого направления терапии. Клеточная линия должна быть получена или произведена в количестве, достаточном для полноценного функционального обеспечения. Также эти клетки должны эффективно культивироваться in vitro, и при частичной трансплантации или генерации полноценной биоинженерной печени успешно приживаться in vivo. И, несомненно, клеточные линии должны иметь достаточный профиль безопасности, исключая ксенозоонозные негативные реакции, и не иметь онкогенного потенциала.
.
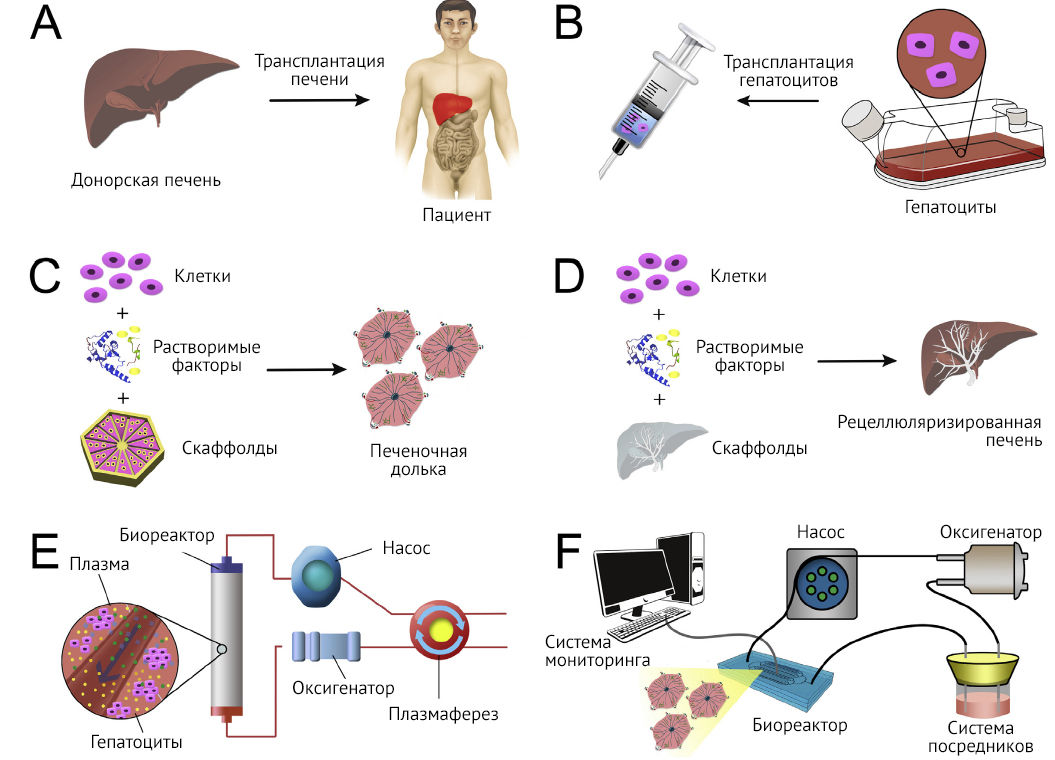
(B) Трансплантация клеток
(C) Регенерация компонентов печеночной ткани и клеточных органоидов
(D) Печень, сконструированная при помощи методов биоинженерии
(E) Системы искусственной поддержки печени (биоартифициальная печень, БАП)
(F) «Орган на чипе» (liver-on-a-chip) [3]
Источники:
- Nicolas C.T. et al. Concise Review: Liver Regenerative Medicine: From Hepatocyte Transplantation to Bioartificial Livers and Bioengineered Grafts. Stem Cells. 2017;35(1):42–50.
- Nicolas C.T., Wang Y., Nyberg S.L. Curr Opin Gastroenterol. 2016; 32(3):189-94.
- Zhang J., Zhao X., Liang L., Li J., Demirci U., Wang S. A decade of progress in liver regenerative medicine. Biomaterials. 2018;157:161-176.
- Rebelo S.P. et al. Three-dimensional co-culture of human hepatocytes and mesenchymal stem cells: improved functionality in long-term bioreactor cultures.J Tissue Eng Regen Med. 2017; 11(7):2034-2045.
- Prodanov L.et al. Longterm maintenance of a microfluidic 3D human liver sinusoid, Biotechnol. Bioeng. 2016;113:241e246.
- Lu J.et al. A new fluidized bed bioreactor based on diversion-type microcapsule suspension for bioartificial liver systems, PLoS One.2016;11:e0147376.
- Beckwitt C.H. et al.Liver 'organ on a chip'. Exp Cell Res. 2018;363(1):15-25.
- Zhou Y., Shen J.X., Lauschke V.M. Comprehensive Evaluation of Organotypic and Microphysiological Liver Models for Prediction of Drug-Induced Liver Injury. Front Pharmacol. 2019;10:1093.
