Болезнь Штрюмпеля

Болезнь Штрюмпеля — генетически обусловленное заболевание, которое может быть как аутосомно-рецессивным, так и аутосомно-доминантным, характеризующееся поражением пирамидных путей и проявляющееся прогрессирующим повышением мышечного тонуса в нижних конечностях [3].
Впервые данное заболевание было описано в 1883 году. Описал его А. Strumpel. Он указал наличие наследственных форм параплегий, представив описания клинических случаев пациентов, для которых было характерно прогрессирование спастики и слабости в нижних конечностях. При этом отмечались негрубые нарушения вибрационной чувствительности и нарушения в работе мочевого пузыря.
Найти точные данные о распространенности данной патологии представляется затруднительным, они варьируют от 6 до 8 случаев на 100000 общей популяции.
Принято выделять две основных классификации: по типу наследования и по клиническому принципу [2].
По первой классификации данное заболевание делится на аутосомно-доминантные формы, аутосомно-рецессивные и Х-сцепленные. При постановке диагноза отмечается символ гена заболевания. Ссылаясь на англоязычные источники — SPG, что означает «spastic paraplegia gene» — ген спастической параплегии. Указывается цифра от 1 до 32 для обозначения хронологического порядка описания локуса [2].
По второй классификации выделяются простые и сложные формы заболевания. Простые — это те, при которых наследственные спастические параплегии являются основным симптомом, а сложные — сочетание с такими симптомами, как умственная отсталость, снижение остроты слуха, дегенерация сетчатки, атрофия дисков зрительных нервов, эпилепсия, церебральная атаксия, периферическая нейропатия. По статистике, сложные формы не превышают 10 % от общего числа заболеваний [2].
Патогенез Болезни Штрюмпеля изучен недостаточно. На данный момент выделяют четыре механизма развития заболевания, заключающихся в функционировании тех или иных генов. В эмбриогенезе нарушается развитие гена SPG1, в результате чего неправильно формируются аксоны нервных клеток в головном мозге, мозжечке, спинном мозге. Ошибка в гене L1CAM приводит к сбою в механизме дифференциации клеток и росте аксонов [1].
Изменения в гене SPG2 приводит к нарушению выработки миелина и созревания олигодендроцитов [1].
Таблица 1 | Локализация, тип наследования и продукты генов SPG
Однако вне зависимости от того, какое звено патогенеза участвует в развитии болезни Штрюмпеля, во всех описанных случаях происходит дегенерация аксонов, входящих в пирамидные пути и средние столбы спинного мозга [3].
Имеются описания уменьшения количества нейронов в пятом слое моторной коры и базальных ганглиях ГМ, мозжечке, переднем роге спинного мозга [3].
Несмотря на то что чаще всего заболевание проявляет себя на втором десятке жизни, бывают и бессимптомные носители генетических изменений. Для пациентов с ранним началом заболевания характерна тенденция к хождению на цыпочках. Те же, кого болезнь застает в более позднем возрасте, чаще всего жалуются на нарушения походки и частые падения, потерю равновесия при ходьбе, будто бы плохо ощущают опору стоп. Повышается мышечный тонус в ногах, на ранних стадиях заболевания спастичность отмечается только во время ходьбы, но с прогрессирование болезни Штрюмпеля она становится заметна и в покое. Мышечный тонус повышен в приводящих мышцах бедер, задней группе мышц бедра, камбаловидных мышцах [1,3].
Проявление мышечной слабости отмечается позже появления спастичности. Характерным симптомом является гиперрефлексия, возможны клонусы стоп.
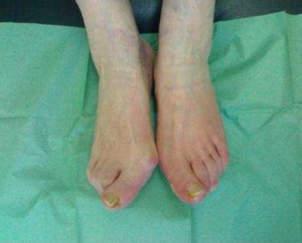
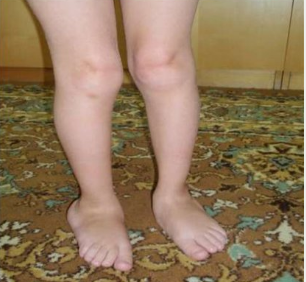
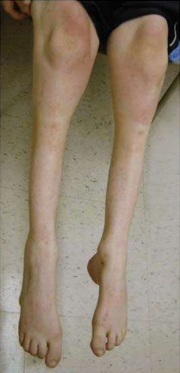
Для некоторых форм заболевания характерны псевдобульбарные нарушения, характеризующиеся нарушениями функций мочевого пузыря. При этом стоит отметить, что чаще всего подобные проявления встречаются у пожилых женщин на далеко зашедших стадиях заболевания [3].
Динамика и скорость развития тех или иных симптомов заболевания сильно варьируют. Если пациент болен простой формой, прогрессирование медленное. Такие больные лишь без соответствующего лечения теряют способность к самостоятельному передвижению. При сложных формах к основным симптомом присоединяются и вторичные, как правило, со стороны нервной системы. В первую очередь проявляется деменция [2].
Диагностика болезни Штрюмпеля является проблемной. Необходимо обращать внимание на проявления заболевания и семейный анамнез. Ведущим симптомом является прогрессирующая спастическая параплегия [2].
Инструментальные методы исследований не всегда дают достаточно оснований для постановки диагноза. Использование метода МРТ спинного мозга позволяет выявить его дистрофию. Электронейромиография может использоваться как один из способов диагностики, однако она применяется редко и, в первую очередь, необходима для того, чтобы охарактеризовать сопутствующую нейропатию, если она, конечно же, есть. Определение соматосенсорных вызванных потенциалов нижних конечностей демонстрирует задержку проведения импульса по задним столбам СМ. Вызванные корковые потенциалы демонстрируют значительное снижение скорости проведения по кортико-спинальному тракту и снижение амплитуды вызванных потенциалов. Может применяться молекулярная диагностика, однако из-за своей дороговизны и малой доступности она практически не используется [1,2].
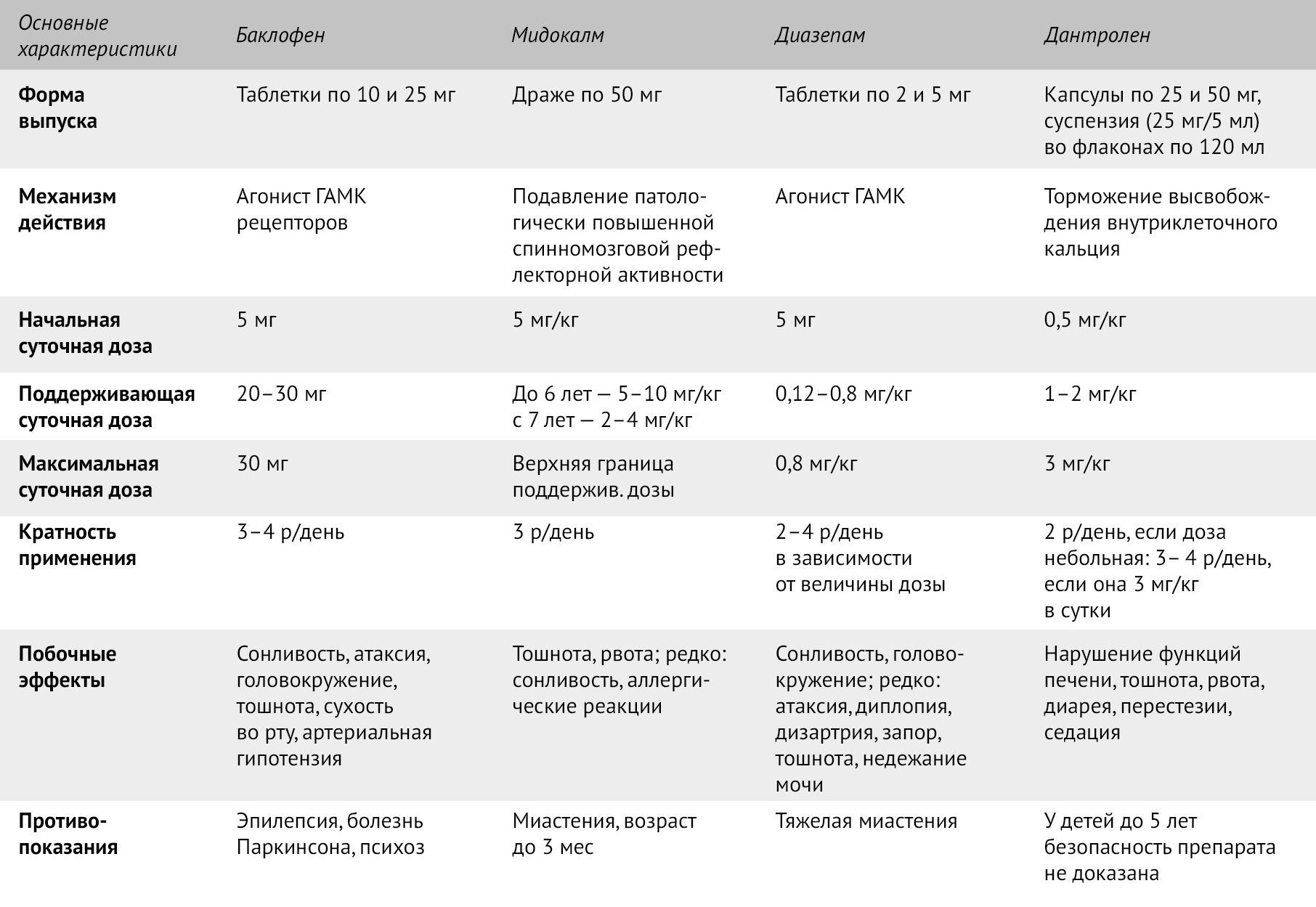
Специфического лечения болезни Штрюмпеля не существует. Любое лечение направлено на устранение симптомов заболевания. Используются такие препараты, как баклофен, диазепам, дантролен. Применяются они как перорально, так и эндолюмбально при тяжелых формах спастичности. При назначениях любой формы препаратов придерживаются принципа «от меньшего к большему». Начинают с минимальной дозы и при отсутствии эффекта ее увеличивают. Отмена препаратов производится постепенно, чтобы снизить вероятность развития синдрома отмены [1].
Таблица 2 | Принципы лекарственной терапии болезни Штрюмпеля
Также при лечении спастичности часто используется ботулотоксин. Он вводится в икроножные мышцы, заднюю группу мышц бедра. После его введения наблюдается улучшение подвижности. Также ботулотоксин является профилактической мерой укорочения мышечных сухожилий наряду с лечебной физкультурой [1].
Источники:
- Е. Д. Белоусова. Наследственные спастические параплегии. / E. Д. Белоусова // Российский вестник педиатрии — 2010 — С. 63–69.
- Е. И. Елагина. Наследственно-дегенеративные заболевания нервной системы. Болезнь Штрюмпеля или семейная спастическая параплегия./ Е. И. Елагина, Е. Ю. Курыцина // Проблемы медицины в современных условия — 2014 — С. 205–209
- Г. Е. Руденская. Распространенные форма наследственных спастических параплегий./ Г .Е. Руденская, И. Г. Сермягина, С. Н. Иллариошкин // Журнал неврологии и и психиатрии им. С.С. Корсакова — 2019 — С. 94–104
