COVID-19 у тяжелобольных пациентов в районе Сиэтла: серия случаев

Коронавирус, приводящий к тяжелому острому респираторному синдрому (SARS-CoV-2) — новый штамм коронавируса, впервые обнаруженный в городе Ухань, Китай, и вызывающий коронавирусную болезнь 2019 (COVID-19). Со времени обнаружения вируса во всем мире было подтверждено более 3,5 миллионов случаев заболевания COVID-19, причем первые случаи заболевания в Соединенных Штатах Америки приходятся на 19 января 2020 года в штате Вашингтон. Число случаев в Вашингтоне продолжает расти; по состоянию на 27 марта 2020 года было подтверждено 3700 случаев заболевания COVID-19 и 175 смертей (на 04.05.2020 15 003 заболевших и 830 летальных исходов — прим. ред.). Большинство случаев приходится на округ Кинг, который включает в себя Сиэтл и отдаленные пригороды; зафиксировано 1760 случаев инфицирования COVID-19 и 125 смертельных исходов (на 03.05.2020 6464 заболевших и 458 смертей — прим. ред.). Геномный и эпидемиологический анализ секвенированной вирусной РНК, извлеченной в западном регионе Вашингтона, показали, что распространение SARS-CoV-2 было результатом контактной передачи. Это означает, что первоначальный источник инфекции неизвестен, или отсутствует информация о контактах между пациентами и другими людьми. Передача от человека к человеку также была хорошо задокументирована в организациях квалифицированного сестринского ухода и учреждениях, предоставляющих длительный уход, столичного района Сиэтла.
Первоначальные отчеты из Китая и Италии предполагают высокую смертность и большую нагрузку на отделения реанимации и интенсивной терапии (ОРИТ). Отчеты, описывающие пациентов, поступивших в ОРИТ с COVID-19 в Соединенных Штатах, ограничены. Более качественная характеристика инфекции COVID-19 у тяжелобольных пациентов важна для принятия решений в отношении потенциала оказания неотложной медицинской помощи и распределения ресурсов.
Целью нашего отчета по многоцентровому исследованию является описание демографических характеристик, сопутствующей патологии, результатов визуализации и результатов среди критически больных пациентов с COVID-19 в столичном районе Сиэтла.
Методы
Исследуемая выборка, условия и сбор данных
Мы включили пациентов с лабораторно подтвержденным COVID-19, которые были госпитализированы в девять отделений интенсивной терапии в Сиэтле в период с 24 февраля по 9 марта 2020 года. Подтвержденный случай COVID-19 определялся положительным результатом анализа образца методом полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР), собранного посредством взятия мазка из носоглотки.
Были идентифицированы двадцать четыре взрослых пациента (18 лет и старше) в девяти клиниках, в том числе в трех больницах Вашингтонского университета (Медицинский Центр Харборвью, Медицинский Центр Монтлейк и Северо-западные кампусы), Медицинского центра Вирджиния Мейсон и Шведского Медицинского Центра. Эта группа представляет собой шесть из восьми больниц неотложной помощи для взрослых в городе Сиэтл; больницы, подключенные к этим системам в пригороде за пределами Сиэтла (медицинский центр Уэллей, Шведские Медицинские центры в Айсакве и Эдмундсе), также были включены в группу. Из исследования были исключены беременные женщины, заключенные и дети (лица моложе 18 лет). Институциональная обзорная комиссия Вашингтонского университета одобрила данное исследование с помощью соглашения о доверии (также известного как авторизационное соглашение) других местных медицинских центров. Институциональная обзорная комиссия Шведского Медицинского центра также независимо одобрила данное исследование. Информированное согласие было отменено, и исследователи проанализировали только деидентифицированные (анонимизированные) данные.
Данные из электронной медицинской карты каждого учреждения были получены с помощью исследовательской формы Research Electronic Data Capture (REDCap, Университет Вандербильта).
Мы получили демографические данные, информацию о клинических симптомах или признаках при поступлении, а также результаты лабораторных и инструментальных методов исследования, выполненные в отделении интенсивной терапии. Все лабораторные и инструментальные исследования, включая простую рентгенографию и компьютерную томографию грудной клетки, проводились по усмотрению лечащего врача.
Определения, содержащиеся в исследовании
Сопутствующая патология была установлена с помощью врачебной документации. Данные пациентов были скрыты на момент окончания сбора данных 23 марта 2020 года. Острый респираторный дистресс-синдром (ОРДС) определялся как острая гипоксемия (отношение парциального давления артериального кислорода к доле вдыхаемого кислорода PaО2:FiО2 < 300) с двусторонними затемнениями в легких при визуализации грудной клетки, которые не были полностью объяснены застойной сердечной недостаточностью или другими формами перегрузки объемом.
Сбор и тестирование образцов
Клинические образцы для диагностического тестирования COVID-19 были получены в соответствии с рекомендациями Центров по контролю и профилактике заболеваний (CDC). Первоначально все клинические образцы были протестированы с помощью анализа, разработанного CDC, нацеленного на гены N1 и N2, который проводился в государственной лаборатории общественного здравоохранения штата Вашингтон. 2 марта Университет Вашингтона начал использовать анализ, разработанный лабораторией клинической вирусологии UW School of Medicine (см. раздел «методы» в дополнительном приложении, доступный с полным текстом этой статьи по адресу NEJM.org). Этот анализ основан на стандартах Всемирной организации здравоохранения и нацелен на ген E SARS-CoV-2 и ген RdRp. Если обнаруживаются оба агента, то анализ считается положительным; если обнаруживается один агент, то анализ считается сомнительным и позже подтверждается методом ОТ-ПЦР, разработанным CDC в лаборатории общественного здравоохранения штата Вашингтон.
Статистический анализ
Для обобщения данных использовалась описательная статистика; результаты представлены в виде медиан и межквартильного интервала или средних и стандартных отклонений, в зависимости от обстоятельств. Качественные переменные были представлены в виде чисел и процентов. Подстановки отсутствующих данных не производилось. Анализ проводился с помощью программного обеспечения Stata 15.1 (StataCorp).
Результаты
Демографические и клинические характеристики
В период с 24 февраля по 9 марта мы выявили 24 тяжелобольных пациента с подтвержденной инфекцией COVID-19 в девяти исследуемых клиниках. В это число входят все пациенты, поступившие в отделение интенсивной терапии под наблюдение врачей-реаниматологов в любое время пребывания в больнице. Демографические и клинические характеристики пациентов приведены в таблице 1. Средний возраст пациентов составил 64 ± 18 лет (диапазон от 23 до 97); 63 % были мужчинами. Средняя продолжительность симптомов до госпитализации составила 7 ± 4 дня. Ни один из пациентов не посещал страны, эндемичные по данной инфекции, такие как Китай, Южная Корея, Иран или Италия. У некоторых пациентов (13 [54 %]) недавно был контакт с человеком, об инфицировании которого известно, но неизвестно, были ли контактные лица инфицированы SARS-CoV-2 из-за ограниченной доступности тестирования в то время. Шестнадцать пациентов (67 %) были госпитализированы из дома, и 6 пациентов (25 %) были госпитализированы из квалифицированного медицинского учреждения. Наиболее частыми симптомами при поступлении в стационар были одышка и кашель, каждый из симптомов был выявлен у 21 пациента (88 %). Лихорадка была выявлена у 12 пациентов (50 %) при поступлении в клинику. Анализ данных на уровне отдельных пациентов представлен в дополнительном приложении в полной версии статьи.
Таблица 1 | Начальные клинические характеристики пациентов1

1 Плюс-минус значения означают ± СО. Проценты могут не составлять 100 % из-за округления.
2 Индекс массы тела вычислялся как масса в килограммах, деленная на квадрат роста в метрах. Данные по индексу массы тела отсутствовали для одного пациента.
3 Случаи рака включали в себя лимфому, лейкоз и метастатический рак в анамнезе.
4 Данные о курении в текущее время или в анамнезе отсутствовали для одного пациента.
5 К странам эндемическим по COVID-19 относятся Китай, Иран, Италия и Южная Корея.
6 У одного пациента не было зарегистрировано в медицинской карте частоты сердечных сокращений или частоты дыхания при поступлении.
Хронические заболевания были распространены в данной группе тяжелобольных пациентов. Четырнадцать пациентов (58 %) страдали сахарным диабетом и 5 (21 %) — хронической болезнью почек; 3 пациента (14 %) — бронхиальной астмой, и все трое незадолго до этого получали в амбулаторных условиях системные глюкокортикоиды вследствие обострения астмы, прежде чем их состояние ухудшилось. Пять пациентов (22 %) были курильщиками в текущее время или в анамнезе, и у 1 пациента (4 %) была хроническая обструктивная болезнь легких; 8 пациентов (33 %) имели более одной сопутствующей патологии.
Результаты лабораторных и инструментальных исследований
В таблице 2 приведены лабораторные и рентгенологические данные у пациентов при поступлении и во время курса интенсивной терапии. При поступлении часто встречалась лимфоцитопения (у 75 % пациентов) со средним числом лимфоцитов 720 на 1 мм3 (межквартильный размах — от 520 до 1375). Артериальный лактат составлял 1,5 мг/дл или выше у 8 пациентов, а печеночные ферменты — 40 Ед/л или выше у 9 пациентов. Концентрации тропонина были повышены у 2 пациентов в начале курса ОРИТ (максимальное значение — 0,80 нг/дл).
Таблица 2 | Лабораторные данные и данные визуализации в стационаре1

1 Плюс-минус значения означают ± СО. Проценты могут не составлять 100 % из-за округления.
2 Данные были доступны по 23 пациентам.
3 Данные по соотношению PaО2:FiО2 отсутствовали у двух пациентов, которым была выполнена искусственная вентиляция легких.
4 Один пациент умер до завершения визуализации грудной клетки.
МКИ — межквартильный индекс
Рентгенография грудной клетки была выполнена 23 пациентам (96 %) при поступлении в ОРИТ, и все рентгенограммы показали двустороннее затемнение в легких. Плевральных выпотов не было. Компьютерная томография (КТ) грудной клетки была выполнена 5 пациентам (21 %); у четырех из них были выявлены изменения в легких по типу «матового стекла» с двух сторон, а у одного — легочные узелки. На рисунке 1 представлены репрезентативные изображения одного пациента, иллюстрирующие быструю эволюцию затемнения в легких и диффузные изменения. Видеозапись, показывающая КТ-изображения поперечного сечения грудной клетки, доступна по адресу: NEJM.org
.
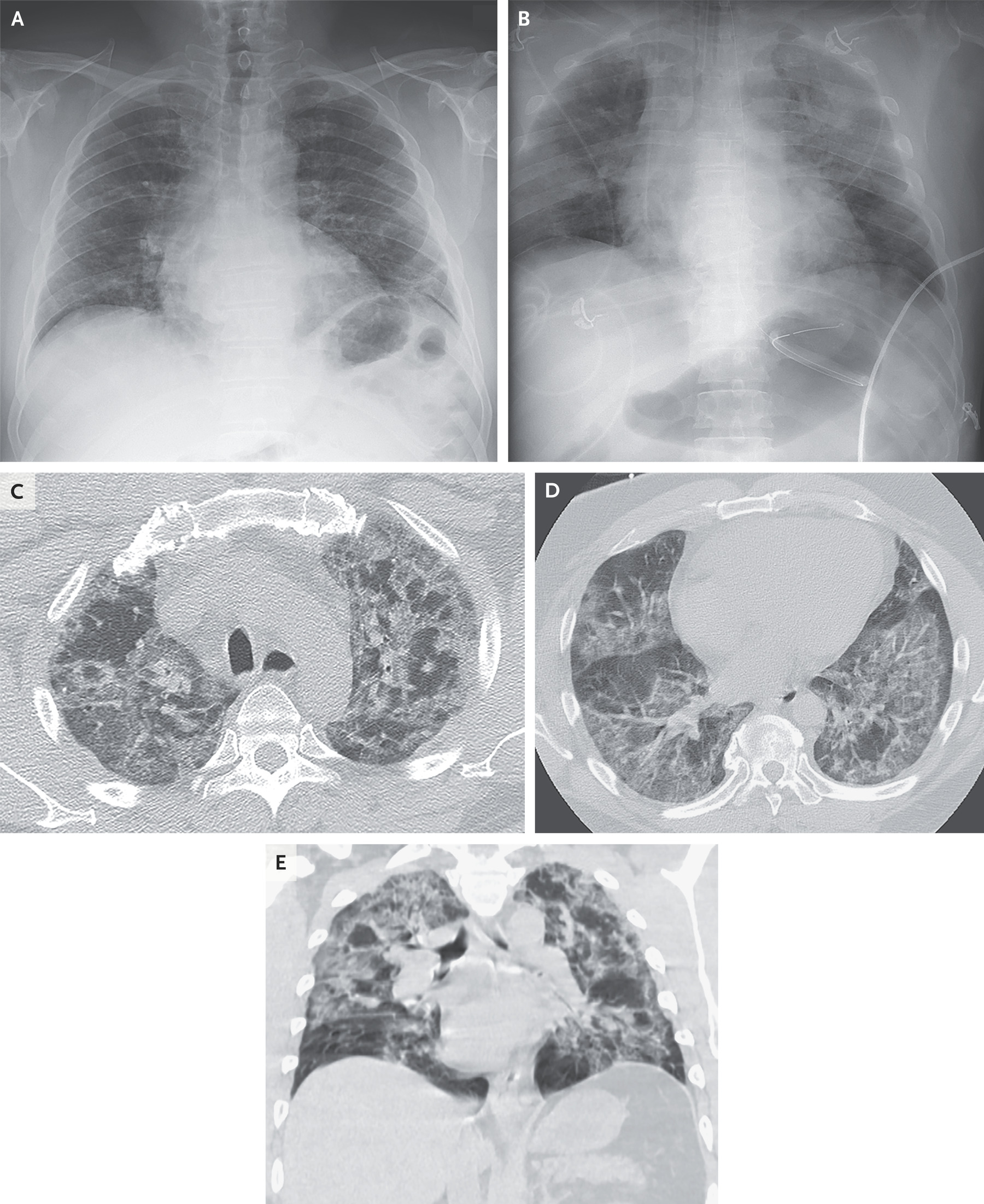
Осевые КТ-изображения (панели C и D) и фронтальные реформации (панель E), полученные в течение 2 часов после рентгенограммы грудной клетки на панели B показывают обширные затемнения по типу «матового стекла» и очаги уплотнения.
Микробиологические результаты
Результаты анализа Университета Вашингтона были аналогичны результатам анализа CDC при сравнительном диагностическом тестировании. У всех пациентов был подтвержден COVID-19 с помощью анализа мазка из носоглотки методом ОТ-ПЦР. Анализ Университета Вашингтона дал один сомнительный результат, который позднее был подтвержден как положительный в лаборатории общественного здравоохранения штата Вашингтон.
Почти у всех (23 пациента [96 %]) пациентов с лабораторно подтвержденным COVID-19 также были взяты мазки из носоглотки, отправленные на тестирование на грипп и респираторно-синцитиальный вирус, и у 21 пациента (88 %) был проведен анализ респираторной вирусной панели расширенного спектра. Ни у одного из пациентов не было коинфекции другим вирусом (см. табл. 1). Образцы мокроты от 15 пациентов были отправлены на бактериологический посев, и все они были отрицательными.
Дыхательная недостаточность и шок
18 пациентов (75 %) получали искусственную вентиляцию легких (ИВЛ) (табл. 3). Для пациентов, получавших искусственную вентиляцию легких, соотношение PaО2:FiО2 соответствовало среднетяжелой и тяжелой степени острого респираторного дистресс-синдрома (ОРДС). Легочные выделения характеризовались как умеренные или густые и гнойные у 14 пациентов (77 %) в течение первых 7 дней искусственной вентиляции легких. Медиана FiО2 на 1-й день искусственной вентиляции легких составила 0,9 (межквартильный размах от 0,7 до 1,0), а на 3-й день — 0,6 (межквартильный размах от 0,5 до 0,7).
Таблица 3 | Терапия в ОРИТ и клинические исходы1

1 Среднее минимальное давление вдоха — разница между давлением плато и положительным давлением конца выдоха (ПДКВ). CPAP — неинвазивная вентиляция с постоянным положительным давлением в дыхательных путях. ВППД — неинвазивной вентиляции легких с постоянным положительным давлением.
2 Умеренные или густые и гнойные выделения (по сравнению с отсутствием выделений, минимальными или слабыми выделениями) наблюдались в течение первых 7 дней искусственной вентиляции легких.
3 Данные были доступны для 13 из 18 пациентов, которым требовалась инвазивная искусственная вентиляция легких.
4 Данные были доступны для 9 из 18 пациентов, которым требовалась инвазивная искусственная вентиляция легких.
5 Данные были доступны для 10 из 18 пациентов, которым требовалась инвазивная искусственная вентиляция легких.
Среднее минимальное давление вдоха (разница между давлением плато и положительным давлением конца выдоха (ПДКВ)) на 1-й день искусственной вентиляции легких составляло 13 см водного столба (межквартильный индекс от 11 до 17). В течение первых 3 дней искусственной вентиляции легких среднее минимальное давление вдоха составляло 12–13 см водного столба.
Медиана комплаенса легких на 1-й день составила 29 мл/см вод. ст. (межквартильный размах – от 25 до 36). Комплаенс легких улучшился в течение первых 3 дней искусственной вентиляции легких, причем медиана комплаенса на 3-й день составила 37 мл/см вод.ст. (межквартильный размах — от 25 до 42). Пять пациентов (28 %) были размещены в положении лежа, 7 (39 %) получили нервно-мышечную блокаду, а 5 (28 %) — ингаляционные легочные вазодилататоры для лечения гипоксической дыхательной недостаточности при респираторном дистресс-синдроме. Трахеостомия не была выполнена ни у одного из пациентов.
Семнадцать пациентов (71 %) имели сопутствующую гипотензию, требующую вазопрессоры, без явных признаков вторичной инфекции. Из этих пациентов у 3 (18 %) была преходящая гипотензия после интубации; у 14 (82 %) была гипотензия, которая не была связана с интубацией или сохранялась в течение более 12 часов после интубации. Ни одна из эхокардиограмм, выполненных у 9 пациентов (38 %), не показала впервые выявленных сердечных нарушений. 7 пациентов получали ремдесивир в качестве антивирусной терапии по исключительным обстоятельствам, 1 пациент получал гидроксихлорохин и 1 пациент получал комбинацию лопинавир/ритонавир; ни один пациент не получал системные глюкокортикоиды или тоцилизумаб в отделении интенсивной терапии.
Результаты
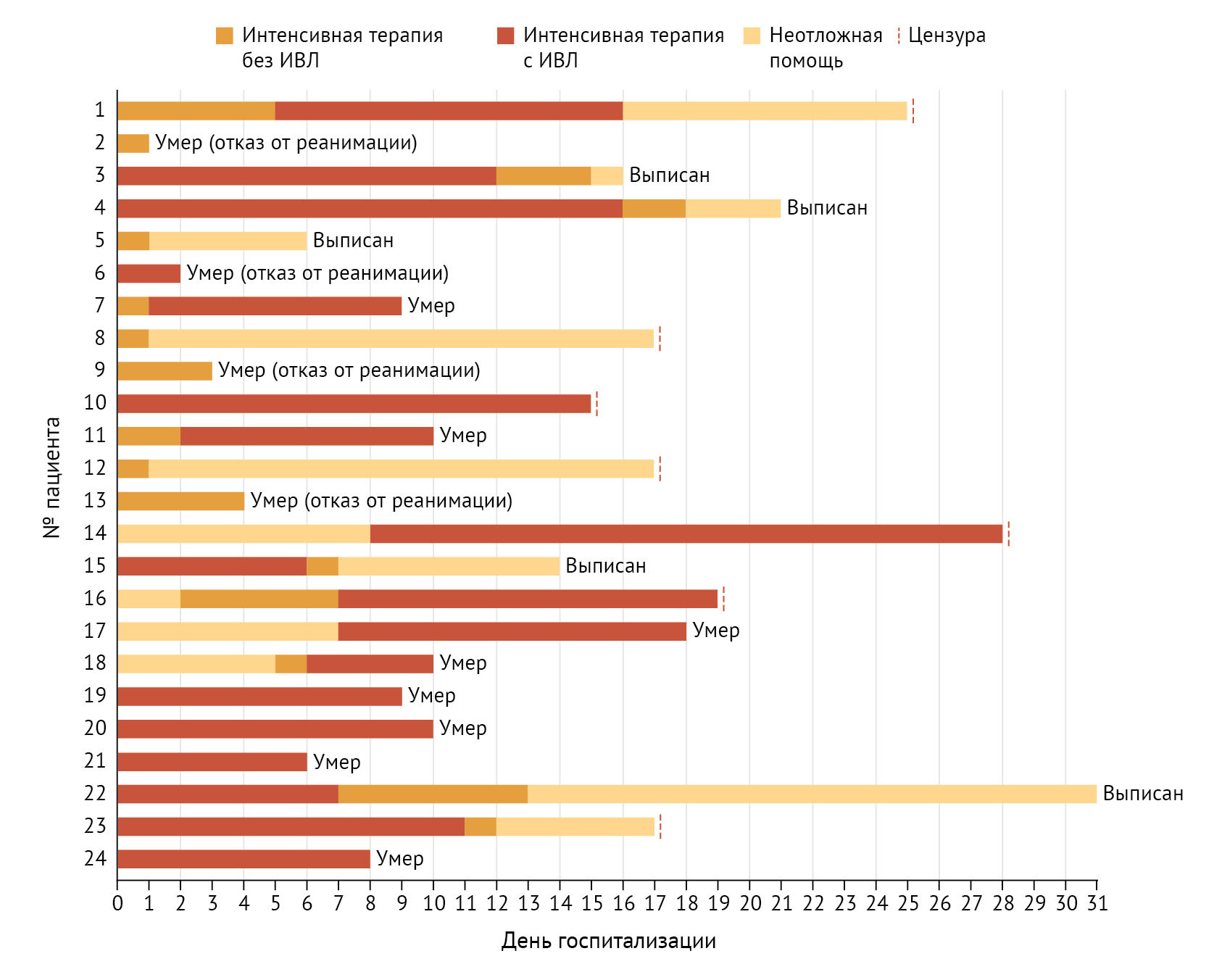
Все пациенты находились под наблюдением минимум 14 дней. По состоянию на 23 марта из 24 пациентов 12 (50 %) умерли, 4 (17 %) были переведены в палаты стационара, 3 (13 %) получали искусственную вентиляцию легких в отделении интенсивной терапии, 5 пациентов (21 %) были выписаны из больницы (рис. 2). Показатели смертности были выше в группе пациентов старше 65 лет, нежели в группе пациентов моложе 65 лет (62 % против 37 %). Эти 12 смертей включали 4 пациентов (17 %), которые отказались от реанимационных мероприятий до госпитализации в случае остановки сердца, и еще 6 пациентов (25 %) подписали отказ от реанимации во время пребывания в стационаре.
Средняя продолжительность пребывания в стационаре среди выживших составляла 17 дней (межквартильный размах от 16 до 23), а средняя продолжительность пребывания в отделении интенсивной терапии среди выживших составляла 14 дней (межквартильный размах от 4 до 17) (Таблица 3). Средняя продолжительность пребывания на искусственной вентиляции легких составляла 10 дней (межквартильный размах от 7 до 12), 6 пациентов (33 %) были экстубированы по состоянию на 23 марта 2020 года. 3 пациента продолжали получать искусственную вентиляцию легких, поэтому показатели продолжительности пребывания на искусственной вентиляции легких и пребывания в отделении интенсивной терапии, вероятно, будут занижены.
.
Обсуждение
Данная многоцентровая серия случаев описывает 24 тяжелобольных пациента с острой гипоксемической дыхательной недостаточностью и лабораторно подтвержденным COVID-19. Мы включили всех пациентов с COVID-19, которые были госпитализированы в отделение интенсивной терапии в девяти больницах Сиэтла в период с 24 февраля по 9 марта 2020 года. Все пациенты были заражены COVID-19 при условии отсутствия известного контакта с вернувшимися путешественниками. Сопутствующие бактериальные инфекции нижних дыхательных путей не были выявлены в мокроте и периферической крови, полученных на ранних стадиях клинического течения. В целом исходы были неблагоприятными у пациентов, получавших интенсивную терапию.
Пациенты в нашей серии имели респираторные симптомы, сходные с таковыми у пациентов, описанных в отчетах из Китая, что указывает на общую реакцию инфицированного на SARS-CoV-2. Кашель был наиболее распространенным симптомом, как это было в отчетах из Китая, и средняя продолжительность симптомов до поступления в ОРИТ составляла 1 неделю. Во время госпитализации только у половины пациентов была лихорадка, что свидетельствует о том, что данный симптом не является облигатным критерием для определения тяжести заболевания, а диагностические алгоритмы, требующие наличие лихорадки для проведения тестирования на инфицирование COVID-19, могут задерживать постановку диагноза. До поступления в ОРИТ большинство пациентов имели хронические заболевания, чаще всего сахарный диабет и хроническое заболевание почек. Лимфоцитопения была распространенным симптомом при госпитализации, как это было в отчетах из Китая.
Показатель смертности в 50 % случаев в этой серии (на сегодняшний день) аналогичен показателю смертности среди пациентов в китайских больницах, находящихся в критическом состоянии, но ниже, чем в случае одного центра, зарегистрированного в нашем регионе. Хотя уровень летальности был выше у лиц в возрасте 65 лет и старше, он все еще был значительным (37 %) у лиц моложе 65 лет. Наш показатель летальности может быть заниженным, учитывая, что 3 пациента оставались интубированными на момент прекращения сбора данных. Пациенты, получавшие искусственную вентиляцию легких, имели высокую потребность в кислороде вскоре после начала искусственной вентиляции легких, причем давление плато (в среднем 25 см вод. ст.) и минимальное давление вдоха (в среднем 12–13 см вод.ст.) были аналогичны таковым в популяциях пациентов с острым респираторным дистресс-синдромом, включенных в клинические испытания. Из 18 пациентов, переведенных на искусственную вентиляцию легких в этой серии, 6 были успешно экстубированы. Самая ранняя экстубация произошла через 8 дней после начала искусственной вентиляции легких, что позволяет предположить, что острая дыхательная недостаточность, вызванная COVID-19, может потребовать длительной искусственной вентиляции легких, продолжительностью от нескольких дней до нескольких недель, и что готовность к экстубации вряд ли возникнет рано. Возрастной диапазон пациентов, которым была проведена экстубация, составлял от 23 до 88 лет. Это говорит о том, что возраст не может быть единственным показателем успешной экстубации.
У значительной части пациентов этой серии наблюдался шок, который требовал вазопрессорной поддержки. У пациентов, которым была проведена эхокардиография, дисфункция миокарда была редкой патологией. Отсутствие бактериальной или вирусной коинфекции позволяет предположить, что наблюдаемый шок был непосредственно связан с COVID-19. По этим предварительным данным инфекция COVID-19, по-видимому, отличается от сезонного гриппа, который обычно ассоциируется с бактериальной коинфекцией из-за патогенов, колонизирующих носоглотку, таких как стафилококк и стрептококк. Что касается противовирусной терапии, то 7 пациентов получали ремдесивир в качестве противовирусной терапии по исключительным показаниям, но у нас недостаточно данных, чтобы сообщить о конечных результатах. Бронхоскопия была выполнена малому проценту пациентов и, по-видимому, не изменила клинического протокола.
№ пациента с бронхиальной астмой легкой степени тяжести получали системные глюкокортикоиды в течение 1 недели до поступления в ОРИТ в амбулаторных условиях по поводу предполагаемого обострения при наличии симптомов COVID-19. Затем эти 3 пациента снова поступили в больницу с тяжелой дыхательной недостаточностью, требующей искусственной вентиляции легких.
Предыдущие исследования показали, что глюкокортикоидное лечение филогенетически сходных вирусов — атипичной пневмонии (2003) и коронавируса ближневосточного респираторного синдрома (БВРС-КоВ), — было связано с более высокой последующей вирусной нагрузкой, более длительной продолжительностью виремии, а также имело худшие клинические исходы. Эти результаты отличны от результатов недавнего нерандомизированного обсервационного исследования, которое показало, что применение глюкокортикоидов может привести к улучшению клинических исходов у пациентов с COVID-19 и острым респираторным дистресс-синдромом. Необходимы дальнейшие исследования для определения роли системных глюкокортикоидов у пациентов с COVID-19.
Наше исследование имеет несколько заметных ограничений. Во-первых, в некоторых случаях документация по клиническим симптомам не была завершена, а также отсутствовали результаты лабораторных исследований. Однако, учитывая необходимость предоставления объективных данных и ограничения по срокам, мы не обращались к пациентам для получения дополнительной информации или биологических образцов для лабораторных исследований. Во-вторых, 7 пациентов (29 %) оставались в больницах на момент окончания сбора данных 23 марта 2020 г.; в итоге результаты этих пациентов не были известны. В-третьих, из-за того, что мы сосредоточены на неотложной помощи пациентам с наибольшей тяжестью заболевания, наша выборка невелика. Наконец, вполне возможно, что в настоящий отчет не были включены тяжелобольные пациенты, которые не соответствовали показаниям для перевода в отделение интенсивной терапии. В частности, это относится к пациентам, получавшим помощь в отделении соматической патологии, которое было ориентировано только на паллиативную помощь.
Этот ранний опыт пандемии COVID-19 в Соединенных Штатах напоминает опыт других стран с высокой смертностью среди пациентов, нуждающихся в терапии в условиях ОРИТ. Пациенты с сопутствующей патологией и пожилые пациенты подвергаются риску развития тяжелых заболеваний и неблагоприятных исходов после поступления в отделение интенсивной терапии. Необходима более качественная информация для оказания помощи таким тяжелобольным пациентам. Наши результаты также подчеркивают важность планирования массовой интенсивной терапии, поскольку потребность в интенсивной терапии и искусственной вентиляции легких для лечения пациентов с COVID-19 быстро растет в Соединенных Штатах.
