Медицинская реабилитация как необходимый вид помощи после COVID-19

Общие положения медицинской реабилитации во время пандемии
Пандемия, вызванная SARS-CoV-2, оказывает огромное давление на системы здравоохранения по всему миру. Но что будет, когда она закончится? Многие люди, переболевшие и болеющие данным вирусом, могут столкнуться с различными осложнениями и отдаленными последствиями, особенно люди с коморбидными состояниями. Также серьезную угрозу представляют критические состояния, к примеру, острый респираторный дистресс-синдром (ОРДС), который в настоящее время сопровождается высокой смертностью. К тому же ожидается большое количество проблем, связанных с физическими, когнитивными и психосоциальными нарушениями у людей во время пандемии, а также после нее. В связи с этим внимание следует уделить специалистам по медицинской реабилитации.
Реабилитация является важным звеном в современном здравоохранении, она помогает улучшить качество жизни и вернуть или приблизить человека к состоянию, которое было до заболевания. Также своевременная реабилитация может предотвратить развитие отдаленных осложнений. Сейчас в научном сообществе обсуждаются инновационные подходы к виртуальной реабилитации с применением актуальной в нынешнее время телемедицины.
В большинстве научных исследований указывается, что новая коронавирусная инфекция особенно тяжело протекает у людей старше 65 лет и людей с сопутствующими заболеваниями. Такие пациенты чаще госпитализируются в отделения реанимации и интенсивной терапии (ОРИТ). Из госпитализированных в ОРИТ (20,3 % из всех зараженных) у 32,8 % развивается ОРДС [1]. Смертность среди госпитализированных составляет 13,9 %, при этом 71 % погибает от острой дыхательной недостаточности (ОДН) и ДВС-синдрома [2]. Специфических методов лечения вирусной инфекции, как известно, еще нет, а выжившие после критических состояний, по рекомендациям ВОЗ, нуждаются в скорейшей реабилитации не только на этапе нахождения в ОРИТ, но и после выписки оттуда.
Медицинская реабилитация как вид помощи при COVID-19
Реабилитационные мероприятия для пациентов с осложнениями, ассоциированными с COVID-19, можно разделить на немедленные (для ОДН, ОРДС, ДВС-синдрома, септический шока) и отсроченные, связанные с последствиями осложнений.
Критическое состояние пациента в ОРИТ и нещадящие жизнесохраняющие мероприятия в отношении данного пациента могут приводить к серьезным долговременным последствиям, определяемым как новое физическое или психическое состояние здоровья, возникающее после критического состояния и сохраняющееся после выписки из ОРИТ, — так называемому «синдрому последствий интенсивной терапии» (ПИТ-синдрому), о котором начали говорить относительно недавно [3]. К ПИТ-синдрому приводит пребывание в ОРИТ свыше 14 суток, связанное с основным (первичным) критическим состоянием. Отмечается, что в условиях пандемии ПИТ-синдром чаще развивается после ОРДС. Также при длительном пребывании на аппарате искусственной вентиляции легких (ИВЛ у пациентов часто отмечаются: задняя обратимая энцефалопатия (PRES-синдром) и полинейропатия/миопатия критических состояний (ПНКС/МКС). Такие последствия могут быть связаны и с ОРДС, ведущимся с применением ЭКМО (о данном инновационном методе, применяемом при COVID-19, можно прочитать по ссылке). Суть реабилитации пациентов с критическими состояниями в ОРИТ сводится к совместной проработке методов лечения со специалистами из ОРИТ и к недопущению осложнений после ОРИТ, в частности ПИТ-синдрома.
Осложнения, связанные с ПИТ-синдромом:
- когнитивные (нарушения памяти, внимания, управляющих функций);
- психические (депрессия, посттравматическое стрессовое расстройство (ПТСР), тревожность);
- вегетативные (нарушения циркадных ритмов, нарушения гравитационного градиента);
- нейромышечные (особое внимание следует уделить мышечной слабости, приобретенной в ОРИТ (ICUAW), полинейропатии критического состояния, миопатии критического состояния и полинейромиопатии критического состояния);
- легочные (снижение дыхательного объема и жизненной емкости легких);
- физический статус (снижение активности в повседневной жизни, снижение показателей нагрузочных проб);
- снижение качества жизни.
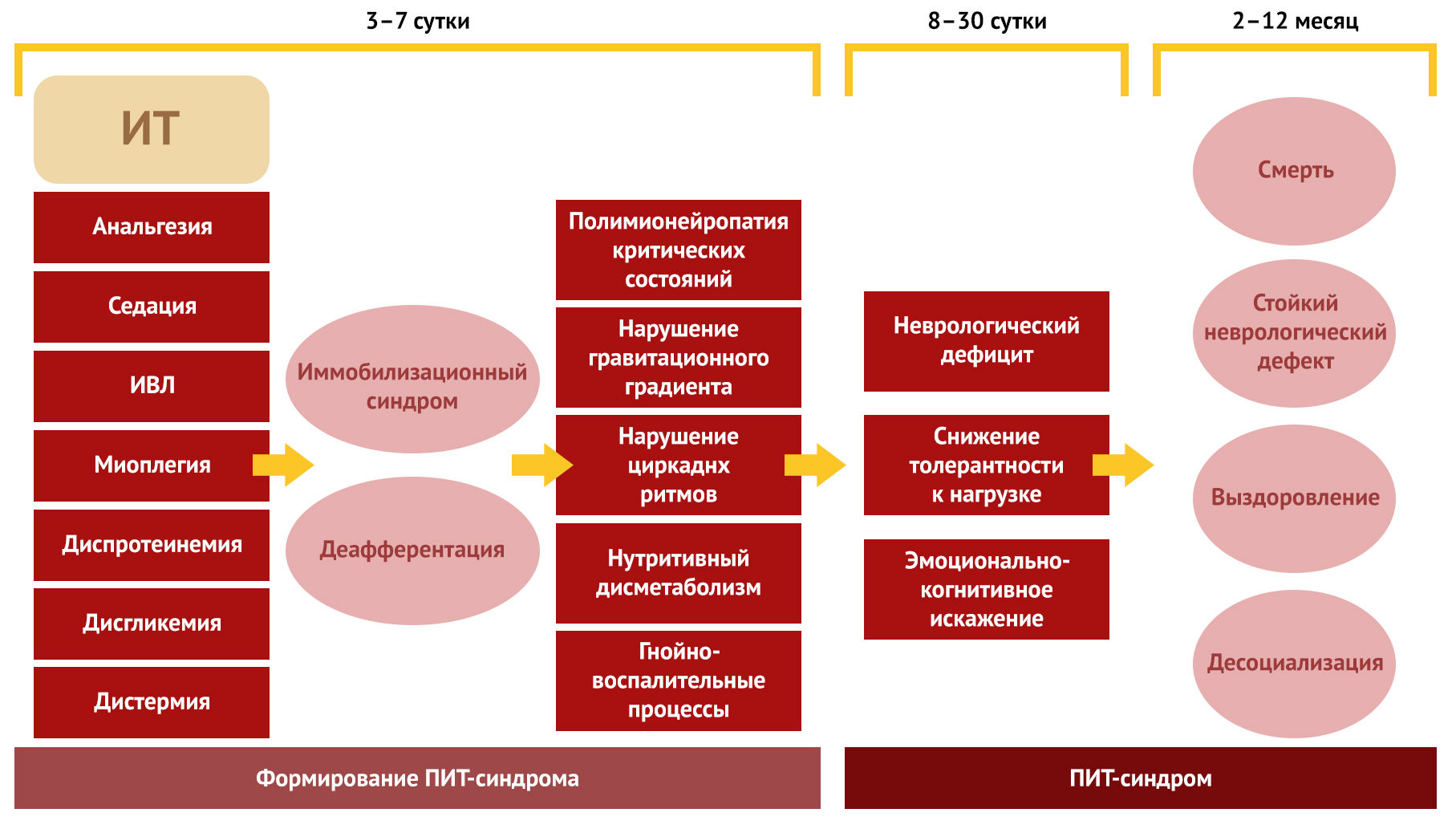
Рисунок 1 | Этапы формирования ПИТ-синдрома [4]
Основные причины, приводящие к данным осложнениям: длительная ИВЛ, анальгизация и седация [4], чрезмерная и длительная иммобилизация в койке (рисунок 1). Большинство указанных нарушений проходят в течение года, но стоит уделить внимание полинейропатии, в результате которой восстановление занимает более 5 лет: данное осложнение значительно ухудшает качество жизни пациента. Поэтому в последние годы методы лечения пациентов на ИВЛ претерпели значительные изменения. В настоящее время реабилитологи обладают критериями оценки состояния пациента и имеют специальные протоколы отлучения от ИВЛ, проводят своевременную раннюю мобилизацию, вертикализацию, электростимуляцию, респираторную и метаболическую реабилитацию. Немедленная реабилитация обеспечивает сокращение частоты осложнений, сроков проведения ИВЛ и количества койко-дней (что крайне важно в условиях массовых поступлений пациентов) в ОРИТ, также сокращаются затраты на лечение. Протоколы, предназначенные для мобилизации пациентов в ОРИТ, представляют собой стратегию сложности действий «от меньшего к большему» в зависимости от способности выполнять эти действия [5]. Такой подход также используется реабилитологами вне ОРИТ.
Длительная иммобилизация является пусковым фактором развития ICUAW, которое определяется мультифакториальными патофизиологическими механизмами, запускающимися у пациента в ОРИТ на ИВЛ. К таким механизмам относятся дисфункция кровообращения микроциркуляторного русла, приводящая к повреждению нейронов [6], влияние экспрессии E-селектина на периферические нервные волокна, гипергликемия, инактивация натриевых каналов, катаболические состояния, протекающие в ОРИТ (рисунок 2), влияние повышенной активности убиквитин-протеасомной системы [6], атрофия миофибрилл диафрагмы.
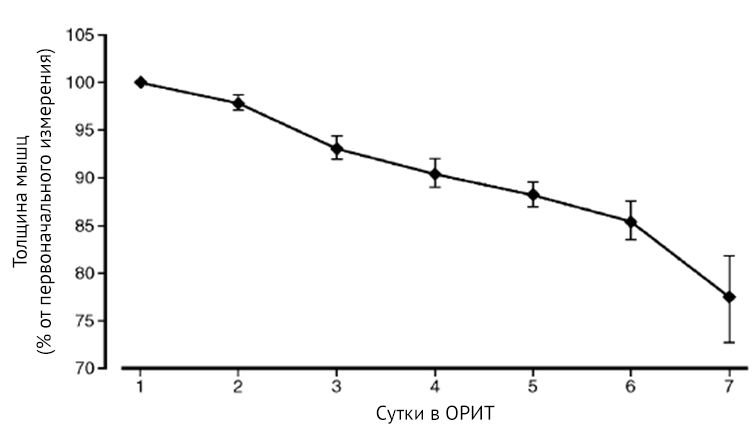
Рисунок 2 | Динамика толщины мышц [7]
Существует множество различных методик, которые помогают в реабилитации в условиях ОРИТ, в том числе и механотерапия. Например, Крис Бёртин с коллегами сообщают о занятиях на велотренажере с использованием велоэргометра, прикрепленного к кровати, с пазами для ног [8]. Эргометр позволяет обеспечить пассивные упражнения с определенным диапазоном движения, имитируя вращение педалей в горизонтальном положении для пациентов, которые безучастны или неактивны. Исследователи в данной сфере отметили улучшение регуляторных и физических функций при выписке пациентов из медицинского учреждения. В разработках Питера Морриса, связанных с ранней мобилизацией и вертикализацией (рисунок 3), было показано, что через один год после исследования в испытуемой группе было в два раза меньше смертей и повторных госпитализаций по сравнению с контрольной [9].

Рисунок 3 | Пример мобилизационной кровати в ОРИТ с возможностью изменения гравитационного градиента
Прямая помощь в реабилитации пациентов на ИВЛ, в особенности имеющих острое поражение респираторного тракта, заключается в следующем:
- Использование технологий ручной ассистенции кашля или аппаратных высокочастотных осцилляций грудной клетки для улучшения клиренса дыхательных путей у неинтубированных пациентов с вторично ослабленным вследствие слабости респираторных мышц кашлем.
- Позиционировании и мобилизации интубированного пациента, что повышает эффективность санации дыхательных путей. Позиционирование следует применять для оптимизации дренажа у пациентов с дыхательной недостаточностью.
- Для профилактики, лечения ICUAW и стимуляции спонтанного дыхания при проведении ИВЛ более 72 часов показаны ежедневные занятия продолжительностью не менее 30 минут, в том числе дыхательная гимнастика, циклический велокинез и мобилизация [10].
Противопоказания к вертикализации и мобилизации делятся на абсолютные и относительные. К абсолютным противопоказаниям можно отнести нестабильный клинический статус пациента: острый инфаркт миокарда, субарахноидальное кровоизлияние при неклипированной аневризме, шок любой этиологии, тромбоэмболию легочной артерии, нестабилизированный перелом позвоночника, таза, нижних конечностей, а также отказ пациента.
К относительным противопоказаниям можно отнести высокий риск патологического перелома костей и отсутствие медицинского персонала, умеющего проводить данную процедуру [10].
Использование методов отлучения от ИВЛ возможно при определенных уровнях жизненных показателей, достижение которых также определяется как одна из реабилитационных целей:
- SaO2 > 90 %, при FiO2 < 0,4
- PaO2 > 50–60 мм рт. ст., при FiO2 < 0,5
- Альвеолярно-артериальный градиент < 350 мм рт. ст.
- PaO2\FiO2 > 150
- ЧДД < 35 в мин
- Пиковое давление 20–25 см водн. ст.
- Vt > 5 мл\кг
- МОД < 10 л/мин
- Индекс Тобина < 105
- ЧСС < 140
- АД > 90 мм рт. ст. и < 160 мм рт. ст.
Базовые принципы реабилитации при ОРДС и других острых осложнениях во время пандемии COVID-19 остаются неизменными:
- Изменение позы и положения тела, что улучшает газообмен и снижает риск вторичной бактериальной пневмонии за счет улучшения дренажа. Часто практикуется положение пациента на животе во время ИВЛ, что эффективно в лечебных целях, но может иметь осложнения в дальнейшем: важно тщательно контролировать данное мероприятие (одно из возможных осложнений — это развитие невритов периферических нервов верхних конечностей). Изменение положения тела в пространстве проводится постепенно, с изменением угла расположения койки относительно горизонта под тщательным контролем динамики АД и ЧСС [11].
- Дыхательная гимнастика для восстановления силы дыхательных мышц и объема легких. Острые состояния, такие как ОРДС и воспаление легких, приводят к уменьшению легочного объема [12]. Хроническая фаза ОРДС может характеризоваться фиброзом легких, что также приводит к снижению их эластичности [13]. Поэтому важно обучить пациента глубокому дыханию для полного наполнения легких воздухом. Для тренировки силы дыхательных мышц может использоваться дыхательный тренажер. Дыхательная гимнастика рекомендуется при любом лечении, связанном с ИВЛ, т. к. развивается слабость диафрагмы и других мышц, участвующих в акте дыхания.
- Ранняя мобилизация и физические упражнения, помогающие избежать ПИТ-синдрома и его осложнений [6]. Упражнения направлены на улучшение силы и выносливости тела, дыхательных и диафрагмальных мышц, а также восстановление дыхательной функции [14].
- Психологическая поддержка и работа психиатра. В 30 % случаев после критических состояний у пациента наблюдается депрессия, беспокойство и ПТСР [15].
Состояние пациента оценивается инструментальными методами и с использованием специальных шкал (Бартел, Рэнкин, индекс мобильности Ривермид, тест комфортной ходьбы на 10 мин, тест 6-минутной ходьбы, тест баланса Берга, также включаются отдельные шкалы, разработанные специально для ОРИТ), далее формируется реабилитационная цель (чаще всего по SMART), в соответствии с которой разрабатывается индивидуальная программа на основе приведенных выше базовых принципов [16].
При выписке пациента из ОРИТ решается вопрос о направлении в специальные учреждения или о продолжении реабилитации в домашних условиях. Динамику дальнейшего восстановительного периода также необходимо контролировать.
COVID-19 предъявляет значительные требования к ресурсам здравоохранения во всем мире. В современных системах здравоохранения на данный момент имеются рекомендации, которые помогут реабилитологам спланировать мероприятия и удовлетворить потребность в данном виде помощи, а также определить, какой объем помощи оказывать пациенту, у которого подтвердили или подозревают COVID-19. Разработанный план используемых ресурсов во многих европейских странах может быть как 0 уровня (обычная работа), так и 4 уровня (масштабная экстренная помощь в ОРИТ), что сопровождается отдельными протоколами [17], предусмотренными и подстроенными под свою конкретную страну в соответствии с экономическими, климато-географическими параметрами и уровнем развития и роста населения.
Учитывая инфекционную природу заболевания, в ближайшее время врачи, связанные с медицинской реабилитацией, могут столкнуться со многими проблемами, в частности, с необходимостью быстро разрабатывать реабилитационные стратегии с учетом пандемии. Одна из новых стратегий заключается в использовании инновационных подходов к реабилитации во время вспышки COVID-19 с привлечением ресурсов телемедицины и технологии виртуальной реальности [7]. Очевидно, что необходимо совершенствовать как инновационные, так и классические методы реабилитации, чтобы мы могли быть более подготовленными не только к COVID-19, но и к похожим ситуациям, которые могут произойти в будущем. Медицинская реабилитация начинает набирать популярность в России в виде отдельной дисциплины, что уже давно практикуется в европейских странах. Целью статьи было показать значимость и необходимость медицинской реабилитации для пациентов с критическими состояниями организма, в особенности в условиях пандемии, что при благополучном исходе всё не заканчивается и требуется индивидуальный и методичный подход к каждому такому пациенту.
Источники:
- Rodriguez-Morales A. J. et al. Clinical, laboratory and imaging features of COVID-19: A systematic review and meta-analysis //Travel medicine and infectious disease. – 2020. – С. 101623.
- Beeching NF, T; Fowler, R. Coronoavirus disease 2019 (COVID-19). BMJ Best Practices 2020. https://bestpractice.bmj.com/t... (accessed 25/3/2020)
- Rawal G., Yadav S., Kumar R. Post-intensive care syndrome: an overview //Journal of translational internal medicine. – 2017. – Т. 5. – №. 2. – С. 90–92.
- Белкин А. А. и др. Обоснование реанимационной реабилитации в профилактике и лечении синдрома «После Интенсивной Терапии» ПИТ-синдром //Вестник восстановительной медицины. – 2014. – №. 1. – С. 37–43.
- Patel B. K. et al. Impact of early mobilization on glycemic control and ICU-acquired weakness in critically ill patients who are mechanically ventilated //Chest. – 2014. – Т. 146. – №. 3. – С. 583-589.
- Simpson R., Robinson L. Rehabilitation following critical illness in people with COVID-19 infection //American Journal of Physical Medicine & Rehabilitation. – 2020.
- Reid C. L. et al. Muscle wasting and energy balance in critical illness //Clinical nutrition. – 2004. – № 23(2). – C. 273–280.
- Hopkins R. O., Jackson J. C. Short-and long-term cognitive outcomes in intensive care unit survivors //Clinics in chest medicine. – 2014. – Т. 30. – №. 1. – С. 143–153.
- Burtin C. et al. Early exercise in critically ill patients enhances short-term functional recovery //Critical care medicine. – 2014. – Т. 37. – №. 9. – С. 2499–2505.
- Tur B. S., Evcik D. Is Physical Medicine and Rehabilitation needed much more for COVID-19 pandemic?
- Bolton C. F. Neuromuscular manifestations of critical illness //Muscle & Nerve: Official Journal of the American Association of Electrodiagnostic Medicine. – 2005. – Т. 32. – №. 2. – С. 140–163.
- Morris P. E. et al. Early intensive care unit mobility therapy in the treatment of acute respiratory failure //Critical care medicine. – 2015. – Т. 36. – №. 8. – С. 2238–2243.
- Force A. D. T. et al. Acute respiratory distress syndrome //Jama. – 2012. – Т. 307. – №. 23. – С. 2526–2533.
- Papiris S. A. et al. Clinical review: idiopathic pulmonary fibrosis acute exacerbations-unravelling Ariadne's thread //Critical Care. – 2010. – Т. 14. – №. 6. – С. 246.
- Steere H., Polich G. Rehabilitation Clinician’s Reference for Covid-Related Rehabilitation.
- Zhu C. et al. Early pulmonary rehabilitation for SARS-CoV-2 pneumonia: Experience from an intensive care unit outside of the Hubei province in China //Heart & Lung. – 2020.
- Романов Б. К. Коронавирусная инфекция COVID-2019 //Безопасность и риск фармакотерапии. – 2020. – Т. 8. – №. 1.
- McNeary L., Maltser S., Verduzco‐Gutierrez M. Navigating Coronavirus Disease 2019 (Covid‐19) in Physiatry: A CAN report for Inpatient Rehabilitation Facilities //PM&R. – 2020. – Т. 12. – № 5. – С. 512–515.
- Thomas P. et al. Physiotherapy management for COVID-19 in the acute hospital setting: clinical practice recommendations //Journal of Physiotherapy. – 2020.
