РМЖ: морфологическая характеристика
В настоящее время рак молочной железы (РМЖ) является самым распространенным заболеванием у женщин. Ежегодно в мире выявляется более 1,7 миллионов случаев этого заболевания. Существует несколько патогенетических разновидностей РМЖ, которые принципиально отличаются друг от друга по эпидемиологии, факторам риска, ответу на лечение и прогнозам.
Наиболее частой категорией злокачественных образований молочной железы является ER/PgR-позитивный РМЖ. Риск возникновения таких опухолей напрямую зависит от современного образа жизни женщин, важными составляющими которого являются контроль рождаемости и ожирение. Непривычные условия функционирования молочной железы, заключающиеся в отсутствии постоянных беременностей и лактаций, избыточном питании и ведущие к ожирению, нарушают физиологические циклы колебаний уровня стероидных гормонов и обновления клеток.
Кроме того, вероятность заболевания раком молочной железы увеличивается с возрастом: опухоли, имеющие большее количество рецепторов к эстрогену и прогестерону, возникают в организме с большим количеством сопутствующих развитию РМЖ факторов и избыточным процентом жировой ткани, которая является значимым «производителем» женских половых гормонов, особенно после менопаузы.
Факторы риска других разновидностей РМЖ (HER2-позитивных или трижды негативных карцином) изучены в значительно меньшей степени, но их существование напрямую сказывается на результатах скрининга и лечения данного заболевания. Несомненным с точки зрения эпидемиологии является феноменальное улучшение отдаленных результатов лечения рака молочной железы. Смертность от РМЖ с 1990 по 2014 гг. в США упала на целых 34 % — беспрецедентная динамика за период, охватывающий всего лишь четверть века.
Этот колоссальный прогресс связывают с появлением тамоксифена и других препаратов для лечения гормон-чувствительных карцином, внедрением трастузумаба и иных антагонистов рецептора HER2, появлением тестирования генов наследственного рака BRCA1 и BRCA2, совершенствованием химиотерапии и т. д.
К сожалению, столь очевидный прогресс не затрагивает страны с ограниченными ресурсами, которые не имеют полного доступа ко всем разновидностям системного лечения РМЖ. Для лучшего понимания биологии рака молочной железы необходимы знания о факторах риска его развития. К таким относятся:
1. Генетические мутации
В некоторых случаях РМЖ передается в соответствии с классической Менделевской моделью наследования. Самые распространенные гены предрасположенности — BRCA1 и BRCA2, чей вклад в частоту наследственных заболеваний раком молочной железы составляет около 20 %. Исследования на семьях с таким типом карцином продемонстрировали фатальный риск развития рака у носительниц мутаций BRCA. Кроме того, в качестве генов предрасположенности к развитию РМЖ могут быть рассмотрены гены ATM, PTEN, p53 и др., поскольку было отмечено значительное увеличение частоты РМЖ среди их гетерозиготных носительниц.
2. Соматические изменения
Взаимодействие между различными факторами, предрасполагающими к возникновению РМЖ, приводит к аккумуляции соматических мутаций в эпителиальных клетках. Хромосомная нестабильность, проявляющаяся в патологическом количестве крупных хромосомных перестроек, отдельные изменения в генах, ассоциированных с РМЖ — все это служит пусковым механизмом для возникновения соматических изменений. Различные комбинации мутаций и эпигенетических событий являются причиной появления совокупности свойств, характерных для раковых клеток, таких как способность противостоять процессу апоптоза, неограниченное деление и самодостаточность в отношении ростовых факторов, возможность инвазии и метастазирования, непрерывный ангиогенез и т. д.
3. Образ жизни и влияние окружающей среды
Ожирение, сопровождающееся наличием висцерального жира, и постоянный набор веса неразрывно связаны с увеличением риска возникновения РМЖ как до наступления менопаузы, так и после. В тоже время было замечено, что у женщин, ведущих активный образ жизни с регулярными физическими нагрузками, риск возникновения РМЖ после менопаузы меньше. Кроме того, риск возрастает вместе с увеличением потребления алкоголя.
4. Воздействие облучения
Любое облучение грудной клетки (лучевая терапия, атомный взрыв и т.д.) повышает риск заболеваемости раком молочной железы. При этом, риск выше у молодых пациенток и возрастает с увеличением дозы облучения. Например, у девушек моложе 20 лет после лучевой терапии по поводу лимфомы Ходжкина вероятность развития рака в течение 10–30 лет составляет от 20 до 30 %. В связи с этим лучевую терапию злокачественных опухолей у молодых пациенток используют ограниченно. В зависимости от локализации злокачественного образования и молекулярных особенностей его клеток карциномы молочной железы подразделяют на дольковые и протоковые (аденокарциномы специфического и неспецифического типа соответственно).
Кроме того, опухоли, ограниченные базальной мембраной протока или дольки, получили название неинвазивных (карциномы in situ), а образования, обладающие способностью к проникновению через базальную мембрану в строму, назвали инвазивными (опухолевые клетки в строме могут инвазировать сосуды, что является причиной поражения лимфатических узлов и развития отдаленных метастазов).
Неинвазивная протоковая карцинома (DCIS — ductal carcinoma in situ)
Среди всех опухолей молочной железы примерно 20 % составляют неинвазивные протоковые карциномы. Их выявление в большинстве случаев происходит благодаря обнаружению микрокальцификатов. Однако клинически DCIS может проявляться в виде:
- перидуктального фиброза, окружающего патологический очаг;
- инверсии соска при микропапиллярном варианте;
- формирования объемного образования и т. д.
Неинвазивная протоковая карцинома представляет собой скопление злокачественных клеток, окруженных базальной мембраной протоков. Тем не менее DCIS может распространяться за пределы протока и инфильтрировать прилежащие ткани молочной железы. В зависимости от гистологического строения протоковый РМЖ in situ подразделяется на следующие типы:
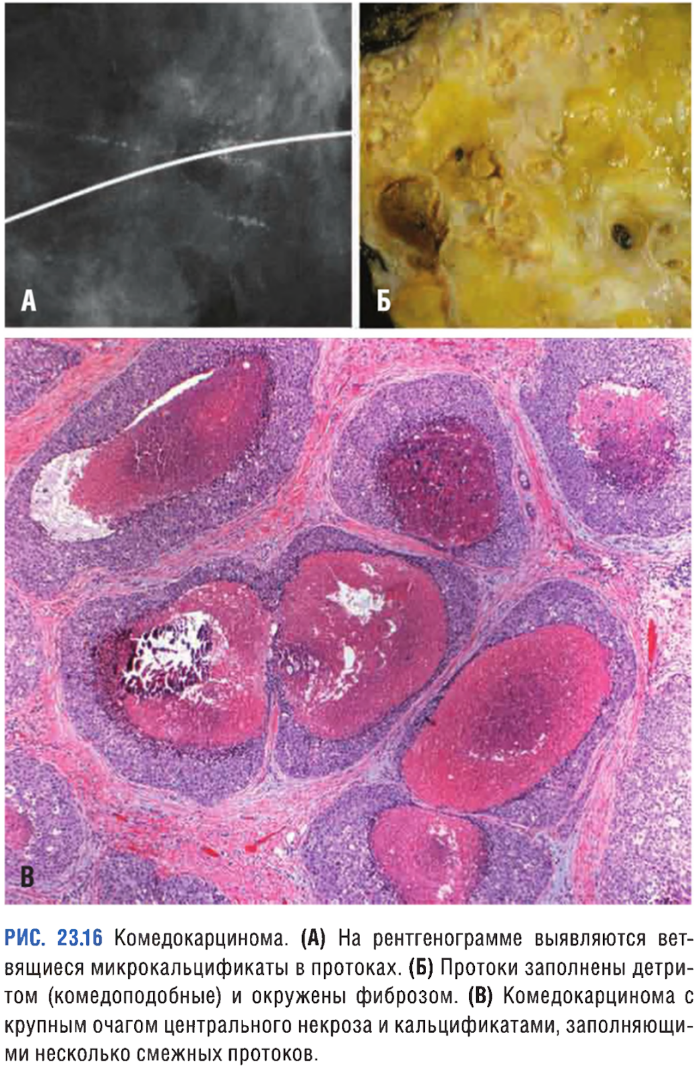
Комедокарцинома
Опухоль, характеризующаяся наличием очагов некроза, солидных полей плеоморфных клеток с ярко выраженной гиперхроматией ядер и кальцификацией мембран, которые можно выявить при маммографии (линейные и/или ветвящиеся микрокальцификаты). Вследствие обтурации протоков возникает перидуктальный фиброз, сопровождающийся хроническим воспалением.
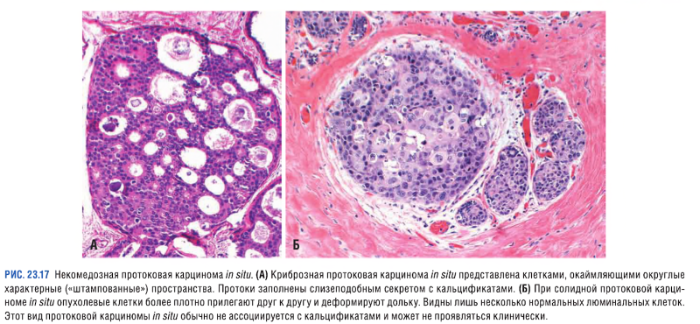
Некомедозные карциномы
Опухоли, отличающиеся отсутствием выраженной атипии у злокачественных клеток:
- криброзная карцинома (характеризуется наличием «штампованных» внутриэпителиальных пространств, равномерно распределенных и одинаковых по размеру);
- солидная карцинома (возникает полное заполнение пораженных пространств);
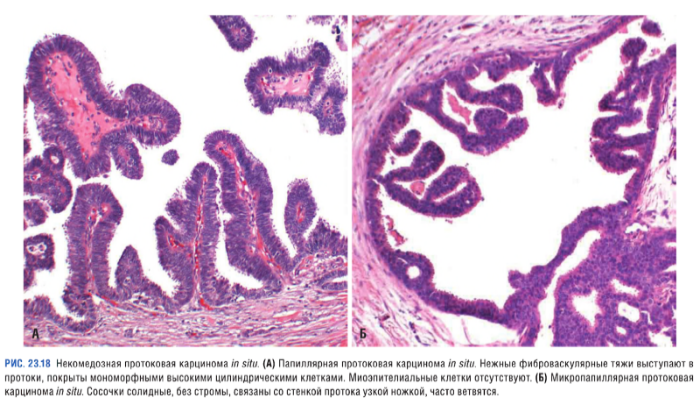
- папиллярная карцинома (происходит формирование фиброваскулярных тяжей с утратой миоэпителиального слоя);
- микропапиллярная карцинома (отчетливые луковичные разрастания объединяются в сложные внутрипротоковые структуры, фиброваскулярная основа при этом не образуется);
- болезнь Педжета: достаточно редкий вид протокового РМЖ in situ (составляет 1–4 %), характеризующийся появлением эритематозной сыпи и формированием чешуйчатой корки. По системе протоков злокачественные клетки Педжета распространяются в млечные синусы и кожу соска, не выходя при этом за пределы базальной мембраны. Обычно такие карциномы проявляются гиперэкспрессией HER2-рецепторов, ER-/PgR-рецепторы при этом отсутствуют.
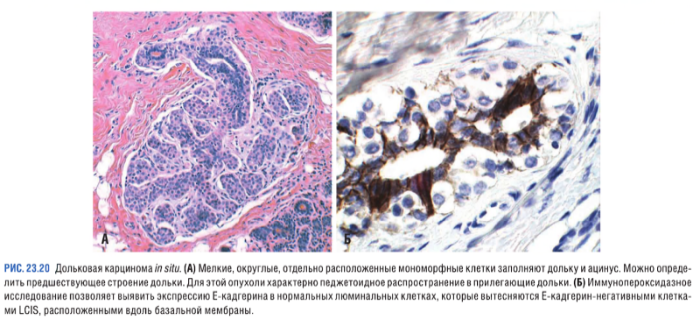
Неинвазивная дольковая карцинома (LCIS — lobular carcinoma in situ)
Такие опухоли клинически никак не не проявляются (микрокальцификаты и уплотнения отсутствуют), поэтому даже после внедрения скрининга распространенность LCIS не изменилась — 1–6 % от общего числа карцином. LCIS характеризуются наличием идентичных атипичных клеток с измененными круглыми ядрами. Клетки достаточно слабо связаны между собой вследствие нарушения экспрессии E-кадгерина, участвующего в образовании межклеточных контактов. Кроме того, клетки неинвазивных дольковых карцином характеризуются негативной экспрессией рецепторов к факторам роста и наличием гиперэкспрессии рецепторов к эстрогенам и прогестероны (ER+/Pgr+, HER2-).
Инвазивные карциномы
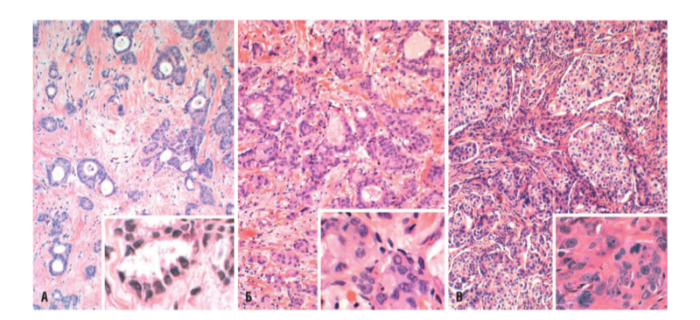
Инвазивная протоковая карцинома является самым распространенным типом карциномы и представляет 80 % всех РМЖ. Макроскопически такие опухоли отличаются плотной, твердой консистенцией (объясняется наличием очагов и некроза и скоплениями кальцификатов), разрезание или скобление сопровождается характерным звуком. Карциномы могут содержать клетки различной степени дифференцировки:
- У высокодифференцированных опухолей клетки преимущественно тубулярные, их ядро мелкое и круглое, фигуры митоза встречаются достаточно редко (рис. А).
- При умеренной дифференцировке присутствуют как участки солидного строения, так и единичные инфильтрирующие опухолевые клетки. Митотическое деление встречается намного чаще (рис. Б).
- Для низкодифференцированных опухолей характерно наличие тяжей из клеток, обладающих высокой пролиферативной активностью, и ядер различных размеров (рис. В).
Инвазивная дольковая карцинома (ILC — invasive lobular carcinoma) состоит из клеток, которые утратили способность образовывать межклеточные контакты и поэтому либо «разбросаны» в строме молочной железы, либо расположены в одну линию. На основании морфологических различий ILC можно поделить на несколько гистологических типов, однако все они будут характеризоваться нарушениями контактов между клетками.
Источник:
Devita Jr V. T., Lawrence T. S., Rosenberg S. A. DeVita, Hellman, and Rosenberg's cancer: principles & practice of oncology. – Lippincott Williams & Wilkins, 2015.
