Болезнь Пейрони

Болезнь Пейрони, о которой известно не так уж и много, встречается чаще, чем мы привыкли думать. Это заболевание может оказать серьезное влияние на половую жизнь мужчин за счет искривления полового члена и порой доводит мужчин до полного отказа от секса. Впервые эту болезнь описал в середине XVIII века (1743 г.) Франсуа де ла Пейрони, лейб-медик французского короля Людовика XV.
Современный термин: заболевание белочной оболочки, характеризующееся образованием фиброзных бляшек в процессе патологического типа регенерации. Грубая соединительная ткань не обладает эластичными свойствами белочной оболочки, поэтому заболевание проявляется патологической кривизной, изменением формы, укорочением МПЧ и половой дисфункцией. На протяжении десятилетий прогресс лечения был ограничен недостатком знаний о патогенезе, что приводило к позднему старту терапии и осложнениям. Считается, что БП имеет «разумную» вероятность саморазрешения, что служит причиной прогрессирования и образования грубых дефектов и деформаций.
Эпидемиология
Заболеваемость за последние десятилетия имеет тенденцию к росту и широко колеблется в разных популяциях от 0,4 до 9 %. Около 65 % случаев приходятся на возраст 40-60 лет, с максимальной частотой в первую половину пятого десятилетия. Вероятно, что такой большой интервал колебаний обусловлен как заинтересованностью врачей в диагностике БП, так и разными культурными традициями, связанными с нежеланием мужчин обсуждать это неловкое состояние. К факторам риска относят:
- Возраст (старше сорока лет);
- Диабет;
- Половая дисфункция;
- Стресс;
- Радикальная простатэктомия;
- Гипоганадизм;
- Коллагенозы.
Этиология и патогенез
Анатомия механизма повреждения
Точная причина возникновения заболевания до сих пор неизвестна. Чтобы пролить свет на этиологию, продолжаются молекулярные и генетические исследования. Пещеристые тела окружены белочной оболочкой, которая придает упругость МПЧ во время эрекции. Белочная оболочка состоит из нескольких слоев волокон. Внутренний (циркулярный) и наружный (продольный) слои сформированы коллагеном 1 типа и эластическими волокнами.
Следует отметить что 60-70 % бляшек формируются на дорсальной части в области прикрепления перегородки полового члена, где имеется слабая переходная зона между продольным и циркулярными слоями. Особенностью строения белочной оболочки является то, что в вентральной части члена (место соединения с губчатым телом) отсутствует наружный продольный слой и слабая переходная зона, что делает эту часть относительно резистентной к повреждениям.
Высокое давление в МПЧ во время эрекции и его еще большее увеличение во время полового контакта за счет действия внешних сил травмирует и расслаивает белочную оболочку в месте перехода тонкого продольного слоя в циркулярный, образуя микротравмы, которые заполняются кровью и формируют рубец.
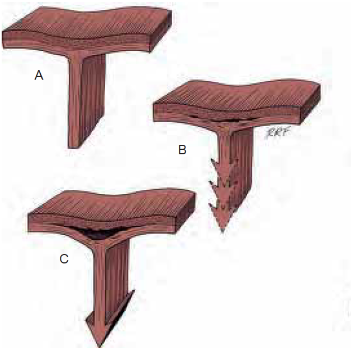
Рисунок 1 | Механизм травмирования члена (A, B и C - стадии прогрессирования). На рисунке показана переходная (слабая) зона, поперечные волокна - наружный слой, циркулярные волокна - внутренний
Молекулярный механизм повреждения
В этом разделе мы подробно разберем роль различных патогенетических систем, участвующих в патогенезе БП:
- Роль активных форм кислорода (АФК) и оксидативного стресса (ОС). Как говорилось ранее, микротравмы приводят к кровотечению и отложению фибрина и фибронектина. Далее возникающее воспаление привлекает иммунные клетки, которые начинают производить АФК. На ранней стадии заболевания свободные радикалы кислорода увеличивают секрецию фиброгенных цитокинов и синтез коллагена. АФК также активируют TGF-β1, который блокирует коллагеназу и запускает синтез коллагена.
- Роль NO. Индуцируемая синтаза оксида азота (iNOS) производит NO, который связывается с АФК, снижая их уровень, и ингибирует фиброз. Антифибротическое действие опосредованно, как минимум, снижением численности миофибробластов и активности коллаген-синтетазы 1 типа. Кроме того NO увеличивает количество цГМФ, что может снижать образование бляшки.
- Роль бета-1 трансформирующего ростового фактора (TGF-β1). Давно доказана прямая роль TGF-β1 в патогенезе БП. TGF-β1 связывается с поверхностными рецепторами клеток и ремоделирует экстрацеллюлярный матрикс следующими путями:
- Увеличивает синтез всех матричных белков;
- Снижает продукцию матрикс разрушающих белков;
- Регулирует экспрессию интегринов.
Активация TGF-β1 запускает сложные механизмы репарации тканей: хемоаттракцию моноцитов, индукцию ангиогенеза и контроль выработки цитокинов и других медиаторов воспаления. Кроме того, TGF-β1 способствует синтезу фибронектина, тенасцина, коллагена и протеогликанов. Все вышеперечисленные процессы несут важную физиологическую роль в процессах репарации, но также являются причиной развития рубцевания и фиброза тканей белочной оболочки.
Рисунок 2 | Молекулярный механизм Болезни Пейрони
Классификация
► По форме:
- Медленно прогрессирующая;
- Быстро прогрессирующая.
► По клиническим проявлениям:
I. Боль:
0 — отсутствие;
1 — незначительная боль во время эрекции;
2 — значительная боль, затрудняющая половую жизнь;
3 — боль во время эрекции и без эрекции.
II. Искривление:
0 — отсутствие;
1 — до 30° (без ограничения половой жизни);
2 — до 60° (ограничивающее половую жизнь);
3 — больше 60° (невозможность половой жизни).
III. Уплотнение:
0 — отсутствие;
1 — диаметр до 1 см;
2 — размеры 1–3 см;
3 — более 3 см.
► По локализации бляшки:
- У корня полового члена;
- В области ствола полового члена;
- У головки полового члена.
► По направлению искривления:
- Дорсальное;
- Вентральное;
- Латеральное;
- Дорсолатеральное левое;
- Дорсолатеральное правое;
- Вентролатеральное левое;
- Вентролатеральное правое.
► По наличию осложнений:
- С сохранением эректильной функции;
- С нарушением эректильной функции.
► По наличию сопутствующих заболеваний:
- С наличием сопутствующих заболеваний;
- Без сопутствующих заболеваний.
Анамнез заболевания
Необходимо опросить пациента о выше указанных симптомах, с указанием времени начала (внезапное или постепенное) и характера, связи с каким-либо событием - это может быть прямая травма МПЧ, либо инструментальное исследование. Наследственность играет важную роль в развитии заболевания, поэтому необходимо уточнить, имеются ли в семейном или личном анамнезе какие-либо фиброматозные заболевания, контрактуры Леддерхозе и Дюпюитрена (рис. 3). Для оценки степени деформации в эрегированном состоянии можно попросить пациента сделать 2-3 фотографии в разных проекциях.
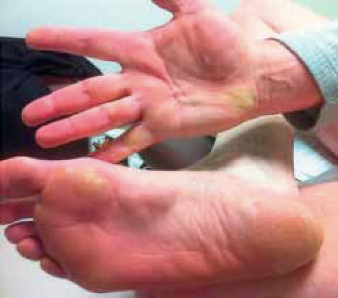 Рисунок 3 | Пациент с БП, ассоциированной с контрактурой Дюпюитрена и Леддерхозе
Рисунок 3 | Пациент с БП, ассоциированной с контрактурой Дюпюитрена и Леддерхозе
Симптомы заболевания
Самые частые симптомы это: не интенсивная боль в половом члене, самостоятельно проходящая в течении 3-6 месяцев, пальпируемый рубец и жалобы на деформации МПЧ.
Большинство мужчин с ПБ, как правило, обращаются за помощью из-за половой дисфункции, и не все чувствуют боль или наличие фиброзной бляшки, но быстро замечают укорочение МПЧ, слабость эрекции и изменение кривизны. Боль возникает в острую фазу во время образования фиброзной бляшки, эрекции и полового контакта.
Изменение кривизны является наиболее легко определяемым и одновременно тягостным для психологического состояния мужчины состоянием, несмотря на то, что многие сохраняют способность заниматься сексом (при условии, что угол изменения кривизны не превышает 60 градусов). Следует отметить, что не стоит доверять личным оценкам пациента угла кривизны.
Исследования демонстрируют что около 50% пациентов переоценивают угол кривизны в большую сторону, в среднем на 20 градусов. Форма бляшки может быть в виде простого узелка, продольной хорды c четко ограниченными, несмещаемые относительно окружающих тканей границами. Эректильная дисфункция встречается у 25–55% пациентов.
Причины развития ЭД:
- Психологические;
- Деформация полового члена, делающая невозможным половой акт;
- Недостаточная эрекция и нестабильность полового члена, возникающие при распространении фиброза на кавернозную ткань;
- Несостоятельность веноокклюзивного механизма эрекции, возникающая у 30% пациентов с болезнью Пейрони.
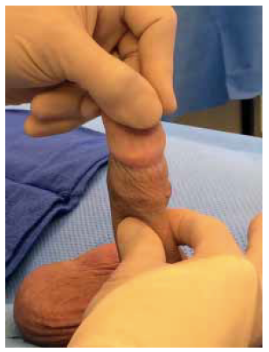 Рисунок 4 | Измерение длины МПЧ и пальпацию бляшки следует проводить в максимально растянутом состоянии как в начале лечения, так и для контроля результатов терапии
Рисунок 4 | Измерение длины МПЧ и пальпацию бляшки следует проводить в максимально растянутом состоянии как в начале лечения, так и для контроля результатов терапии
Лабораторные и инструментальные исследования
УЗИ позволяет уточнить локализацию и размеры бляшек, которые выявляются в виде гиперэхогенной структуры, которая при кальцификации даёт чёткую акустическую тень. Более точную информацию о локализации, размерах, конфигурации и плотности бляшек можно получить с помощью КТ. Если пациент не может точно описать деформацию полового члена, перед планированием оперативного вмешательства следует вызвать эрекцию путем интракавернозной инъекции вазоактивного препарата либо с помощью вакуум-эректора и измерить степень кривизны с помощью гониометра. Фармакодопплерография сосудов полового члена требуется для оценки васкулогенной эректильной дисфункции.
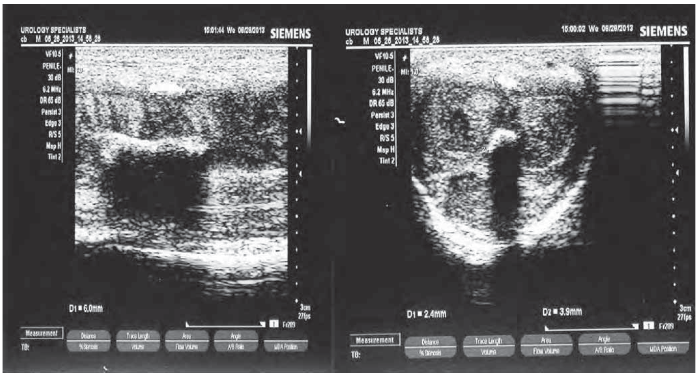 Рисунок 5 | На ультразвуковом изображении участки дорсальной и вентральной кальцификации с акустической тенью за обызвествленными бляшками
Рисунок 5 | На ультразвуковом изображении участки дорсальной и вентральной кальцификации с акустической тенью за обызвествленными бляшками
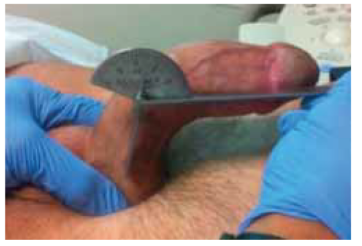 Рисунок 6 | Измерение угла кривизны с помощью гониометра
Рисунок 6 | Измерение угла кривизны с помощью гониометра
Источники:
- Campbell-Walsh urology / editor-in-chief, Alan J. Wein ; editors, Louis R. Kavoussi, Alan W. Partin, Craig A. Peters.—Eleventh edition.
- Урология. Российские клинические рекомендации / под ред. Ю. Г. Аляева, П. В. Глыбочко, Д. Ю. Пушкаря. — М. : ГЭОТАР-Медиа, 2016. — 496 с. ISBN 978-5-9704-3649-3
