Возобновление физических нагрузок после COVID-19

Что нужно знать
- Необходимо проводить стратификацию пациентов после перенесенного COVID-19 до возвращения к физической активности. Пациенты с имеющимися в настоящее время симптомами или те, чей анамнез свидетельствует о поражении сердца, нуждаются в дальнейшем клиническом обследовании.
- Возвращаться к упражнениям допустимо только через семь дней отсутствия симптомов; начинать следует с двух недель минимальных нагрузок (как минимум).
- Необходим ежедневный самоконтроль для отслеживания прогресса и возможных показаний для обращения за дополнительной помощью.
▶ Читать по теме: Физическая активность как еще один способ борьбы с COVID-19
Профессиональный опыт авторов статьи свидетельствует о том, что после, казалось бы, легкого COVID-19 у части пациентов затягивается процесс выздоровления, особенно когда они пытаются вернуться к физическим упражнениям. Более того, у некоторых людей все чаще диагностируются потенциально длительные осложнения, включая затяжные заболевания («подострый» или «длительный» COVID-19), сердечно-легочные осложнения и психологические последствия [1, 2, 3, 4]. В этой статье предлагается прагматический подход к оказанию помощи пациентам в виде безопасного возвращения к физической активности после клинически выраженной инфекции SARS-COV-2 c акцентом на тех пациентов, кто потерял физическую форму или долгое время находился в состоянии гиподинамии, но в настоящее время уже не имеет симптомов активного заболевания. Этот подход основывается на современных данных, заключениях консенсусов и личном мультидисциплинарном опыте авторов в спорте, лечебной физкультуре и первичной помощи.
Польза физической активности для здоровья, в том числе для сердечно-сосудистой системы и психики, хорошо известна [5, 6], и наоборот, снижение физической активности является важным фактором риска возникновения неинфекционных заболеваний во всем мире наряду с такими факторами, как курение и ожирение [7]. До эпидемии COVID-19 более трети людей в Великобритании были недостаточно физически активны для поддержания хорошего состояния здоровья [8]. С началом пандемии происходило дальнейшее снижение физической активности у больных с такими хроническими заболеваниями, как ожирение и артериальная гипертензия [9], то есть состояниями, связанными с неблагоприятным исходом COVID-19 [10]. Краткие рекомендации для работников первичного звена медицинской помощи могут помочь пациентам восстановить физическую активность с соответствующими стойкими положительными изменениями в состоянии здоровья, а также помочь выздоравливающим после болезни вернуться к предыдущему уровню физической активности или даже повысить его [11]. Люди должны точно знать, как и когда возобновить физическую активность после COVID-19 и как это сделать безопасно. Некоторые пациенты испытывают беспокойство по поводу невозможности вернуться в прежнюю физическую форму после перенесенного заболевания.
Опубликованные на сегодняшний день консенсусные документы касаются спортсменов; в них обсуждается вопрос о том, как и когда им следует возвращаться к спорту после коронавируса [12, 13]. Однако физическая активность (любое движение тела, при котором расходуется энергия) включает гораздо больше, чем спорт, и должна быть частью повседневной жизни.
Согласно рекомендациям общественного здравоохранения Великобритании, достаточно 150 минут физической активности умеренной интенсивности (при этом частота дыхания увеличивается, но человек еще может легко говорить) или 75 минут физической активности высокой интенсивности (частота дыхания увеличивается, и человеку трудно говорить) в неделю в дополнение к упражнениям по укреплению мышц (по крайней мере, два дня в неделю) [6]. Физическая активность включает в себя не только упражнения (то есть запланированные и структурированные физические нагрузки, выполняемые с целью улучшения физической формы [11, 14]) и спорт, но и другие виды деятельности, такие как садоводство, ношение тяжелых сумок с покупками или ходьба. Обсуждая физическую активность с пациентами, следует подумать вместе с ними об их целях и о том, как они могут их достичь. Понимание того, что важны даже небольшие изменения (например, переноска покупок домой пешком, а не вождение автомобиля) могут помочь изменить представление о том, что именно является реалистичным, практичным и достижимым.
▶ Читать по теме: Роль физических упражнений в восстановлении после тяжелой формы COVID-19
Каковы риски физической активности после COVID-19
Современные представления о выздоровлении от COVID-19 ограничены, но предварительные исследования подчеркивают некоторые основные положения. Во-первых, возможно поражение сердца, включая вирусный миокардит (вставка 1). Это важно, так как при наличии миокардита упражнения связаны с повышением заболеваемости и смертности [15].
Вставка 1 | Миокардит, COVID-19 и упражнения
Большинство данных о поражении сердца после заболевания COVID-19 получены от госпитализированных пациентов и не могут быть экстраполированы на пациентов с легким течением заболевания [15]. И напротив, частота миокардитов у лиц с бессимптомным и легким течением болезни по-прежнему остается неизвестной [13].
Одно из исследований, включавшее определение уровня тропонинов в сыворотке и кардиоваскулярную МРТ у не рандомизированной выборки пациентов, перенесших COVID-19, продемонстрировало продолжающееся воспаление миокарда у 60 % в среднем через 71 день после установления диагноза [4]. Хотя 33 % участников были классифицированы как тяжело больные и нуждались в госпитализации, и 67 % восстанавливались дома, не ясно, как в этой группе определялась тяжесть заболевания и как процедура отбора позволила избежать потенциальных рисков систематической ошибки отбора. Также неясно, указывают ли результаты на миокардит или повреждение сердца другой этиологии, и насколько они клинически важны для долгосрочного состояния здоровья или оценки заболеваемости.
Действительно, при аутопсии 21 пациента, умершего от COVID-19, только у трех (14 %) были обнаружены лимфоцитарные инфильтраты, указывающие на миокардит [16]. Более того, вирусный миокардит может быть клиническим проявлением многих циркулирующих вирусов, в том числе вируса гриппа [17].
Тромбоэмболические осложнения, такие как легочная эмболия, также связаны с COVID-19 [18, 19, 20]. Долговременное влияние на функцию легких в настоящее время не установлено, но данные, полученные на остром тяжелом респираторном синдроме (SARS-CoV) в 2003 году, свидетельствуют о персистирующих нарушениях функции легких и снижении толерантности к физическим упражнениям у выживших пациентов [21].
Наконец, первичные психиатрические феномены, такие как психоз, идентифицированы как возможные клинические особенности COVID-19 [22]; также психологические осложнения после инфекции могут включать посттравматическое стрессовое расстройство, тревогу и депрессию [23].
Некоторые потенциальные риски, в частности, вирусный миокардит, по понятным причинам ведут к опасениям при предоставлении консультаций относительно возвращения пациентов к физической активности после перенесенной инфекции.
Не подтвержденные тщательными исследованиями, все современные рекомендации основаны на консенсусах или экспертных мнениях. Консенсусное заключение спортивных медиков из Европейской федерации спортивной медицины от июля 2020 года после легкой инфекции рекомендует наблюдение врачей спортивной и лечебной физкультуры и обследование, включающее эхокардиографию и определение функций внешнего дыхания в тех случаях, если имеются кардиопульмональные симптомы [24].
В руководстве Кардиологического общества Нидерландов рекомендуется при наличии системных симптомов, в том числе лихорадки, оценить данные электрокардиографии перед возобновлением физической активности [25]. Тем не менее, частота поражений миокарда (вставка 1) и тромбоэмболических осложнений после легкого и среднетяжелого течения заболевания в популяции неизвестна, но, по-видимому, она низкая. Поэтому необходимо взвешивать пользу от рационального ограничения активности людей, уже находящихся в состоянии гиподинамии, и возобновлением физической активности на рекомендованном уровне для другой части популяции.
Принимая во внимание данную неопределенность, можно сказать, что в мире отсутствует идеальное решение вследствие вариабельной доступности таких ресурсов, как исследования сердечно-легочной системы или специализированные службы спортивной медицины и лечебной физкультуры. Авторы статьи выступают за прагматичный подход, который позволит пациентам постепенно возвращаться к физической активности при одновременной минимизации рисков.
Как узнать, может ли пациент безопасно вернуться к физической активности
Стратификационный подход может помочь повысить безопасность, принять во внимание возможные риски и по возможности минимизировать их. Во-первых, готов ли пациент физически возвратиться к активности? При естественном течении COVID-19 ухудшение состояния, указывающее на тяжелую инфекцию, часто происходит примерно через неделю после появления симптомов. Поэтому консенсусное мнение заключается в том, что возвращение к упражнениям или спортивной активности должно происходить только после бессимптомного периода продолжительностью не менее семи дней [21, 24, 26, 27], и было бы рационально применять этот подход к любой интенсивной физической активности (рис. 1)
В рекомендации Английского и Шотландского института спорта предполагается, что до возобновления занятий спортом для спортсменов должна быть легко достижима повседневная деятельность, и человек должен проходить 500 м по квартире, не чувствуя чрезмерной усталости или одышки [27]. Тем не менее, авторы статьи рекомендуют учитывать исходное состояние пациента до заболевания и соответствующим образом адаптировать эти рекомендации. Некоторые из пациентов, возможно, не могли пройти 500 м без одышки до болезни, и не следует препятствовать началу их физической активности на приемлемом для них уровне (рис. 1, части 1–3).
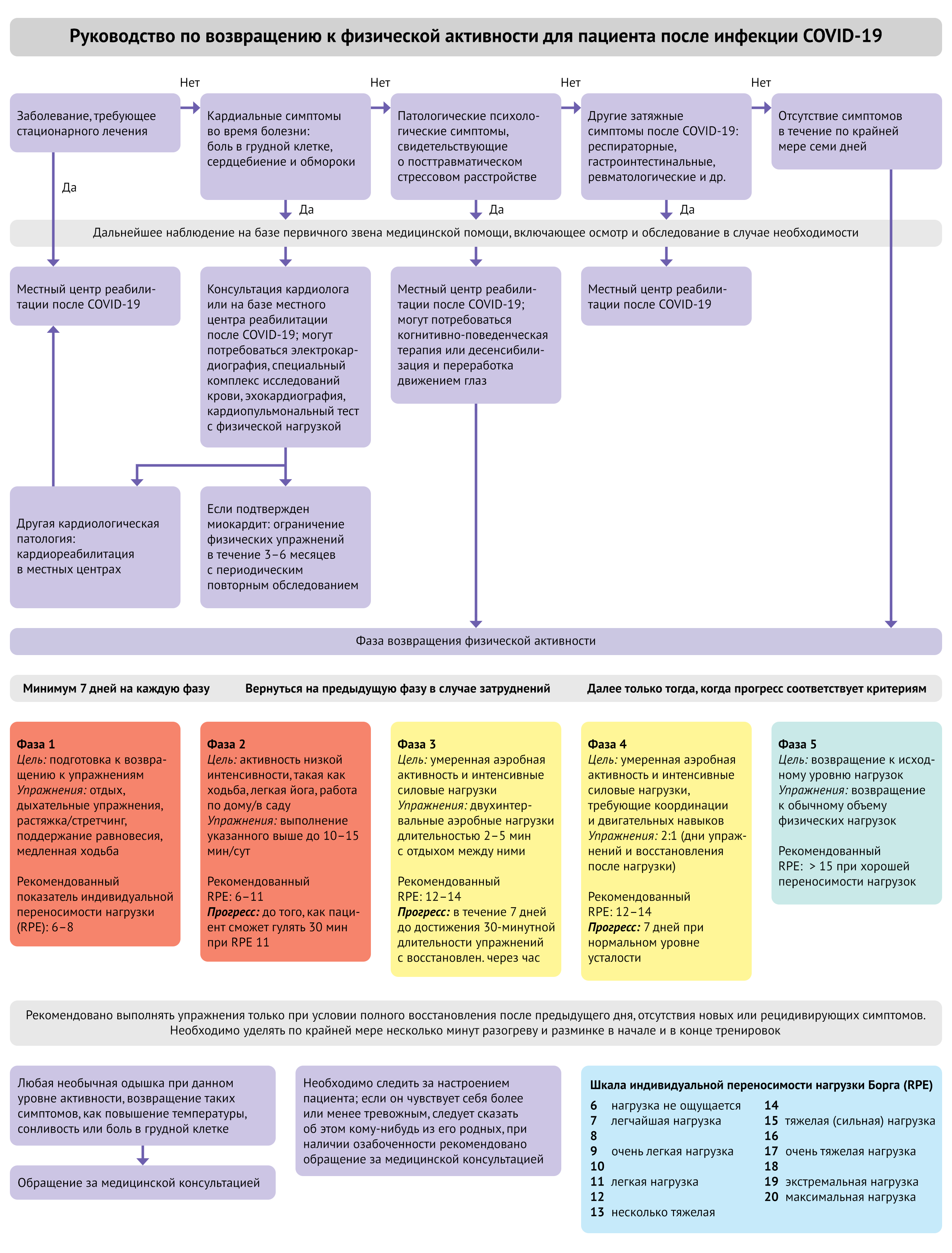
Рисунок 1 | Руководство по возвращению к физической активности для пациента после инфекции COVID-19
Второй фактор заключается в том, что продолжающиеся симптомы, независимо от системы органов, могут указывать на подострое заболевание COVID-19.
Это может потребовать обследования в условиях первичного звена, возможно, с участием местных реабилитационных служб [1, 21]. Обследование и ведение подострого COVID-19 осуществляется в других местах [1]. Роль дифференцированной физической активности как метода лечения этого состояния в настоящее время остается неясной.
Пациентов с более тяжелым течением COVID-19, в частности, тех, которые были госпитализированы, считают более подверженными риску сердечно-сосудистых осложнений [12, 13, 21, 24, 25, 27] и тромбоэмболий [15, 20]. Авторы статьи рекомендуют, чтобы постепенная реабилитация таких пациентов проводилась в сотрудничестве с местными реабилитационными службами. Пациенты, которые не нуждались в стационарном лечении, но у которых в течение болезни отмечались симптомы, свидетельствующие о повреждении миокарда, такие как боль в грудной клетке, тяжелая одышка, сердцебиение, симптомы и признаки сердечной недостаточности, обмороки и предобморочные состояния, должны быть физикально осмотрены; следует рассмотреть вопрос о дальнейшем обследовании. В зависимости от отмечающейся симптоматики оно может включать электрокардиографию в 12 отведениях. При патологических изменениях такие пациенты подлежат направлению в кардиологический или реабилитационный центр [25].
Кардиореспираторное обследование может выявить симптомы, свидетельствующие о наличии реберного хондрита и мышечно-скелетной боли, которые могут безопасно лечиться на базе первичного звена медицинской помощи. Следует обратить внимание на данные, указывающие на отек легких, фиброз, плевральный выпот, добавочные сердечные шумы, продолжающуюся гипоксию или вновь возникшие аритмии, и получить консультацию в реабилитационном или кардиологическом центре.
Обследования на базе вторичного звена должны включать определение уровня тропонинов сыворотки, проведение электрокардиографии и эхокардиографии (вставка 1) [12, 13, 25]. Рекомендации США и Европы поддерживают ограничение физических упражнений в течение 3–6 месяцев при миокардите, подтвержденном МРТ сердца и эндомиокардиальной биопсией [13, 17, 21, 25, 29].
В-третьих, что касается респираторных симптомов, то предполагается, что персистирующий кашель и одышка исчезнут через несколько недель [1, 15], но прогрессирующие, не разрешающиеся или ухудшающиеся симптомы могут указывать на легочно-сосудистые осложнения, такие как тромбоэмболия легочной артерии, сопутствующая пневмония или поствоспалительная бронхоконстрикция [15], и таких пациентов следует соответственно обсудить со службами вторичного звена медицинской помощи.
Наконец, готов ли сам человек психологически приступить к программе физической активности? Физическая активность положительно влияет на настроение и психическое благополучие [5, 6] и играет важную роль в профилактике и лечении психических заболеваний. Наличие таких состояний не должно препятствовать физической активности людей и должно позволяет им получать дополнительную поддержку, когда это необходимо. Психологические последствия COVID-19 выявляются во время врачебной консультации. Следует спросить пациента о его настроении, сне, аппетите и мотивации. Необходимо выслушать, принять и подтвердить беспокойство пациента. Если потребуется дополнительная поддержка, людей можно направлять к ресурсам по самопомощи, общественным службам и способствовать поддержке со стороны сверстников. В некоторых случаях может потребоваться координация с местной психологической поддержкой или службами реабилитации после COVID-19 (рис. 1) [1, 21]. Существуют формы психологического скрининга при возвращении к физической активности и спорту, но они обычно оказываются вне поля зрения при стандартной консультации в рамках первичного звена [27, 30].
Как вернуть пациента к физической активности
Пока не разработан доказательный путь к возвращению пациента к физической активности, но рациональный подход состоит в том, что этот путь должен быть постепенным, индивидуальным и основанным на уровне субъективной толерантности по отношению к физической активности. После стратификации пациентов по степени риска при условии отсутствия симптомов в течение как минимум семи дней можно использовать поэтапный подход для повышения уровня физической активности до исходного или рекомендованного уровня или даже выше [21]. Если человек не был физически активен до заболевания COVID-19, выздоровление может стать подходящим моментом, чтобы обсудить, как ему стать более активным. Возврат или появление новых симптомов, включающих кашель, патологическую одышку, учащенное сердцебиение, лихорадку и аносмию, указывают на необходимость прекратить занятия, а при наличии показаний — обратиться за медицинской помощью и возобновить этот процесс, когда симптомы будут отсутствовать [27]. Можно ожидать, что после болезни или периода гиподинамии у человека будет более выраженная одышка от определенного вида деятельности, однако необходима субъективная оценка ее соответствия данному виду деятельности и уровню физической подготовки, а также регистрация динамики. Постепенный прогресс включает увеличение времени выполнения упражнений и интенсивности нагрузки. Краткое обсуждение физической активности в первичной медико-санитарной помощи может осуществляться в рамках модифицированного подхода «3a»: спрашивать (ask), оценивать (assess) и советовать/помогать (advise/assist) [11].
Начать следует с просьбы разрешить обсудить данную тему и оценить текущий уровень активности человека. Нужно оценить текущие взгляды пациента и цели в отношении физической активности; выяснить, хочет ли он добиться большего; дать совет, предоставив необходимую информацию (например, указанную ниже), указать ресурсы (вставка 2).
Предложите пациенту поставить перед собой цели и подумать о том, чтобы отслеживать свои достижения, например, с помощью ведения дневника. Следует помочь пациенту разрушить барьеры (например, подтвердить, что даже короткие периоды активности эффективны для улучшения здоровья [31], работа по дому и в саду и активные передвижения в течения дня также вносят существенный вклад).
Вставка 2 | Основные ресурсы для пациентов, посвященные физической активности
Department of Health and Social Care. UK chief medical officers’ physical activity guidelines: infographics — инфографика по физической активности в течение жизни, включающая старшие возрастные группы, детей, период беременности и послеродовый период.
Moving Medicine — онлайн-ресурс для медицинских работников, облегчающий общение с пациентами относительно физической активности.
Couch to 5k — поэтапная программа, помогающая людям облегчить начало занятий бегом.
OneYou — приложения и поддержка, которые помогут направить пациента и дать ему рекомендации по физической активности.
Sport England. Join the movement — рекомендации по физической активности и примеры тренировок, в том числе «Stay In Work Out» — физические упражнения во период локдаунов и самоизоляции.
Chartered Society of Physiotherapists. Helping older people stay active at home — простые упражнения, особенно для людей старших возрастных групп, чтобы они могли оставаться активными, пребывая дома.
We are undefeatable — рекомендации по физической активности для людей, имеющих хронические заболевания.
Your COVID Recovery — рекомендации на всех этапах выздоровления от COVID-19, включая питание и физическую активность.
COVID-19: Supporting your recovery — ресурс, разработаный Ланкаширским клиническим госпиталем, где представлены все аспекты реабилитации после COVID-19.
Chartered Society of Physiotherapists. Covid-19: the road to recovery — руководство по постепенному возвращению к физической активности после COVID-19.
World Health Organization. Support for rehabilitation self-management after COVID-19-related illness — советы для тех, кто выписался из больницы, включающие дыхательные упражнения и физическую активность.
Как начать?
Фазы 1–2
Следует начать с физической нагрузки слабой интенсивности в течение по крайней мере двух недель [13, 21]. Шкала индивидуального восприятия напряжения Борга (RPE) — это субъективная оценка нагрузки, которая может помочь людям выбрать вид активности по мере того, как они последовательно проходят фазы увеличения интенсивности физических упражнений. Пациенты самостоятельно оценивают свои субъективные ощущения нагрузки, в том числе затруднение дыхания и усталость, по шкале от 6 (отсутствие ощущения нагрузки) до 20 (максимальная нагрузка) [28]. Легкая физическая нагрузка соответствует показателям шкалы RPE до 11 (рис. 1), в этом случае человек ощущает напряжение от минимального до легкого. На этом уровне люди в течение всего времени активности могут без затруднений поддерживать разговор. Такая активность включает работу по дому, легкую работу в саду, спокойную ходьбу, упражнения на поддержание равновесия и йогу [32]. Также сюда включаются дыхательные упражнения, стретчинг и легкие упражнения на растяжку [21]. Примеры таких упражнений можно найти на сайте NHS (Национальной службы здоровья Великобритании) и ресурсах, приведенных на вставке 2.
Авторы рекомендуют задержаться на фазе 1 в течение семи дней (на упражнениях с очень легкой интенсивностью с RPE 6–8, включая упражнения на гибкость и дыхательные упражнения) до тех пор, пока пациент чувствует себя в состоянии их выполнять, а затем еще семь дней (фаза 2) — на легких видах активности (RPE 6–11), таких как ходьба и легкая йога, с постепенным увеличением на 10–15 минут в день при той же RPE при условии нормальной переносимости.
Фазы 3–4
Далее стоит перейти к более сложной двигательной активности в зависимости от состояния пациента до заболевания. Такая активность может включать от 2 до 5 минут быстрой ходьбы, подъема или спуска по лестнице, бега трусцой или езды на велосипеде, перемежающихся с периодом восстановления. Человек не должен чувствовать, что данное упражнение дается ему тяжело. Авторы рекомендуют нагрузку на уровне 12–14 RPE (средняя интенсивность, не нарушающая дыхания или позволяющая пациенту разговаривать). Включается один интервал в день при условии нормальной переносимости.
Фаза 4 будет включать более сложные движения, которые требуют координации, силы и чувства равновесия, например, бег с изменением направления, боковыми шагами, перемещениями и упражнениями с собственным весом, но без ощущения тяжелой нагрузки. После завершения четвертого этапа человек должен почувствовать себя способным вернуться к своему базовому (до-ковидному) уровню активности или даже повысить его.
Авторы отводят как минимум семь дней каждой фазе, чтобы предотвратить внезапное увеличение тренировочной нагрузки (рис. 1). Однако пациенты должны оставаться в той фазе, в которой они чувствуют себя комфортно, столько, сколько им будет необходимо.
Пациент должен следить за любой невозможностью чувствовать себя восстановившимися через час после тренировки и на следующий день, например, за возможным появлением патологической одышки, тахикардии, чрезмерной усталости или сонливости, а также признаков психического расстройства. Если отмечается что-то из вышеназванного, или человек не достигает ожидаемого прогресса, ему следует вернуться к более раннему этапу и в случае сомнения обратиться за медицинской помощью. Для мониторинга процесса может быть полезно ведение дневника прогресса упражнений и RPE, изменений настроения и объективных данных о физической форме, таких как частота сердечных сокращений (для тех пациентов, кто привык их измерять).
Точка зрения пациента
Я работал санитаром, и в апреле у меня появились первые симптомы COVID-19, включая одышку, кашель и учащенное сердцебиение. После того, как лихорадка прошла, я стал чувствовал сильную усталость при малейшей нагрузке. Я привык ходить и плавать не менее полутора часов, так что эти симптомы меня сильно изнуряли.
Используя методы физиотерапии и веб-сайт поддержки пациентов NHS-COVID, я постепенно стал способен на большее. Среди рекомендованных упражнений я считаю наиболее полезным стретчинг. Это помогло мне развить мышцы груди, так что более интенсивные упражнения стали даваться легче. Мне помогло то, что я делал растяжки перед более интенсивными упражнениями, такими как ходьба, так что мои легкие стали способны удерживать больше воздуха. Дыхательные упражнения были особенно полезны, и некоторые из них я теперь делаю регулярно. Я считаю, что ходьба наиболее полезна, так как это упражнение, которое я могу контролировать сам. Я могу гулять с подходящей мне скоростью на любое расстояние и в состоянии постепенно повышать нагрузку, используя Fitbit (фитнес-браслет) для контроля сердечного ритма и периода восстановления.
Сейчас прошло более 10 недель с момента появления первых симптомов, и я могу сказать, что достиг приблизительно 70 % моей до-ковидной физической формы.
Я знаю свои ограничения и работаю над собой каждый день.
Социальное неравенство, отсутствие физической активности и COVID-19
Уровни физической активности в Великобритании существенно различаются в зависимости от социального положения. Женщины, люди более низкого социально-экономического статуса и представители некоторых этнических меньшинств менее склонны к регулярному поддержанию физической активности [8, 33]. Этому способствует множество факторов, в том числе культурные традиции, преобладающие гендерные концепции [34], относительная стоимость различных видов деятельности, время, необходимость ухода за детьми и осведомленность о доступных возможностях физической активности [35]. Качественное обобщающее исследование препятствий для физической активности у лиц из числа чернокожих и этнических меньшинств [36] продемонстрировало различные концепции физической активности, обусловленные социокультурными факторами и отказом от взаимодействия с такими людьми на организационном уровне. Неравенство в физической активности оказывает влияние на все сообщество: неравномерное распределение физической активности по стране, по-видимому, связано с увеличением распространенности ожирения в большей степени, чем со средним уровнем активности [37].
Хотя многие решения принимаются на структурном и политическом уровнях [33], ключевую роль также играет продвижение физической активности на первичном уровне медико-санитарной помощи.
Авторы рекомендуют предпринимать следующие шаги:
- Вмешательства должны быть аккуратными и целесообразными [11], например, во время осмотра пациента после заболевания COVID-19 и в ходе обсуждения долговременных перспектив ведения пациента. Рекомендуется использовать схему 3A, описанную в статье, чтобы внедрить ее в практику в ходе консультации.
- В ходе беседы о физической активности может помочь ресурс «Подвижная медицина» (см. вставку 2). Инфографику с инструкциями по физической активности главного врача Великобритании (вставка 2) можно распечатать, чтобы пациент мог забрать ее домой.
- Понимание факторов, влияющих на физическую активность пациента, и препятствий на его пути может дать важную информацию для обсуждения. Многие развлекательные заведения предлагают определенным категориям граждан цену со скидкой. Активные путешествия или поездки на работу могут быть частью решения проблемы. Специалисты или навигаторы могут помочь людям получить доступ к известным им социальным услугам. Варианты фитнеса и активности также включены в качестве опции на странице поиска услуг веб-сайта NHS.
- Рассмотрите возможность превращения врачебной практики в «активную»: Королевский колледж врачей общей практики в своем пособии по физической активности и образу жизни по этому вопросу предлагает рекомендации, доступные по ссылке.
- Примеры изменений на уровне практики включают отображение рекомендаций по физической активности справа на рецептах по форме FP10, предоставление целевых рекомендаций относительно упражнений определенным группам населения, например, с диабетом или гипертонией, и отображение информации о местных ресурсах по физической активности непосредственно на приеме или на веб-сайте клиники.
Как создавалась эта статья
Авторы выполнили поиск литературы с помощью Ovid и провели поиск в базах данных Medline, Embase и Global Health, используя условия поиска (physical activity OR exercise OR sport$ OR rehab$) AND (coronavirus OR covid 19 OR post-covid$)). Просматривались статьи за 2019–20 годы. Авторы также провели поиск консенсусных документов и рекомендаций, в том числе от Британской ассоциации спортивной медицины и лечебной физкультуры (BASEM), Британского торакального общества (BTS), сертифицированного общества физиотерапии (CSP), Английского института спорта (EIS), Британского общества реабилитационной медицины (BSRM), Европейского общества кардиологов и Американского колледжа спортивной медицины (ACSM).
Авторы:
- Дэвид Салман (David Salman) — научный сотрудник, консультант по первичной медико-санитарной помощи
- Дэн Вишнубала (Dane Vishnubala) — консультант по спорту и лечебной физкультуре, почетный старший преподаватель первичной медико-санитарной помощи и общественного здравоохранения
- Петер Ле Февр (Peter Le Feuvre) — военный физиотерапевт, консультант по реабилитации политравм
- Томас Бини (Thomas Beaney) — научный сотрудник, консультант по первичной медико-санитарной помощи
- Джонатан Коргаонкар (Jonathan Korgaonkar) — консультант по спорту и лечебной физкультуре
- Азим Маджид (Azeem Majeed) — профессор первичной помощи и общественного здравоохранения
- Элисон Макгрегор (Alison H McGregor) — профессор костно-мышечной биодинамики
Как пациенты участвовали в создании этой статьи
Авторы статьи благодарят пациентов, которые рассказали им свою историю болезни и выздоровления, а также о том, как это повлияло на их возвращение к физической активности. Впечатления авторов вместе с воспоминаниями пациентов послужили стимулом для написания этого руководства, акцентировали важность этой работы и послужили ориентиром для ее создания.
